ए Lymphangioma एक सौम्य संवहनी विकृति है। यह लिम्फ वाहिकाओं का एक ट्यूमर रोग है जो शायद ही कभी होता है।
लिम्फैंगियोमा क्या है?

© sakurra - stock.adobe.com
Lymphangiomas उनके नाम की उत्पत्ति, लसीका वाहिकाओं के लिए उनका नाम देना। रक्त प्रणाली में संवहनी विकृतियों के विपरीत तथाकथित हेमांगीओमास हैं। लिम्फैंगियोमा को तीन अलग-अलग वर्गों में विभाजित किया गया है:
- कैवर्नस लिम्फैंगिओमास (लिम्फैंगियोमा कोवर्नोसुम) आम तौर पर कांख, हाथ या पैर के नीचे चेहरे पर दिखाई देते हैं।
- केशिका लिम्फैंगियोमा (लिम्फैंगियोमा सर्कमस्क्रिप्टम) मुख्य रूप से त्वचा और मुंह और होंठ के श्लेष्म झिल्ली क्षेत्र में पाया जाता है। यह रूप जननांग क्षेत्र या कमर क्षेत्र में भी दिखाई दे सकता है।
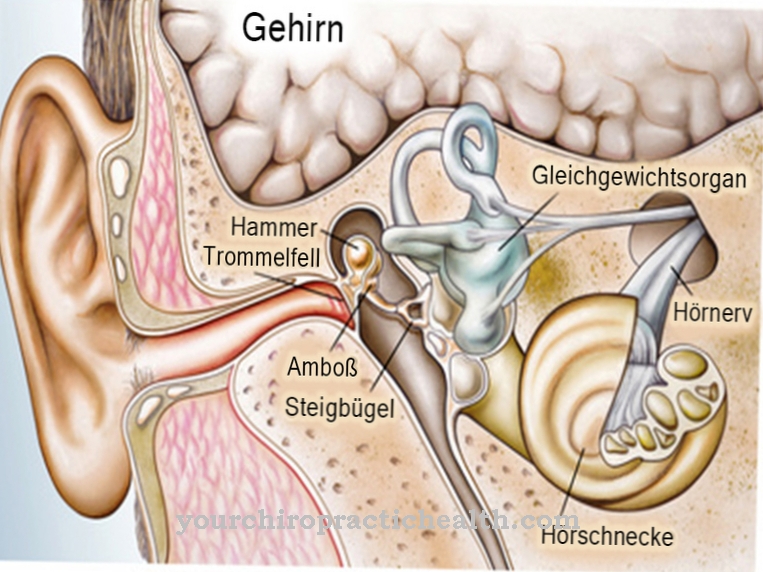
- यदि गर्दन, गर्दन, बगल या मध्य त्वचा के एक या अधिक स्थानों में संवहनी विकृति है, तो सबसे अधिक संभावित कारण सिस्टिक लिम्फैंगियोमा है। इन्हें भी कहा जाता है लिम्फैन्जिओमा सिस्टिकम या के रूप में हाइग्रोमा सिस्टिकम कोली नामित।
कभी-कभी, चिकित्सा साहित्य में एक चौथा रूप भी वर्णित किया गया है। यह लिम्फैन्जिओमैटस विशालता एलिफेंटियासिस के समान है, लसीका की भीड़ के कारण शरीर के एक हिस्से का असामान्य इज़ाफ़ा।
का कारण बनता है
लिम्फैंगियोमा की सटीक उत्पत्ति अभी भी स्पष्ट नहीं है। संवहनी विकृतियां संभवतः लसीका प्रणाली के एक विरासत में मिली विकृति पर आधारित हैं। बाद की बीमारी की नींव संभवतः गर्भावस्था के दूसरे महीने में रखी गई है। मेसोडर्म में, रोगाणु की मध्य परत, प्रभावित रोगी तब गलत भेदभाव से पीड़ित होते हैं। लिम्फैन्जियोमा शिरापरक और लसीका प्रणालियों में उभार से उत्पन्न होता है।
जुगुलर नस, दो पैल्विक नसें और निचले पेट में मेसेंटेरिक नस विशेष रूप से प्रभावित होती हैं। आमतौर पर लसीका और शिरापरक प्रणालियों के बीच संबंध स्थापित किए जाते हैं ताकि लसीका नसों में निकल जाए। लिम्फैंगिओमा के रोगियों में, हालांकि, ये कनेक्शन आंशिक रूप से गायब हैं। नतीजतन, लसीका नहीं निकल सकता है और लसीका वाहिकाओं का विस्तार होता है।
इसे लिम्फैंगिएक्टेसिया के नाम से भी जाना जाता है। इन इज़ाफ़ा के बाद जो ट्यूमर बनता है, उसमें विभिन्न पुटी जैसी ऊतक संरचनाएं होती हैं। ये एक प्रोटीन जैसे तरल से भरे होते हैं जिसमें कई ईोसिनोफिलिक ग्रैन्यूलोसाइट्स होते हैं।
लक्षण, बीमारी और संकेत
लिम्फैंगिओमा आमतौर पर पहली बार बचपन में दिखाई देता है। लगभग 90 प्रतिशत मामलों में, संवहनी विकृति जन्म के तुरंत बाद दिखाई देती है, लेकिन पांच साल की उम्र तक नवीनतम।
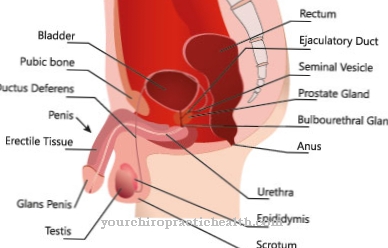
ज्यादातर मामलों में ट्यूमर गर्दन या गर्दन पर पाया जाता है। 20 प्रतिशत मामलों में, वह बगल में बैठता है। शरीर के अन्य हिस्से शायद ही कभी प्रभावित होते हैं। सौम्य ट्यूमर मीडियास्टीनम में, फुस्फुस पर, पेरिकार्डियम पर, योनी पर, लिंग पर, कमर क्षेत्र में, हड्डियों में, अग्न्याशय पर, अंडाशय पर या पेट के बाकी हिस्सों में भी हो सकते हैं।
ज्यादातर मामलों में, लिम्फैंगियोमा चमकीले रंग या त्वचा के रंग के होते हैं। हालांकि, रक्तस्राव अक्सर cavernous lymphangioma में पाया जाता है। इन क्षेत्रों में लिम्फैंगिओमा फिर गहरे रंग का हो जाता है और बैंगनी से नीला दिखाई देता है। जबकि केशिका लिम्फैन्जियोमा छोटे पुटिकाओं के रूप में अधिक दिखाई देता है, सिस्टिक हाइग्रोमा और विशेष रूप से लिम्फैन्जिओमेटस विशालकाय ट्यूमर बड़ा ट्यूमर पैदा कर सकता है।
आकार और स्थान के आधार पर, संवहनी विकृति भी अन्य अंगों को विस्थापित कर सकती है और इसी विस्थापन के लक्षण पैदा कर सकती है। वायुमार्ग के संकीर्ण होने से श्वास संबंधी विकार, निगलने में कठिनाई या सिर की मजबूर मुद्रा हो सकती है।
रोग का निदान और पाठ्यक्रम
निदान की शुरुआत में हमेशा चिकित्सा इतिहास की सावधानीपूर्वक परीक्षा होती है। निदान के इस भाग को आमनेसिस के रूप में भी जाना जाता है। शारीरिक परीक्षा इस प्रकार है। वाहिकाओं के अन्य विसंगतियों से मज़बूती से लिम्फैन्जियोमा को अलग करने में सक्षम होने के लिए, एक अल्ट्रासाउंड परीक्षा (सोनोग्राफी) किया जाना चाहिए। अल्ट्रासाउंड यह भी जांचता है कि लिम्फैंगियोमा की स्थिति अन्य अंग या ऊतक संरचनाओं को संकुचित या बाधित कर रही है या नहीं। आंतरिक लिम्फैंगियोमा के लिए चुंबकीय अनुनाद इमेजिंग (एमआरआई) की आवश्यकता हो सकती है।
जटिलताओं
लिम्फैन्जियोमा के परिणामस्वरूप रोगी में बहुत गंभीर विकृतियां होती हैं, जो मुख्य रूप से रक्त वाहिकाओं में होती हैं और प्रभावित व्यक्ति के रोजमर्रा के जीवन और गुणवत्ता को सीमित कर सकती हैं। कई मामलों में, प्रभावित लोग रक्तस्राव से पीड़ित होते हैं और इस प्रकार त्वचा के मलिनकिरण से। इसके अलावा, ट्यूमर और विकास भी विकसित होते हैं, जो एक बहुत ही प्रतिकूल मामले में शरीर के अन्य क्षेत्रों में भी फैल सकता है।
वाहिकाओं में विकृतियां अंगों पर नकारात्मक प्रभाव डाल सकती हैं और संभवतः उन्हें विस्थापित कर सकती हैं। इससे श्वास संबंधी विकार या निगलने में कठिनाई हो सकती है। निगलने में कठिनाई अक्सर भोजन या तरल पदार्थ लेने में कठिनाइयों का कारण बनती है। सबसे खराब स्थिति में, सांस लेने में कठिनाई भी चेतना का नुकसान हो सकती है।
लिम्फैंगियोमा के लिए सिर की खराब मुद्रा का नेतृत्व करना असामान्य नहीं है, जिसके परिणामस्वरूप तनाव या अन्य अप्रिय शिकायतें होती हैं। लिम्फैंगियोमा का उपचार ट्यूमर को हटाकर किया जाता है। इसके अलावा, जो प्रभावित हैं वे हटाने के बाद भी विभिन्न उपचारों पर निर्भर हैं। हालांकि, बीमारी के एक सकारात्मक पाठ्यक्रम की हमेशा गारंटी नहीं दी जा सकती है।
आपको डॉक्टर के पास कब जाना चाहिए?
लिम्फैंगियोमा का निदान और उपचार तुरंत किया जाना चाहिए। अन्यथा, वृद्धि विकृतियों, पुराने दर्द और अन्य जटिलताओं को जन्म दे सकती है। माता-पिता जो अपने बच्चे में एक सूजन या गांठ की खोज करते हैं, उन्हें बाल रोग विशेषज्ञ को सूचित करना चाहिए। सामान्य लक्षण जैसे बुखार, भूख न लगना या सांस लेने की समस्या भी एक संवहनी विकृति का संकेत दे सकती है और इसकी जांच की जानी चाहिए। लिम्फैंगियोमा आमतौर पर अप्रमाणिक होते हैं जब तक कि उन्हें पहचाना जाता है और जल्दी इलाज किया जाता है। विकृति को हटाए जाने के बाद भी बीमार बच्चों की नियमित रूप से जांच की जानी चाहिए, क्योंकि पुनरावृत्ति का खतरा बढ़ जाता है।
यदि माता-पिता लसीका प्रणाली के विकृतियों से पीड़ित हैं, तो बच्चे की नियमित जांच की जानी चाहिए। चूंकि यह एक वंशानुगत बीमारी है, एक विशिष्ट निदान संभव है, अक्सर गर्भ में रहते हुए भी। लिम्फैन्जियोमा का निदान और उपचार एक आंतरिक चिकित्सक या लिम्फोलॉजिस्ट द्वारा किया जाता है। परिवार के डॉक्टर एक प्रारंभिक संदिग्ध निदान कर सकते हैं। यदि विकास सिर, रीढ़ या अंगों के क्षेत्र में है, तो आवश्यक शारीरिक क्रियाओं को बनाए रखने या बहाल करने के लिए रोगी को फिजियोथेरेपी के साथ भी इलाज किया जाना चाहिए।
थेरेपी और उपचार
हेमांगीओमास के विपरीत, लिम्फैंगियोमा आमतौर पर अनायास हल नहीं होता है। ज्यादातर मामलों में, संवहनी ट्यूमर पूरी तरह से हटा दिया जाता है। ट्यूमर के इस पूर्ण निष्कासन को विलोपन के रूप में भी जाना जाता है। पूर्ण चिकित्सा के लिए, ट्यूमर को वास्तव में पूरी तरह से हटा दिया जाना है। अन्यथा हमेशा रिलेपेस होंगे। हालांकि, पहले ऑपरेशन के दौरान सभी लिम्फैंगियोमा के केवल एक तिहाई को पूरी तरह से हटाया जा सकता है।
अक्सर, छोटे पुटिका नसों या अंगों के साथ रहते हैं। वे बाद में फिर से तरल पदार्थ से भरते हैं और एक नया लिम्फैंगियोमा बनाते हैं। एक विकल्प के रूप में या सर्जरी के साथ संयोजन में, लेजर थेरेपी का उपयोग अक्सर किया जाता है। लेजर के साथ उपचार का लाभ यह है कि प्रक्रिया एक ऑपरेशन के रूप में तनावपूर्ण नहीं है और केवल छोटे निशान रहते हैं। हालांकि, पूरी तरह से हटाने के लिए आमतौर पर कई उपचार आवश्यक हैं।
ड्रग थेरेपी आमतौर पर असफल होती हैं। पिकिबानिल के साथ केवल स्केलेरोथेरेपी दवा उपचार के लिए उपयुक्त है। एक विशेष रूप से इलाज किया जाने वाला बैक्टीरियल स्ट्रेन (स्ट्रेप्टोकोकस पाइोजेन्स) को बार-बार लिम्फैंगियोमा में इंजेक्ट किया जाता है। प्रक्रिया का उपयोग तब किया जाता है जब किसी ऑपरेशन का जोखिम बहुत अधिक होता है। यदि अंग लिम्फैंगियोमा से प्रभावित होते हैं, तो नासोगैस्ट्रिक ट्यूब या ट्रैकोस्टॉमी डालना भी आवश्यक हो सकता है।
सिद्धांत रूप में, लिम्फैंगियोमा के पूर्वानुमान को अच्छे के रूप में रेट किया जाना है। यह एक सौम्य ट्यूमर है, इसलिए पूर्ण निष्कासन का मतलब पूर्ण इलाज है। मृत्यु दर लगभग तीन प्रतिशत है।
आप अपनी दवा यहाँ पा सकते हैं
Swelling लिम्फ नोड्स की सूजन के खिलाफ दवाएंआउटलुक और पूर्वानुमान
एक लसीकांजी के प्रैग्नेंसी के लिए अंतत: विकृति की सीमा निर्णायक होती है। बड़ी संख्या में रोगियों के लिए एक अच्छा रोग का निदान किया जाता है, क्योंकि चिकित्सा के लिए उपलब्ध विकल्प अक्सर वर्तमान प्राकृतिक ज्ञान के साथ पर्याप्त होते हैं। वाहिकाओं में मामूली बदलाव के मामले में, लक्षणों से आजीवन स्वतंत्रता हो सकती है। इन मामलों में, निदान अक्सर एक मौका खोजने के द्वारा ही संभव बनाया जाता है। हालांकि, बीमारी की कोई सहज चिकित्सा की उम्मीद नहीं की जाती है, क्योंकि विकृतियां आजीवन बनी रहती हैं। कोई उपचार विकल्प नहीं है जो पूरी तरह से ठीक हो जाता है और इस प्रकार विरूपताओं को समाप्त करता है।
आम तौर पर, ऊतक में परिवर्तन होता है और वाहिकाओं को शल्य चिकित्सा द्वारा इलाज किया जाना चाहिए। ट्यूमर विकसित होते हैं जिन्हें हटाया जाना चाहिए ताकि आगे कोई जटिलता न हो। लेजर थेरेपी का उपयोग अक्सर दाग को कम करने के लिए किया जाता है। यदि हस्तक्षेप आगे की गड़बड़ी के बिना आगे बढ़ता है, तो लक्षणों की एक महत्वपूर्ण कमी की उम्मीद की जा सकती है। फिर भी, जहाजों के कामकाज की जांच करने के लिए पूरे जीवन में नियमित अंतराल पर जांच की जानी चाहिए।
सभी प्रयासों के बावजूद, जीवन शैली विकल्प लिम्फैंगियोमा में सीमित हैं। शारीरिक क्षमता को जीव की आवश्यकताओं के अनुकूल बनाया जाना चाहिए और अतिरेक से बचना चाहिए। इस बीमारी के साथ, तीव्र स्थितियों के विकास के लिए हमेशा जोखिम होते हैं, जिन्हें कम से कम किया जाना चाहिए।
निवारण
चूंकि लिम्फैन्जियोमा के सटीक कारण अभी भी स्पष्ट नहीं हैं, इसलिए बीमारी को रोका नहीं जा सकता है।
चिंता
आफ्टरकेयर का प्रकार और अवधि लिम्फैंगियोमा के स्थान और उपचार पर निर्भर करती है। अक्सर कोई aftercare उपाय आवश्यक नहीं हैं। यदि सौम्य ट्यूमर को शल्य चिकित्सा से हटा दिया गया था, तो सर्जिकल निशान के उपचार को देखा जाना चाहिए। यदि पोस्टऑपरेटिव जटिलताओं हैं, तो गहन अनुवर्ती देखभाल आवश्यक है।
एक नियम के रूप में, सफल निष्कासन के बाद, कई चेक-अप यह निर्धारित करने के लिए किए जाते हैं कि क्या लिम्फैन्जियोमा की पुनरावृत्ति है या नहीं। शरीर के कुछ हिस्सों में, जैसे कि छाती क्षेत्र, जो प्रभावित होते हैं वे नियमित रूप से तालमेल द्वारा खुद को यह निर्धारित कर सकते हैं। हालांकि, इन मामलों में एक डॉक्टर द्वारा नियमित परीक्षाओं की भी सिफारिश की जाती है।
चेकों के बीच सटीक अंतराल संबंधित विशेषज्ञ द्वारा निर्धारित किया जाता है। जैसे ही उन प्रभावित विचारों में फिर से बदलाव होता है, इसलिए उन्हें सहमत नियंत्रण अंतराल की परवाह किए बिना, एक विशेषज्ञ से परामर्श करना चाहिए। आवर्ती असामान्यताओं की स्थिति में प्रभावित लोगों पर कड़ी निगरानी रखी जानी चाहिए।
आप खुद ऐसा कर सकते हैं
लिम्फैंगियोमा का अभी तक पूरी तरह से चिकित्सकीय रूप से शोध नहीं किया गया है। इस कारण से, स्वयं-सहायता की संभावनाएं अच्छी तरह से ज्ञात नहीं हैं। आगे की त्वचा की जलन से बचाने के लिए सीधी धूप से बचना चाहिए। कॉस्मेटिक उत्पादों को भी केवल एक डॉक्टर के परामर्श से चुना और इस्तेमाल किया जाना चाहिए। यह सुनिश्चित करना महत्वपूर्ण है कि चेहरे या गर्दन पर सौम्य ट्यूमर अनजाने में खरोंच नहीं हैं, क्योंकि इससे सूजन हो सकती है। इसके अलावा, यदि मुंह में श्लेष्म झिल्ली संक्रमित होती है, तो अम्लीय या मसालेदार खाद्य पदार्थों के सेवन से बचना चाहिए।
रोगी और रिश्तेदार स्वयं सहायता समूहों और मंचों में अन्य प्रभावित व्यक्तियों के साथ विनिमय का लाभ ले सकते हैं। रोजमर्रा के टिप्स और रोजमर्रा की जिंदगी में बीमारी से कैसे निपटा जाए इसकी जानकारी पर भरोसेमंद माहौल में चर्चा की जाती है। यह प्रभावित लोगों में से कई की मानसिक स्थिति को स्थिर करता है, भय से छुटकारा दिलाता है और खुले प्रश्न को साफ करता है। नवीनतम अनुभवों को इस तरह से एक दूसरे के साथ चर्चा की जाती है और सामान्य भलाई को बेहतर बनाने में मदद कर सकती है।
नियमित मालिश तनाव दूर करने में मदद करती है। स्थान और सीमा के आधार पर, रोगी स्वयं या रिश्तेदारों की मदद से मांसपेशियों की समस्याओं को रोकने और हल करने के लिए परिपत्र आंदोलनों का उपयोग कर सकता है। गर्मी की पर्याप्त और निरंतर आपूर्ति भी कंधों और गर्दन के क्षेत्र के लिए फायदेमंद है।

.jpg)