प्रेडर-विली सिंड्रोम एक आनुवंशिक विकार है जो मानसिक और शारीरिक दुर्बलता का कारण बनता है और खाने के असामान्य व्यवहार की ओर जाता है। स्थिति दुर्लभ है और पुरुषों और महिलाओं दोनों को प्रभावित करती है।
प्रेडर-विली सिंड्रोम क्या है?

© वेक्टरमाइन - stock.adobe.com
प्राइड-विली सिंड्रोम (PWS) एक आनुवांशिक बीमारी है जो पुरुषों और महिलाओं दोनों में होती है। यह गुणसूत्र 15 पर एक आनुवंशिक दोष के कारण होता है। संशोधित जीन से मानसिक और शारीरिक विकलांगता के साथ-साथ चयापचय संबंधी विकार भी होते हैं।
प्रैडर-विली सिंड्रोम की एक विशेष विशेषता खाने की बेकाबू इच्छा है, जिससे रोगी में स्पष्ट मोटापा होता है। रोग का नाम स्विस डॉक्टरों एंड्रिया प्रेडर और हेनरिक विली के नाम पर रखा गया था, जिन्होंने पहली बार 1956 में लक्षणों का वर्णन किया था। गुणसूत्र जिस पर 1981 में प्रेरक आनुवंशिक दोष स्थित है। प्रेडर-विली सिंड्रोम केवल शायद ही कभी होता है, यह अनुमान है कि दुनिया भर में लगभग 350,000 लोग प्रभावित हैं।
का कारण बनता है
का कारण प्रेडर-विली सिंड्रोम गुणसूत्र का एक उत्परिवर्तन है 15. तीन अलग-अलग प्रकार हैं, लेकिन वे सभी एक ही लक्षण को जन्म देते हैं। 70% मामलों में, ट्रिगर पैतृक गुणसूत्र 15 के हिस्से की अनुपस्थिति (विलोपन) है।
लगभग 29% मामलों में, क्रोमोसोम 15 को माँ से दोहराया जाता है, बजाय पिता से एक बार और माँ से एक बार, जैसा कि आम तौर पर होता है। तीसरा, बहुत ही दुर्लभ संस्करण एक विशेष उत्परिवर्तन है जिसे इम्प्रिन्टिंग एरर कहा जाता है।
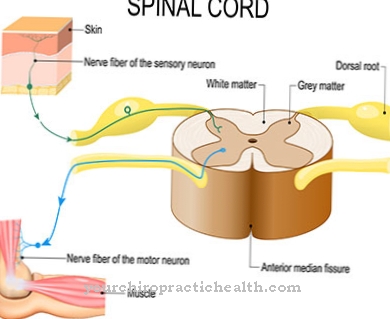
आनुवंशिक संशोधन हाइपोथैलेमस में हार्मोन की रिहाई का कारण बनता है जो सामान्य रूप से आगे नहीं बढ़ता है। हार्मोन के परिणामस्वरूप अंडरडूप्ली शारीरिक और मानसिक विकारों का कारण बनता है।
लक्षण, बीमारी और संकेत
जन्मजात मांसपेशियों की कमजोरी (मांसपेशी हाइपोटोनिया) प्रैडर-विली सिंड्रोम के विशिष्ट लक्षणों में से एक है। कंकाल की मांसपेशियों का मूल तनाव अन्य लोगों की तुलना में कम है। प्रभावित लोग भी अन्य लोगों की तुलना में अक्सर दर्द के प्रति कम संवेदनशील होते हैं।
प्रभावित लोगों का मानसिक और शारीरिक विकास स्तर नीचे है जो उनकी उम्र को देखते हुए अपेक्षित होगा। प्रेडर-विली सिंड्रोम मध्यम बौद्धिक अक्षमताओं से जुड़ा है। बौद्धिक विकलांगता के इस स्तर पर, बौद्धिक आयु छह से नौ साल के बीच है। यह 35 और 49 के आईक्यू से मेल खाता है। तुलना के लिए: 85 से 115 के आईक्यू को सामान्य माना जाता है।
प्रेडर-विली सिंड्रोम की एक और विशेषता एक बढ़ी हुई भूख और तृप्ति की अशांत भावना है। प्रभावित लोग अक्सर जरूरत से ज्यादा खा लेते हैं। निरंतर भोजन और द्वि घातुमान भोजन दोनों संभव हैं। नतीजतन, प्रेडर-विली सिंड्रोम वाले अधिकांश लोग अधिक वजन वाले या मोटे होते हैं। मोटापा अक्सर बचपन में विकसित होता है। डायबिटीज प्रैडर-विली सिंड्रोम का एक और संभावित लक्षण है।
प्रभावित होने वाले आमतौर पर अंडरएक्टिव गोनाड्स (हाइपोगोनाडिया) से पीड़ित होते हैं। परिणामस्वरूप आप बाँझ हो सकते हैं। प्रेडर-विली सिंड्रोम के बाहरी लक्षण बादाम के आकार की आंखें और एक त्रिकोणीय मुंह क्षेत्र हैं। हाथ और पैर अक्सर असामान्य रूप से छोटे होते हैं - छोटा कद भी होता है। कई मामलों में, दृश्य गड़बड़ी भी लक्षणों में से हैं। मायोपिया और स्ट्रैबिस्मस या स्ट्रैबिस्मस विशेष रूप से आम हैं।
निदान और पाठ्यक्रम
के लक्षण प्रेडर-विली सिंड्रोम अलग-अलग हैं और मामले से अलग-अलग हैं। कुछ बच्चे पहले से ही गतिविधि की कमी के कारण गर्भावस्था के दौरान अजन्मे के रूप में बाहर खड़े रहते हैं। शिशुओं के रूप में, वे बहुत कम पीते हैं और सुस्त मांसपेशियों वाले होते हैं। बच्चों के पास बादाम के आकार की आंखें और एक त्रिकोणीय मुंह होता है, वे दृश्य समस्याओं से पीड़ित होते हैं, वे अक्सर निकट या क्रॉस-आइडेड होते हैं।
हाथ और पैर सामान्य से छोटे होते हैं, और कुल मिलाकर ऊंचाई भी औसत से कम होती है, क्योंकि प्रेडर-विलोम सिंड्रोम में बहुत कम वृद्धि वाले हार्मोन उत्पन्न होते हैं। प्रजनन अंग अविकसित होते हैं, और लड़कों में अनचाहे अंडकोष सामान्य होते हैं। यौवन में देरी हो रही है, लिंग विशेषताओं को खराब रूप से विकसित किया गया है, और ज्यादातर लोग बाँझ हैं।
मानसिक विकलांगता हो सकती है। आगे के पाठ्यक्रम में, लगभग तीन साल की उम्र में, एक बेकाबू खाने की लत विकसित होने लगती है। बच्चे वह सब कुछ खाते हैं जो वे पा सकते हैं, जिसमें बकवास भी शामिल है। निदान लक्षणों और विभिन्न परीक्षणों के आधार पर किया जाता है, जैसे रक्त में हार्मोन का निर्धारण और थायरॉयड ग्रंथि की जांच। एक आनुवंशिक परीक्षण मज़बूती से साबित कर सकता है कि प्रेडर-विली सिंड्रोम मौजूद है या नहीं।
जटिलताओं
प्रैडर-विली सिंड्रोम के साथ जिन जटिलताओं की उम्मीद की जा सकती है, वे मुख्य रूप से गंभीर मोटापे के कारण होते हैं, जिनसे प्रभावित लगभग हमेशा पीड़ित होते हैं, साथ ही साथ चयापचय रोगों के परिणाम, विशेष रूप से मधुमेह मेलेटस। अक्सर बहुत अधिक मोटापा भी गंभीर आर्थोपेडिक क्षति का कारण बन सकता है। बच्चों में निचले छोरों को प्रारंभिक आर्थोपेडिक क्षति पहले से ही देखी गई है।
विशेष रूप से, निचले छोरों के वजन-असर वाले जोड़ों, यानी कूल्हे, घुटने और टखने के जोड़ों के साथ-साथ पैर भी अक्सर अधिक वजन और पहनने के लक्षण दिखाते हैं और अधिक वजन होने के कारण फट जाते हैं। प्राडर-विली सिंड्रोम में जीवन-धमकाने वाली जटिलताओं की उम्मीद की जाती है, खासकर अगर अतिरिक्त वजन रक्त वाहिकाओं और आंतरिक अंगों को नुकसान पहुंचाता है।
चूंकि प्रेडर-विली सिंड्रोम वाले रोगियों में तृप्ति की भावना नहीं होती है, इसलिए यह भी जोखिम है कि वे पेट को तब तक उखाड़ फेंकेंगे जब तक कि यह टूट न जाए। यह जोखिम इस तथ्य से बढ़ जाता है कि लोगों को उल्टी करने की ज़रूरत नहीं है, पेट भर जाने पर दर्द या दर्द महसूस करना। पेट में टूटना अक्सर पहली बार में किसी का ध्यान नहीं जाता है। इसलिए मरीज़ पेट के आँसू के परिणामस्वरूप आंतरिक रूप से मृत्यु के लिए रक्तस्राव के जोखिम को चलाते हैं।
इसके अलावा, स्लीप एपनिया सिंड्रोम प्रेडर-विली सिंड्रोम से पीड़ित रोगियों में जीवन के लिए खतरनाक रूप ले सकता है। स्लीप एपनिया एक ऐसी स्थिति है जिसमें उन प्रभावित अनुभव नींद के दौरान सांस लेने में रुक जाते हैं।
आपको डॉक्टर के पास कब जाना चाहिए?
जन्म के दौरान और बाद में प्रेडर-विली सिंड्रोम वाले शिशुओं को बहुत अधिक समर्थन की आवश्यकता होती है। माता-पिता को सीधे जिम्मेदार चिकित्सक से परामर्श करना चाहिए ताकि प्रारंभिक चरण में आवश्यक परीक्षाएं और उपचार हो सकें। स्थिति की गंभीरता और संख्या और विकृतियों की गंभीरता के आधार पर, डॉक्टर के नियमित दौरे आवश्यक हैं। यदि असामान्य लक्षण होते हैं, उदाहरण के लिए बुखार, निगलने में विकार या दृश्य समस्याएं, तो संबंधित विशेषज्ञ से परामर्श किया जाना चाहिए। बाल रोग विशेषज्ञ के अलावा, आंतरिक चिकित्सक, सर्जन, नेत्र रोग विशेषज्ञ, ईएनटी विशेषज्ञ और अन्य विशेषज्ञ भी लक्षणों के आधार पर शामिल हो सकते हैं।
प्रभावित बच्चे को भौतिक चिकित्सा सहायता की भी आवश्यकता होती है। गंभीर विकृतियों के मामले में, जीवन के पहले वर्षों में एक पुनर्वास उपाय आवश्यक है, जो आमतौर पर मां और बच्चे के साथ किया जाता है। यदि लक्षण खराब हो जाते हैं, तो बाल रोग विशेषज्ञ का दौरा आवश्यक है। यदि विरूपताओं के परिणामस्वरूप कोई दुर्घटना या गिरावट होती है, तो आपातकालीन चिकित्सक को कॉल करना सबसे अच्छा है। मनोवैज्ञानिक परामर्श उचित है यदि स्थिति बच्चे या रिश्तेदारों की मानसिक स्थिति पर नकारात्मक प्रभाव डालती है।
उपचार और चिकित्सा
का उपचार प्रेडर-विली सिंड्रोम लक्षणों पर निर्भर करता है। चूंकि बीमारी में हार्मोन की कमी होती है, इसलिए हार्मोन रिप्लेसमेंट थेरेपी की जाती है। इससे पहले कि आप हार्मोन देना शुरू करें, बेहतर लक्षणों को कम किया जा सकता है।
प्रेडर-विली सिंड्रोम वाले बच्चों को आमतौर पर व्यापक देखभाल और विशेष समर्थन की आवश्यकता होती है। वजन कम होना चाहिए और भोजन का सेवन नियंत्रित होना चाहिए। एडिबल्स को बंद करना पड़ता है, क्योंकि प्रेडर-विली सिंड्रोम वाले रोगी वे सब कुछ पा सकते हैं जो वे पा सकते हैं, भले ही वह खाद्य हो या नहीं। इसका मतलब है कि वे पशु आहार, अपशिष्ट, या जमे हुए भोजन भी खाते हैं। कई लक्षण आमतौर पर तब सुधरते हैं जब रोगी वजन कम करता है।
व्यवहार चिकित्सा आहार के पालन में मदद कर सकती है। फिजियोथेरेपी मांसपेशियों की टोन में सुधार करने और फ्लेसीड की मांसपेशियों का मुकाबला करने में मदद करती है। स्पीच थेरेपी बोलने की क्षमता का समर्थन करता है। नेत्र समस्याओं के लिए आमतौर पर नेत्र रोग विशेषज्ञ द्वारा उपचार की आवश्यकता होती है और आंखों की रोशनी की नियमित जांच होनी चाहिए। बच्चों को मानसिक सहायता देने की आवश्यकता है, और विशेष स्कूलों में भाग लेने के लिए आवश्यक हो सकता है।
कभी-कभी प्रैडर-विली सिंड्रोम के साथ हृदय की समस्याएं और रीढ़ की हड्डी में वक्रता विकसित होती है, क्योंकि यह रोग अत्यधिक मोटापे के कारण होता है। वजन घटाने के अलावा, आर्थोपेडिक और आंतरिक चिकित्सा यहां आवश्यक है।
निवारण
उसी के खिलाफ प्रेडर-विली सिंड्रोम इसे रोका नहीं जा सकता क्योंकि यह आनुवंशिक है। प्रेडर-विली सिंड्रोम के कारण होने वाले गंभीर परिणामी नुकसान से बचने के लिए प्रारंभिक निदान और तेजी से चिकित्सा महत्वपूर्ण है।
चिंता
प्रेडर-विली सिंड्रोम एक आनुवंशिक, पुरानी बीमारी है जिसे ठीक नहीं किया जा सकता है। चिकित्सा उपचार विशुद्ध रूप से रोगसूचक है। इसलिए, क्लासिक अर्थों में aftercare संभव नहीं है। प्रभावित बच्चों और वयस्कों को प्रेडर-विली सिंड्रोम के साथ, हालांकि, उनके जीवन के बाकी जीवन के लिए मोटापा और अन्य स्वास्थ्य समस्याओं से प्रभावित हैं।
इस कारण से, नियमित जांच और गहन आहार देखभाल आवश्यक है। ये उपाय आमतौर पर एक बाल रोग विशेषज्ञ या सामान्य चिकित्सक द्वारा आदेशित और निगरानी किए जाते हैं। मुख्य रूप से, प्रभावित बच्चों या वयस्कों के शरीर के वजन की जाँच की जाती है। नियमित रक्त परीक्षण भी आम हैं।
कभी-कभी मूत्र, मल या अन्य परीक्षणों की भी आवश्यकता होती है। उपस्थित चिकित्सक चेक-अप की आवृत्ति और आवश्यक अनुवर्ती उपायों पर निर्णय लेता है। कई मामलों में, प्रभावित रोगियों को विशेष दीर्घकालिक देखभाल सुविधाओं में रखा जाता है जिसमें चिकित्सा देखभाल भी शामिल होती है।
इसके अलावा, पुनर्वास क्लीनिकों में इन-पेशेंट रहता है, जो कि रोगी के लिए उपयुक्त एक थेरेपी अवधारणा को विकसित करने के लिए ज्यादातर आवश्यक होते हैं। ऐसे आवास के लिए प्रति सप्ताह कम से कम एक या दो चिकित्सा परीक्षाएं सामान्य हैं। मोटापे की चिकित्सा के दौरान अतिरिक्त चिकित्सीय उपाय आवश्यक हो सकते हैं।
आप खुद ऐसा कर सकते हैं
प्रैडर-विली सिंड्रोम से पीड़ित बच्चों को रोजमर्रा की जिंदगी में स्थायी समर्थन की आवश्यकता होती है। रिश्तेदारों को एक पोषण विशेषज्ञ से परामर्श करना चाहिए और बच्चे के खाने की आदतों के अनुरूप एक आहार बनाने के लिए उसके साथ काम करना चाहिए। इसके अलावा, व्यवहार चिकित्सा आवश्यक हो सकती है। बच्चे को संभावित रूप से हानिकारक भोजन, अपशिष्ट या अखाद्य उत्पादों तक पहुंच नहीं होनी चाहिए। यदि बच्चे ने कुछ अनुपयुक्त खाया है, तो आपातकालीन चिकित्सक को बुलाया जाना चाहिए।
बच्चे की आमतौर पर उच्च भावनात्मकता का मुकाबला करने के लिए, चिकित्सा उपचार के उपायों के साथ खेल और एक खुला दृष्टिकोण उपलब्ध है। बच्चे के लिए नियमित रूप से दैनिक दिनचर्या का होना जरूरी है, जो इससे भटक न सके। रोजमर्रा की जिंदगी में अचानक बदलाव के बिना बच्चे को यथासंभव स्थिर रहने के लिए दीर्घकालिक योजना बनाने की सलाह दी जाती है। बीमार बच्चों को अपने माता-पिता पर बहुत अधिक ध्यान देने और शारीरिक और भावनात्मक मांग करने की आवश्यकता होती है। यह उन सभी रिश्तेदारों और दोस्तों के लिए आराम और विश्राम के चरण बनाता है जो बच्चे की देखभाल करते हैं। एक चिकित्सक मुक्त स्थान बनाने और भावनात्मक संघर्षों से निपटने में मदद कर सकता है।
अभिभावकों को डॉक्टरों के साथ निकट संपर्क में रहना चाहिए और उन्हें किसी भी असामान्य लक्षण के बारे में बताना चाहिए। एक व्यापक चिकित्सा अवधारणा उन लोगों को सक्षम बनाती है जो अपेक्षाकृत लक्षणों से मुक्त जीवन जीने के लिए प्रेडर-विली सिंड्रोम से पीड़ित होते हैं।



.jpg)

.jpg)
.jpg)




.jpg)