फार्बर की बीमारी एक बहुत ही दुर्लभ चयापचय रोग है जो गंभीर शारीरिक हानि का कारण बनता है और मृत्यु की ओर जाता है। नवजात शिशु केवल बीमार हो जाते हैं यदि दोनों माता-पिता एक ही दोषपूर्ण जीन के वाहक हैं। जैसा कि बीमारी के लिए कोई विशिष्ट चिकित्सा नहीं है, यह वर्तमान में लाइलाज है।
क्या है फेयरर्स डिजीज?

© phive2015 - stock.adobe.com
फार्बर की बीमारी एक लाइलाज चयापचय रोग है। चिकित्सा में इस बीमारी के कई नाम हैं: फार्बर की बीमारी, फरबर सिंड्रोम, सेरामोडेस की कमी या प्रसारित लिपोग्रानुलोमैटोसिस। फ़ार्बर सिंड्रोम का नाम अमेरिकी रोगविज्ञानी सिडनी फ़ार्बर (1903-1973) के नाम पर रखा गया है, जिन्होंने इस बीमारी का पता लगाया और इसका वर्णन किया।
यह बीमारी एक आनुवांशिक लाइसोसोमल बीमारी है। लाइसोसोम में इंट्रासेल्युलर विघटन एक आनुवंशिक दोष के कारण होता है जो शरीर में हानिकारक कचरे के दीर्घकालिक भंडारण के लिए जिम्मेदार होता है। चूँकि दुनिया भर में केवल कुछ ही फार्बर रोगी हैं, इसलिए बीमारी अभी भी अच्छी तरह से समझ में नहीं आई है। रोगी आमतौर पर बचपन में मर जाते हैं, लेकिन ज्यादातर तीन साल की उम्र से पहले।
का कारण बनता है
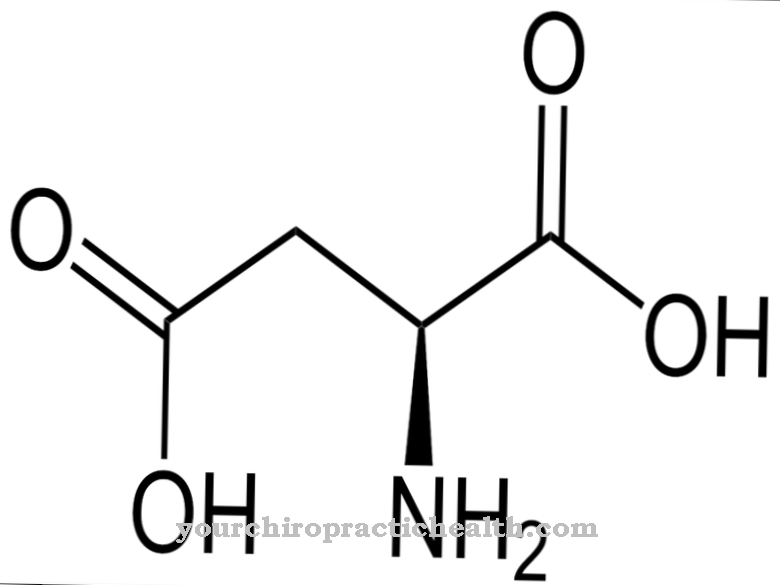
फारब की बीमारी एएसएएच जीन के उत्परिवर्तन के कारण होती है। उत्परिवर्तन मूल पीढ़ी से संतानों के लिए एक ऑटोसोमल रिसेसिव तरीके से प्रेषित होता है। एंजाइम सेरेमिडेज़ और एसिड सेरामाइडेज़ के लिए एएसएएच जीन कोड। हालांकि, यदि जीन को उत्परिवर्तित किया जाता है, तो सीरमाइडेज़ और एसिड सेरेमिडेज़ की गतिविधि में कमी होती है। एसिड सेरामाइडेज़ एक एंजाइम है जो लाइसोसोमल हाइड्रोलाज़ के लिए जिम्मेदार है।
एक हाइड्रॉलज़ एंजाइम सेरेमिडेज़ की भागीदारी के साथ एक कटैलिसीस है, जिसमें लिपिड सेरामाइड को अमीनो अल्कोहल स्फिंगोसिन और फैटी एसिड में विभाजित किया जाता है। फार्बर रोगियों में यह प्रक्रिया गड़बड़ा जाती है। इस तरह, प्रारंभिक उत्पाद, सेरेमाइड, कोशिकाओं में अविभाजित रहता है और लंबे समय तक वहां संग्रहीत होता है। अपनी मूल अवस्था में सेरामाइड शरीर के लिए एक बेकार उत्पाद है क्योंकि इसे आनुवंशिक दोष के कारण आवश्यक अंतिम उत्पाद में संसाधित नहीं किया जा सकता है।
यही कारण है कि Farber का सिंड्रोम एक चयापचय रोग है। चयापचय संबंधी विकारों के परिणामस्वरूप, विभिन्न शिकायतें हो सकती हैं, जो रोगी से रोगी में भिन्न होती हैं। फार्बर की बीमारी में भी, उस समय का बिंदु जिस पर रोग के लक्षण बहुत अलग दिखाई देते हैं: कुछ रोगियों में, पहले लक्षण प्रारंभिक अवस्था में ही दिखाई देते हैं, दूसरों में, हालांकि, बचपन तक नहीं। दुर्लभ मामलों में, रोग यौवन के बाद तक खुद को महसूस नहीं करता है।
आप अपनी दवा यहाँ पा सकते हैं
➔ दर्द के लिए दवाएंलक्षण, बीमारी और संकेत
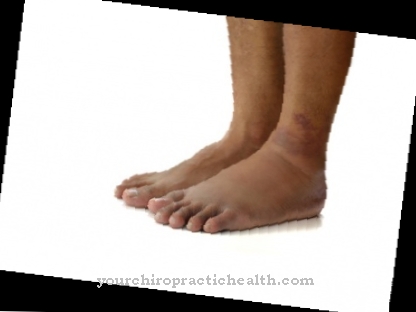
बीमारी का कोर्स बहुत अलग है। जब बीमारी के पहले लक्षण प्रारंभिक अवस्था में दिखाई देते हैं, तो वे आमतौर पर मोटर विकार के रूप में प्रकट होते हैं। उदाहरण के लिए, शिशु अपने अंगों या पैरों को फैला नहीं सकते हैं और उनके आंदोलन में बहुत सीमित हैं।
संयुक्त संकुचन भी दर्द का कारण बन सकता है जिसके लिए दर्द की दवा उपचार की आवश्यकता होती है। इसके अलावा, पेरिआर्टिकुलर नोड्यूल अंगों या जोड़ों में बहुत पहले से बन सकते हैं। सिर्फ त्वचा के नीचे रहने वाले नोड्यूल्स भी नग्न आंखों को दिखाई देते हैं। शिशुओं में, स्वरयंत्र में परिवर्तन भी फेबर की बीमारी के लिए विशिष्ट है।
स्वरयंत्र परिवर्तन के लिए सामान्य शब्द लैरींगोमैलेशिया है। सबसे खराब स्थिति में, स्वरयंत्र में परिवर्तन श्वसन संक्रमण और अपर्याप्त ऑक्सीजन की आपूर्ति के साथ वायुमार्ग की संकीर्णता की ओर जाता है, साथ ही विकास विकारों के साथ मुश्किल भोजन का सेवन। हालांकि, लैरींगोमालेशिया की परवाह किए बिना, छोटा कद फैबर की बीमारी का एक विशिष्ट संकेत है।
कॉर्नियल अपारदर्शिता और तंत्रिका संबंधी असामान्यताएं फैबर सिंड्रोम के अन्य लक्षण हैं। प्लीहा और यकृत का विस्तार करना असामान्य नहीं है। हेपेटोसप्लेनोमेगाली तब होती है जब दोनों अंग एक ही समय में बढ़े होते हैं। यदि रोग आक्रामक रूप से बढ़ता है या यदि निदान में देरी होती है, तो जीवन के पहले वर्ष में मृत्यु हो सकती है।
निदान
फार्बर सिंड्रोम का पता लगाया जा सकता है और बहुत जल्दी इसका निदान किया जा सकता है। निदान या तो सीरमाइड की एंजाइम गतिविधि को मापने के द्वारा किया जाता है या सेरामाइड टूटने को मापने के द्वारा किया जाता है। सेरामाइड का टूटना ल्यूकोसाइट्स या संचित त्वचा फाइब्रोब्लास्ट में होता है। यदि कोई संदेह है, तो प्रसव पूर्व निदान भी किया जा सकता है, उदाहरण के लिए यदि रोग पूर्वज में जाना जाता है।
जटिलताओं
फार्बर की बीमारी के अधिकांश मामलों में मृत्यु हो जाती है। बीमारी का इलाज संभव नहीं है। रोग के दौरान उत्पन्न होने वाली जटिलताओं में व्यापक रूप से भिन्नता है। हालांकि, बचपन में लक्षण दिखाई देते हैं, जिससे मरीज अपने अंगों को ठीक से नहीं हिला पाते हैं।
रोजमर्रा की जिंदगी में गंभीर प्रतिबंध हैं। रोगी अन्य लोगों की मदद पर निर्भर है। कई मामलों में दर्द भी होता है, हालांकि इसका इलाज दर्द चिकित्सा की मदद से किया जा सकता है। स्वरयंत्र में परिवर्तन से श्वसन संक्रमण का खतरा बढ़ जाता है, जिससे मृत्यु हो सकती है।
छोटे कद वाले भी फार्बर की बीमारी में अधिक तीव्रता से होते हैं और रोगी के जीवन को जटिल बनाते हैं। यकृत और प्लीहा भी बढ़े हुए हो सकते हैं। बीमारी का इलाज संभव नहीं है। ज्यादातर मामलों में, दर्द निवारक का उपयोग रोजमर्रा की जिंदगी को मुस्कराते हुए किया जाता है।
विरूपताओं या विकृतियों के मामले में, सर्जिकल हस्तक्षेप का उपयोग किया जा सकता है, जिससे रोग कम हो जाता है। आगे कोई जटिलता नहीं है। बोन मैरो प्रत्यारोपण से लक्षणों को भी कम किया जा सकता है, लेकिन फरबर की बीमारी का कोई पूर्ण इलाज नहीं है।
आपको डॉक्टर के पास कब जाना चाहिए?
दुर्भाग्य से, Farber की बीमारी का इलाज नहीं किया जा सकता है या इसे सीधे रोका नहीं जा सकता है। आखिरकार, यह बच्चे की मृत्यु की ओर जाता है इससे पहले कि बच्चा एक साल का हो। यदि बच्चे को मोटर और मनोवैज्ञानिक हानि होती है, तो डॉक्टर से परामर्श किया जाना चाहिए। बच्चे का आंदोलन भी काफी प्रतिबंधित है।
गंभीर दर्द के कारण, कई बच्चे लगातार चिल्लाते हैं और त्वचा के नीचे छोटे गांठ बन जाते हैं। श्वसन पथ के संक्रमण के लिए चिकित्सा उपचार भी आवश्यक है। ये बच्चे की सांस लेने में भारी ध्यान देने योग्य हैं। एक छोटा कद और विकास और विकास की सामान्य गड़बड़ी भी है।
फार्बर की बीमारी का निदान एक सामान्य चिकित्सक या बाल रोग विशेषज्ञ द्वारा किया जा सकता है। हालांकि, बाद में विभिन्न विशेषज्ञों द्वारा उपचार किया जाता है। इसके अलावा, कई माता-पिता और रिश्तेदार भी मनोवैज्ञानिक उपचार पर निर्भर हैं। यह भी एक अस्पताल से सीधे अनुरोध किया जा सकता है। यदि फार्बर की बीमारी के लक्षण तीव्र दिखाई देते हैं और बच्चे के जीवन को खतरे में डालते हैं, तो किसी भी मामले में एक आपातकालीन चिकित्सक को बुलाया जाना चाहिए।
आपके क्षेत्र में चिकित्सक और चिकित्सक
उपचार और चिकित्सा
फारबर्स रोग के लिए अभी भी कोई प्रभावी चिकित्सा नहीं है। लक्षण का इलाज दर्द निवारक और ग्लूकोकार्टिकोआड्स के साथ किया जाता है। उत्तरार्द्ध भड़काऊ प्रतिक्रियाओं को रोकता है और सेल चयापचय को नियंत्रित करने में मदद करता है। प्लास्टिक सर्जरी की मदद से शरीर में गंभीर विकृति को ठीक किया जा सकता है। इस तरह, लक्षण कम हो जाते हैं।
उपचार कुछ हद तक रोगियों के लिए जीवन को आसान बनाते हैं। हालांकि, बीमारी समय के साथ बढ़ती है। वर्तमान में, एक अस्थि मज्जा प्रत्यारोपण रोग को कम करने और सुधारने का वादा करता है। दुनिया भर में 50 ज्ञात मामले हैं जिनमें अस्थि मज्जा प्रत्यारोपण सफलतापूर्वक किया गया था। यह अभी भी स्पष्ट नहीं है कि क्या प्रक्रिया लंबी अवधि में बीमारी का इलाज कर सकती है।
आउटलुक और पूर्वानुमान
फार्बर की बीमारी में एक बहुत खराब रोग का निदान है। रोग केवल बहुत ही दुर्लभ मामलों में होता है, लेकिन आज तक प्रत्येक प्रलेखित रोगी में जल्दी मृत्यु हो जाती है। प्रभावित रोगियों में माता-पिता होते हैं जिनके दोनों में एक ही आनुवंशिक दोष होता है। ASAH जीन जैविक पिता और जैविक मां दोनों में परिवर्तित हो गया है।
इसका अर्थ है कि अजन्मे बच्चे की विकास प्रक्रिया के दौरान गर्भ में दोषपूर्ण जीन को स्थानांतरित किया जाता है। नवजात बच्चा अनिवार्य रूप से एक गंभीर चयापचय रोग से पीड़ित है। अपर्याप्त चिकित्सा विकल्प उपलब्ध होने के कारण विकार लाइलाज है।
कानूनी कारणों से, शोधकर्ताओं और वैज्ञानिकों को वर्तमान में मानव आनुवंशिकी में हस्तक्षेप करने की अनुमति नहीं है। यह गंभीर बीमारियों पर भी लागू होता है। इसलिए, शोध और परीक्षण की गई दवाएं, उपचार और उपचार के तरीके रोगी के लक्षणों पर आधारित होते हैं। सभी प्रयासों के बावजूद, अभी तक कोई पर्याप्त चिकित्सा देखभाल या वैकल्पिक चिकित्सा पद्धति नहीं है जो लक्षणों में कमी या मौजूदा लक्षणों की दीर्घकालिक राहत की ओर ले जाती है।
फ़ार्बर की बीमारी के मरीज़ अपने जीवन के पहले कुछ वर्षों के भीतर मर जाते हैं। चूंकि अधिकांश मामलों में जीवन के तीसरे वर्ष में मृत्यु होती है, इसलिए यह संभावना नहीं है कि वे पूर्वस्कूली उम्र तक पहुंच जाएंगे।
आप अपनी दवा यहाँ पा सकते हैं
➔ दर्द के लिए दवाएंनिवारण
फार्बर की बीमारी को रोका नहीं जा सकता है क्योंकि यह बीमारी ऑटोसोमल रिसेसिव तरीके से विरासत में मिली है। ऑटोसोमल रिसेसिव इनहेरिटेंस का मतलब है कि माता-पिता दोनों को बच्चे के बीमार होने के लिए उत्परिवर्तित जीन को ले जाना चाहिए। इसके अलावा, दोषपूर्ण एलील दोनों समरूप गुणसूत्रों पर होना चाहिए। यह इन कारणों से है कि बीमारी इतनी दुर्लभ है।
और यह कई पीढ़ियों को छोड़ सकता है जब तक कि एक नवजात परिवार का सदस्य फिर से बीमार न पड़े। फैबर रोग के रोगियों की संतानों के लिए, रोग की संभावना लगभग 25 प्रतिशत है। यद्यपि माता-पिता आनुवांशिक दोष के कारण बच्चों को इस बीमारी से गुजर सकते हैं, वे आमतौर पर स्वयं स्वस्थ होते हैं।
और अगर केवल एक अभिभावक दोषपूर्ण जीन को वहन करता है, तो आपके अपने बच्चे स्वस्थ रहेंगे, लेकिन वे दोषपूर्ण जीन को अपने वंश में स्थानांतरित कर सकते हैं।
चिंता
ओवेरियन कैंसर के अनुवर्ती देखभाल में, चिकित्सा पूरी होने के बाद, ट्यूमर की पुनरावृत्ति का पता लगाने, चिकित्सा के दुष्प्रभावों की निगरानी और उपचार, मनोवैज्ञानिक और सामाजिक समस्याओं के रोगियों के समर्थन के साथ-साथ जीवन की गुणवत्ता में सुधार और रखरखाव पर ध्यान केंद्रित किया जाता है।
चिकित्सा के बाद, हर तीन महीने में स्त्री रोग विशेषज्ञ के साथ जांच की सिफारिश की जाती है। कब तक नियंत्रण आवश्यक है, उपस्थित चिकित्सक के आकलन पर निर्भर करता है। आमतौर पर स्त्री रोग विशेषज्ञ एक विस्तृत चर्चा के साथ चेक-अप शुरू करते हैं, जिसमें शारीरिक शिकायतों के अलावा, मनोवैज्ञानिक, सामाजिक और यौन समस्याएं भी प्रासंगिक हैं।
उसके बाद, स्त्री रोग विशेषज्ञ आमतौर पर एक स्त्री रोग संबंधी परीक्षा और एक अल्ट्रासाउंड स्कैन करते हैं। जिन मरीजों में कोई विशेष लक्षण नहीं होते हैं, उन्हें किसी विशेष परीक्षा की आवश्यकता नहीं होती है। यदि समय के साथ लक्षण दिखाई देते हैं, जैसे कि पानी के प्रतिधारण या सांस की तकलीफ के कारण पेट के आकार में वृद्धि, सीटी, एमआरआई या पीईटी / सीटी जैसी आगे की परीक्षा उपयोगी हो सकती है।
उपचार के दौरान होने वाली शिकायतों को प्रभावित रोगियों द्वारा गंभीरता से लिया जाना चाहिए और उपचार स्त्री रोग विशेषज्ञ के साथ चर्चा की जानी चाहिए। डिम्बग्रंथि के कैंसर चिकित्सा में अक्सर कट्टरपंथी सर्जरी शामिल होती है। इसलिए चेक-अप का उपयोग प्रारंभिक चरण में ऑपरेशन के संभावित परिणामों की पहचान और उपचार के लिए किया जाना चाहिए। आवश्यक कीमोथेरेपी के संभावित दुष्प्रभावों की नियमित जांच के माध्यम से भी निगरानी की जा सकती है।
आप खुद ऐसा कर सकते हैं
फेबर की बीमारी एक बहुत ही दुर्लभ वंशानुगत चयापचय विकार है जिसे लाइलाज माना जाता है और बचपन में अक्सर मृत्यु हो जाती है। चूंकि रोग आनुवांशिक होता है, इसलिए प्रभावित व्यक्ति स्वयं-सहायता के उपाय नहीं कर सकते हैं, जो एक कारण प्रभाव है।
ऐसे परिवार जिनके परिवार में फैबर सिंड्रोम हो चुका है, वे परिवार शुरू करने से पहले आनुवांशिक सलाह ले सकते हैं। इस परामर्श के हिस्से के रूप में, आपको इस संभावना के बारे में सूचित किया जाएगा कि आपकी संतान इस विकार से ग्रस्त है और इस मामले में आपको किस तनाव के लिए तैयार रहना है।
बहुत बार फेबर की बीमारी वाले बच्चे शिशुओं के रूप में मर जाते हैं। संबंधित माता-पिता को यह उम्मीद करनी चाहिए कि उनका बच्चा तीन साल की उम्र तक नहीं पहुंचेगा। परिवारों को अकेले इस भारी भावनात्मक बोझ को सहन नहीं करना चाहिए। निदान के बाद रिश्तेदारों को मनोचिकित्सक से परामर्श करने की सलाह दी जाती है। कई माता-पिता भी इसी तरह की स्थिति में अन्य परिवारों के साथ आदान-प्रदान से लाभान्वित होते हैं।
चूंकि फेबर की बीमारी बहुत दुर्लभ है, इसलिए कोई विशिष्ट सहायता समूह नहीं हैं। गंभीर कैंसर वाले बच्चों के रिश्तेदार समान तनाव के संपर्क में हैं। ऐसे समूहों में सदस्यता इसलिए दैनिक तनाव से निपटने और अन्य प्रभावित व्यक्तियों की मदद से बेहतर सामना करने में सहायक हो सकती है।

.jpg)



.jpg)