ब्रोंकोपल्मोनरी डिस्प्लेसिया एक पुरानी फेफड़ों की बीमारी है। यह मुख्य रूप से समय से पहले जन्म लेने वाले शिशुओं में शरीर के कम वजन के साथ होता है। ब्रोंकोपुलमोनरी डिस्प्लाशिया लंबे समय तक और वयस्कता में फेफड़ों को नुकसान पहुंचा सकता है और फेफड़ों में लगातार बदलाव के कारण मृत्यु हो सकती है।
ब्रोंकोपुलमोनरी डिस्प्लेसिया क्या है?
ब्रोंकोपल्मोनरी डिस्प्लेसिया विशेष रूप से समय से पहले बच्चों को प्रभावित करता है। इन नवजात शिशुओं को अक्सर कृत्रिम रूप से लंबे समय तक हवादार किया जाता है, उदाहरण के लिए नवजात श्वसन संकट सिंड्रोम के इलाज के लिए। यह बीमारी फेफड़ों को लंबे समय तक नुकसान पहुंचा सकती है। गंभीरता और उपचार की प्रभावशीलता के आधार पर, जीवन के पहले वर्ष के दौरान अक्सर एक सुधार प्राप्त किया जा सकता है।
का कारण बनता है
ब्रोंकोपल्मोनरी डिस्प्लेसिया के विभिन्न कारण हो सकते हैं। ज्यादातर मामलों में बच्चों के बीच जन्म होने के दौरान एक करीबी संबंध होता है। पहले वे पैदा होते हैं और अपने जन्म के वजन को कम करते हैं, अधिक बार ब्रोंकोपुलमोनरी डिस्प्लासिया होता है। समय से पहले जन्म लेने वाले 15 से 30 प्रतिशत शिशुओं का वजन 1000 ग्राम से कम होता है या जो गर्भावस्था के 32 वें सप्ताह से पहले पैदा होते हैं, वे ब्रोंकोपुलमोनरी डिस्प्लेसिया विकसित करते हैं।
ब्रोंकोपुलमोनरी डिस्प्लेसिया के विकास के लिए एक प्रमुख जोखिम कारक पदार्थ की कमी वाले एक अपरिपक्व फेफड़े है। अन्य कारकों में उच्च वेंटिलेशन दबाव, उच्च ऑक्सीजन सांद्रता और कृत्रिम वेंटिलेशन की लंबी अवधि शामिल है। एक अस्पष्ट डक्टस आर्टेरियोसस और विभिन्न फेफड़ों के संक्रमण भी ब्रोंकोपुलमोनरी डिस्प्लासिया का कारण हो सकते हैं।
रोग रिमॉडलिंग प्रक्रियाओं के कारण होता है जो संयोजी ऊतक में सूजन से जुड़े होते हैं। अपरिपक्व फेफड़ों या रासायनिक, यांत्रिक और जैविक क्षति में प्रारंभिक जल प्रतिधारण के परिणामस्वरूप ऐसी भड़काऊ प्रक्रियाएं हो सकती हैं।
लक्षण, बीमारी और संकेत
ब्रोंकोपुलमोनरी डिस्प्लेसिया के संदर्भ में, प्रभावित रोगी में विभिन्न शिकायतें हो सकती हैं। संभव नैदानिक लक्षणों में शामिल हैं, उदाहरण के लिए, एक बढ़ी हुई श्वसन दर, ब्रोन्कियल स्राव में वृद्धि, छाती के पीछे हटने के साथ गहरी और तनावपूर्ण श्वास, खांसी और विकास मंदता। त्वचा और श्लेष्म झिल्ली के ढीले क्षेत्र भी दिखाई दे सकते हैं।
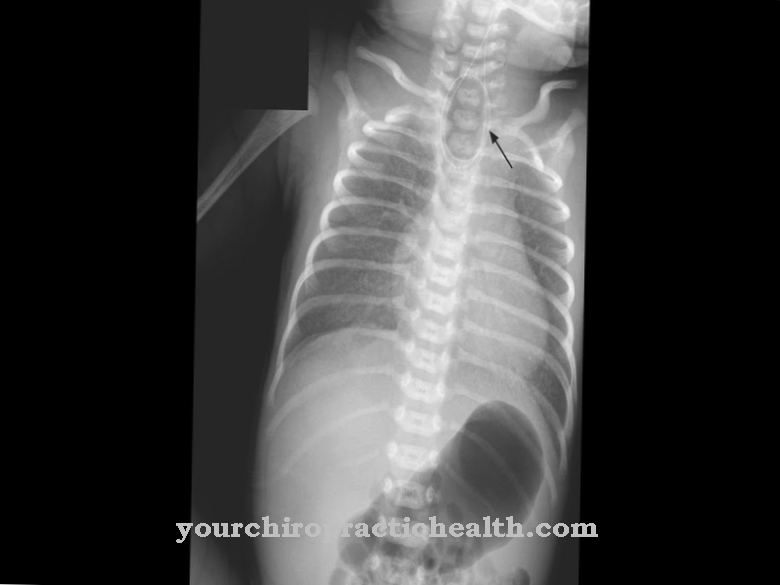
अन्य बातों के अलावा, फेफड़ों में अतिप्रवाह और खराब हवादार क्षेत्रों के फैलने वाले क्षेत्र होते हैं, जिन्हें एक्स-रे छवि में देखा जा सकता है। ब्रोंकोपल्मोनरी डिस्प्लेसिया को हल्के, मध्यम और गंभीर रूपों में विभाजित किया गया है। ब्रोंकोपल्मोनरी डिस्प्लेसिया मुख्य रूप से एल्वियोली, फेफड़ों और वायुमार्ग में रक्त वाहिकाओं को प्रभावित करता है। फेफड़ों में रक्त वाहिकाएं संकुचित हो जाती हैं और फुफ्फुसीय परिसंचरण में दबाव बढ़ सकता है और दाएं वेंट्रिकल पर दबाव पड़ सकता है।
निदान और पाठ्यक्रम

© vecton - stock.adobe.com
ब्रोन्कोपल्मोनरी डिस्प्लेसिया का निदान और बीमारी के विभिन्न डिग्री में गंभीरता को वर्गीकृत करने से रक्त में ऑक्सीजन संतृप्ति का निर्धारण किया जाता है। प्रत्येक उम्र के लिए एक आवश्यक ऑक्सीजन की आवश्यकता को परिभाषित किया गया है, जो ब्रोंकोपुलमोनरी डिस्प्लासिया की उपस्थिति के बारे में जानकारी प्रदान कर सकता है। एक नियम के रूप में, उम्र की ऑक्सीजन की आवश्यकता, जिसे गर्भावस्था के 36 सप्ताह तक सही किया जाता है, निर्णायक है।
ब्रोंकोपुलमोनरी डिस्प्लाशिया के लिए रोग का निदान में सुधार हो रहा है। चिकित्सा अनुसंधान और देखभाल में प्रगति के कारण, समय से पहले बच्चों के जीवित रहने की बेहतर संभावना है। आज गर्भावस्था के 24 वें और 25 वें सप्ताह के दौरान पैदा हुए सभी बच्चों में से लगभग 60 प्रतिशत जीवित हैं। चूंकि उनके फेफड़े अभी भी ज्यादातर मामलों में अपरिपक्व हैं, इसलिए पर्याप्त ऑक्सीजन प्राप्त करने के लिए उन्हें लंबे समय तक हवादार होना पड़ता है।
जटिलताओं
नवजात शिशुओं में ब्रोंकोपल्मोनरी डिस्प्लेसिया सबसे आम जटिलता है। रोग से प्रभावित शिशु अक्सर बहुत जल्दी सांस लेते हैं। नतीजतन, यह आसानी से सांस की तकलीफ पैदा कर सकता है और इस तरह ऑक्सीजन की कमी हो सकती है। रक्त में ऑक्सीजन की कमी के कारण त्वचा पर छाले (सायनोसिस) हो जाते हैं।
श्वसन की बढ़ी हुई दर भी हृदय के अतालता और सही वेंट्रिकल के अधिभार को जन्म दे सकती है। ब्रोंकोपुलमोनरी डिस्प्लासिया के साथ कुछ समय से पहले के शिशुओं में, साँस छोड़ना धीमा हो जाता है, जिससे फेफड़ों में शेष हवा एल्वियोली को ओवरफ्लाट करने का कारण बनती है। अलग-अलग फेफड़ों के क्षेत्रों का एक डरावना परिवर्तन एक जटिलता के रूप में धमकी देता है।
रोग के दीर्घकालिक प्रभावों में आवर्ती श्वसन संक्रमण, विशेषकर निमोनिया या तीव्र ब्रोंकाइटिस शामिल हैं। इसलिए माता-पिता को कम से कम संबंधित बच्चों के लिए संक्रमण के जोखिम को ध्यान में रखना चाहिए। क्षतिग्रस्त ब्रोन्कियल सिस्टम के कारण ब्रोन्कियल अस्थमा विकसित होने का भी खतरा होता है।
यदि द्रव फेफड़े के ऊतकों में इकट्ठा होता है, तो फुफ्फुसीय एडिमा हो सकती है। फुफ्फुसीय उच्च रक्तचाप ब्रोंकोपल्मोनरी डिस्प्लेसिया का एक आशंका परिणाम है। जब फेफड़ों में ऑक्सीजन का आदान-प्रदान कम हो जाता है, तो फेफड़ों में रक्त का निर्माण होता है। यह सही वेंट्रिकल की एक वृद्धि की ओर जाता है, कोर फुफ्फुसा।
आपको डॉक्टर के पास कब जाना चाहिए?
ज्यादातर मामलों में, बच्चे के जन्म के तुरंत बाद इस बीमारी का निदान किया जाता है। बच्चे की जटिलताओं और समय से पहले मौत से बचने के लिए बहुत कम उम्र में उपचार दिया जाना चाहिए। सांस लेने में कठिनाई होने पर डॉक्टर से हमेशा इस शिकायत पर सलाह लेनी चाहिए। वे प्रभावित जोर से और अप्राकृतिक श्वास शोर से पीड़ित हैं और कई मामलों में श्वास की दर में काफी वृद्धि हुई है।
चूंकि शरीर को थोड़ी ऑक्सीजन मिलती है, होंठ और त्वचा नीले पड़ सकते हैं। इन शिकायतों के साथ एक डॉक्टर से भी परामर्श किया जाना चाहिए। कई मामलों में, रोगी की लचीलापन और सहनशक्ति काफी कम हो जाती है। बच्चे भी विकास और विकास में देरी से पीड़ित हैं। यदि ये देरी होती है, तो एक डॉक्टर से भी परामर्श किया जाना चाहिए। इस बीमारी का उपचार और संभावित संकलन आमतौर पर एक विशेषज्ञ द्वारा किया जाता है। निदान स्वयं एक्स-रे की सहायता से किया जाता है।
आपके क्षेत्र में चिकित्सक और चिकित्सक
उपचार और चिकित्सा
ब्रोन्कोपल्मोनरी डिस्प्लेसिया के उपचार के हिस्से के रूप में, रक्त में ऑक्सीजन संतृप्ति बनाए रखने के लिए सबसे महत्वपूर्ण उपाय ऑक्सीजन का प्रशासन है। लक्षित ऑक्सीजन सामग्री 92 प्रतिशत से अधिक है। इसके अलावा, प्रभावित रोगी को कॉर्टिकोस्टेरॉइड्स निर्धारित किया जाता है, जिसे व्यवस्थित रूप से और सांस में लेना चाहिए।
ये पुरानी सूजन प्रक्रिया का प्रतिकार करते हैं, लेकिन संभावित दुष्प्रभावों के कारण इसका उपयोग अनजाने में नहीं किया जाना चाहिए। संभव जटिलताओं में शामिल हैं, उदाहरण के लिए, हाइपरग्लाइकेमिया, आंतों से खून बह रहा है, गैस्ट्रिक अल्सर या ऑस्टियोपोरोसिस का विकास। कोई भी फुफ्फुसीय एडिमा, जो निर्जलीकरण दवाओं, तथाकथित मूत्रवर्धक के साथ इलाज किया जाता है।
यदि वायुमार्ग का संकुचन होता है, तो ब्रोन्कोस्पास्मोलिटिक्स के साथ साँस लेना आवश्यक माना जाता है। इसके अलावा, फिजियोथेरेप्यूटिक उपचार उपयुक्त हैं, जिन्हें नियमित रूप से और यदि संभव हो तो प्रारंभिक अवस्था में किया जाता है। फुफ्फुसीय परिसंचरण के बढ़ते दबाव का इलाज वैसोडायलेटर दवाओं की मदद से किया जा सकता है।
इसके अलावा, संबंधित बच्चों की बढ़ती ऊर्जा आवश्यकताओं के कारण आहार पर ध्यान देना चाहिए। यह विशेष रूप से ऊर्जावान होना चाहिए। ब्रोंकोपुलमोनरी डिस्प्लेसिया से पीड़ित मरीजों को क्लिनिक से छुट्टी दी जा सकती है, उदाहरण के लिए, खांसी और न्यूमोकोकल संक्रमण के खिलाफ पहला टीकाकरण किया जाना चाहिए।
आउटलुक और पूर्वानुमान
सबसे खराब स्थिति में, इस बीमारी से संबंधित व्यक्ति की मृत्यु हो सकती है। यह मामला मुख्य रूप से तब होता है जब स्थिति को पूरी तरह से अनदेखा किया जाता है और इलाज नहीं किया जाता है। उपचार फेफड़ों को नुकसान को कम कर सकता है लेकिन पूर्ण चिकित्सा को रोक सकता है। आगे का पाठ्यक्रम और जीवन प्रत्याशा भी रोग के सटीक रूप पर दृढ़ता से निर्भर करते हैं, ताकि एक सामान्य भविष्यवाणी आमतौर पर संभव न हो।
ज्यादातर मामलों में, हालांकि, प्रभावित लोगों की जीवन प्रत्याशा बीमारी से काफी कम हो जाती है। उपचार स्वयं लक्षणों पर आधारित होता है और इसका उद्देश्य सूजन को सीमित करना है। यदि कोई उपचार शुरू नहीं किया जाता है, तो रोगी के पूरे शरीर में सूजन फैल जाएगी और रोगी के स्वास्थ्य को खराब करता रहेगा।
मरीज दवा लेने पर भी निर्भर हैं, जो अक्सर गंभीर दुष्प्रभावों से जुड़ा होता है। टीकाकरण आगे संक्रमण और जटिलताओं को रोकने में मदद कर सकता है। इसके अलावा, बीमारी गंभीर मनोवैज्ञानिक शिकायतों को भी जन्म दे सकती है, जो न केवल स्वयं रोगी में हो सकती है, बल्कि माता-पिता या रिश्तेदारों में भी हो सकती है। इसलिए वे मनोवैज्ञानिक उपचार पर भी निर्भर हैं।
निवारण
ब्रोंकोपल्मोनरी डिस्प्लेसिया को रोकने के उपाय मौजूद हैं, लेकिन उनकी प्रभावशीलता बदलती है या लागू करना मुश्किल है। संभावित निवारक उपायों में समय से पहले जन्म से बचने और फेफड़ों की परिपक्वता के जन्मपूर्व प्रेरण से लेकर संभावित मां तक कॉर्टिकोस्टेरॉइड्स का प्रशासन शामिल है। इसके अलावा, संक्रमण से बचने और कृत्रिम वेंटिलेशन को संक्षिप्त और धीरे से संभव के रूप में बाहर ले जाने के लिए आवश्यक है।
उदाहरण के लिए, डेक्सामेथासोन के रूप में प्रणालीगत कॉर्टिकोस्टेरॉइड के साथ थेरेपी, फेफड़ों के कार्य में तेजी से सुधार ला सकती है। यदि बहुत जल्दी दिया जाता है, तो ब्रोन्कोपल्मोनरी डिसप्लेसिया विकसित होने की संभावना कम हो सकती है। यहाँ, ब्रोन्कोपल्मोनरी डिस्प्लेसिया को रोकने के लिए उपयोग की जाने वाली दवाओं के दुष्प्रभावों को जल्दी से जल्दी तौला जाना चाहिए।
चिंता
एक नियम के रूप में, इस बीमारी से प्रभावित व्यक्ति बहुत जल्दी और सभी व्यापक निदान के ऊपर निर्भर है ताकि आगे कोई शिकायत या जटिलताएं न हों। यदि बीमारी का इलाज नहीं किया जाता है या देर से पहचाना जाता है, तो यह सबसे खराब स्थिति में संबंधित व्यक्ति की मृत्यु का कारण बन सकता है। इस कारण से, इस बीमारी का ध्यान बाद के उपचार के साथ प्रारंभिक निदान पर है।
ज्यादातर मामलों में, दवा की मदद से उपचार किया जाता है। प्रभावित लोग इसे नियमित रूप से लेने, सही खुराक पर ध्यान देने पर निर्भर हैं। यदि आपके कोई प्रश्न हैं या अस्पष्ट हैं, तो डॉक्टर से हमेशा पहले संपर्क किया जाना चाहिए। इसके अलावा, प्रभावित लोगों में से अधिकांश लक्षणों को स्थायी रूप से कम करने के लिए भौतिक चिकित्सा उपायों पर भी निर्भर हैं।
इस तरह के एक थेरेपी से कई अभ्यास अपने घर में भी किए जा सकते हैं। माता-पिता और रिश्तेदारों द्वारा प्रदान की जाने वाली सहायता और देखभाल भी बीमारी के आगे के पाठ्यक्रम पर सकारात्मक प्रभाव डाल सकती है। संबंधित व्यक्ति को संक्रमणों के खिलाफ विशेष रूप से अच्छी तरह से अपनी रक्षा करनी चाहिए। ज्यादातर मामलों में, यह रोग रोगी की जीवन प्रत्याशा को कम कर देता है।
आप खुद ऐसा कर सकते हैं
ब्रोंकोपल्मोनरी डिस्प्लेसिया गर्भावस्था के 26 वें सप्ताह से पहले पैदा हुए नवजात शिशुओं को प्रभावित करता है। इनका कृत्रिम रूप से हवादार होना आवश्यक है क्योंकि फेफड़े अभी पूरी तरह से विकसित नहीं हुए हैं। यह फेफड़ों को स्थायी रूप से नुकसान पहुंचा सकता है।
समय से पहले जन्मे बच्चे के जन्म के तुरंत बाद, माता-पिता को बच्चे को आत्म-देखभाल के हिस्से के रूप में गहन देखभाल और कोमलता देनी चाहिए। इस तरह की उपस्थिति पहले से ही जीवन के पहले दिनों में प्रतिरक्षा प्रणाली को इतना मजबूत कर सकती है कि जीवित रहने की संभावना काफी बढ़ जाती है। जीवन के पहले वर्ष के दौरान, लेकिन बाद के वर्षों में भी, बच्चे के लिए तैयार की गई चिकित्सा योजना का सख्ती से पालन करना चाहिए।
ताजी हवा में रहने और स्वस्थ आहार खाने से बच्चे के परिसंचरण और फेफड़ों के कार्य पर सकारात्मक प्रभाव पड़ता है। चूंकि किंडरगार्टन और स्कूल में संक्रमण का खतरा बहुत अधिक है, खासकर ब्रोंकोपुलमोनरी डिस्प्लासिया वाले बच्चों के लिए, माता-पिता को संतुलित, विटामिन युक्त आहार के माध्यम से अपने बच्चे की प्रतिरक्षा प्रणाली को मजबूत करना चाहिए।
इसके अलावा, संक्रमण के जोखिम को कम करने के लिए बच्चे के घर का वातावरण साफ और स्वच्छ होना चाहिए। ब्रोन्कियल अस्थमा वर्षों में विकसित हो सकता है। यह अनुशंसा की जाती है कि इस सिंड्रोम वाले वयस्क रोगी पहले से ही उल्लेख किए गए स्वयं-सहायता उपायों को भी ध्यान में रखें और कोमल व्यायाम के साथ एक स्वस्थ जीवन शैली का नेतृत्व करें।

.jpg)

.jpg)



.jpg)



.jpg)