को ए एनाल्जेसिक नेफ्रोपैथी यह कुछ दर्द निवारक के उपयोग के वर्षों से आता है। सबसे खराब स्थिति में, क्रोनिक इंटरस्टीशियल नेफ्रैटिस के परिणामस्वरूप पूर्ण गुर्दे की विफलता होती है।
एनाल्जेसिक नेफ्रोपैथी क्या है?

एनाल्जेसिक नेफ्रोपैथी को चिकित्सा में भी कहा जाता है फेनासेटिन किडनी। क्या मतलब है एक क्रोनिक ट्यूबलो-अंतरालीय नेफ्रोपैथी, जो विभिन्न दर्द निवारक के लंबे समय तक दुरुपयोग के कारण होता है। सबसे महत्वपूर्ण घटक सक्रिय घटक फेनासेटिन है।
इसके अलावा, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं जैसे एसिटाइलसैलिसिलिक एसिड (एएसए) और पेरासिटामोल भी संभव ट्रिगर माना जाता है। टर्मिनल गुर्दे की विफलता में एनाल्जेसिक नेफ्रोपैथी का अनुपात एक और तीन प्रतिशत के बीच है। यह बीमारी पुरुषों की तुलना में महिलाओं में बहुत अधिक आम है।
पुरुषों की तुलना में महिलाएं दर्द की दवा का अधिक इस्तेमाल करती हैं। जो लोग नियमित रूप से फेनासेटिन या मिश्रित एनाल्जेसिक लेते हैं, उनमें अन्य लोगों की तुलना में एनाल्जेसिक नेफ्रोपैथी विकसित होने की संभावना 20 गुना अधिक होती है। 1986 में जर्मनी में फेनासेटिन पर प्रतिबंध लगा दिया गया था। तब से, संघीय गणराज्य में रोग लगभग पूरी तरह से गायब हो गया है।
का कारण बनता है
पहले के वर्षों में, एनाल्जेसिक नेफ्रोपैथी का कारण सक्रिय संघटक फेनासेटिन युक्त दवाओं का निरंतर उपयोग था। ये मिश्रित तैयारी के रूप में बार-बार नहीं दिए जाते थे। फेनासेटिन के अतिरिक्त, उनमें कैफीन और कोडीन भी थे। पेरासिटामोल के साथ मिश्रित तैयारी का उपयोग करके एनाल्जेसिक नेफ्रोपैथी विकसित करने का दो से तीन गुना अधिक जोखिम था।
एनाल्जेसिक नेफ्रोपैथी विशेष रूप से जीडीआर, ऑस्ट्रेलिया, यूएसए, स्विट्जरलैंड, बेल्जियम, स्वीडन और पूर्वी यूरोप में व्यापक थी। पश्चिम जर्मनी में, डायलिसिस की आवश्यकता वाले रोगियों में एनाल्जेसिक नेफ्रोपैथी वाले लोगों का अनुपात चार से नौ प्रतिशत के बीच था।
पेरासिटामोल मिश्रित एनाल्जेसिक के निरंतर उपयोग के बावजूद, फेनासेटिक नेफ्रोपैथी फेनैसेटिन पर प्रतिबंध के बाद लगभग पूरी तरह से गायब हो गई। फेनासेटिन और इसके मेटाबोलाइट पैरासिटामोल में प्रोस्टाग्लैंडीन संश्लेषण को रोकने की संपत्ति होती है। प्रोस्टाग्लैंडिंस ऊतक हार्मोन होते हैं जो दर्द और सूजन को प्रेरित करते हैं।
प्रोस्टाग्लैंडीन ई 2 को बाधित किया जाता है, जो जिम्मेदार है, उदाहरण के लिए, वृक्क मेडुला के विस्तार और बढ़े हुए रक्त प्रवाह के लिए। नशीली दवाओं से प्रेरित निषेध वासोडिलेशन (वासोडिलेशन) के उन्मूलन का कारण बनता है, जिसके परिणामस्वरूप वृक्क मज्जा में स्थायी रूप से कम रक्त प्रवाह होता है। इससे इस्किमिया और पैपिलरी नेक्रोसिस का विकास होता है।
लक्षण, बीमारी और संकेत
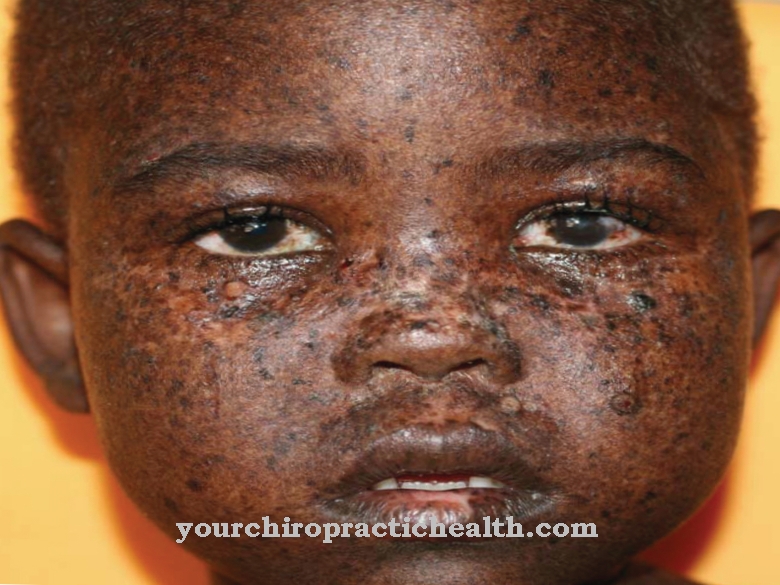
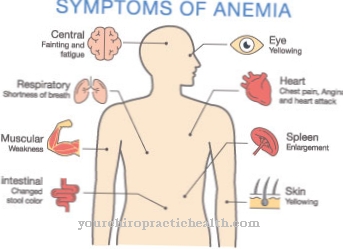
एनाल्जेसिक नेफ्रोपैथी के प्रारंभिक चरण में, पहले कोई लक्षण नहीं माना जा सकता है। जैसे-जैसे बीमारी बढ़ती है, थकावट और सिरदर्द जैसे लक्षण पैदा होते हैं। प्रभावित व्यक्ति की त्वचा का रंग भूरा-भूरा होता है। इसके अलावा, एनीमिया (एनीमिया) के संकेत ध्यान देने योग्य हो जाते हैं।
वे गैस्ट्रोइंटेस्टाइनल रक्तस्राव, हेमोलिसिस और सल्फ और मेथेमोग्लोबिन के गठन के कारण होते हैं। यदि नेक्रोटिक पैपिलियॉ अनायास बंद हो जाती है, तो मूत्रवाहिनी शूल का खतरा होता है। एनाल्जेसिक नेफ्रोपैथी के अन्य लक्षणों में हाइपोकैलेमिया, हाइपोनेट्रेमिया, आवर्तक मूत्र पथ के संक्रमण और डिस्टल रीनल ट्यूबलर एसिडोसिस शामिल हैं।
मूत्र को केंद्रित करने की कम क्षमता के कारण, ट्यूबलर डिसफंक्शन भी संभव है। सबसे खराब स्थिति में, एंड-स्टेज क्रोनिक किडनी की विफलता होती है। फेनासेटिन के दुरुपयोग की एक संभावित देर से जटिलता यूरोटेलियल कार्सिनोमा का एक बढ़ा जोखिम है।
निदान और पाठ्यक्रम
यदि एनाल्जेसिक नेफ्रोपैथी का संदेह है, तो चिकित्सक पहले रोगी के चिकित्सा इतिहास को विस्तार से देखता है। दर्द दवा के संभावित दुरुपयोग की पहचान करना आवश्यक हो सकता है। 1000 ग्राम से अधिक फेनासेटिन की कुल खपत को भूस्खलन माना जाता है।
यदि एक नशीली दवाओं के दुरुपयोग का संदेह है, तो मूत्र में ब्रेकडाउन उत्पाद एन-एसिटाइल-पैरामीनोफेनॉल (एनएपीएपी) निर्धारित किया जा सकता है। एक से तीन साल की अवधि के लिए प्रति दिन एक ग्राम फेनासेटिन का दैनिक सेवन एनाल्जेसिक नेफ्रोपैथी के विकास की निचली सीमा के रूप में निर्धारित किया गया था। वही अन्य दर्द निवारक के साथ कुल एक किलोग्राम फेनासेटिन पर लागू होता है।
एनाल्जेसिक नेफ्रोपैथी के निदान में विभिन्न परीक्षा विधियां शामिल हैं। इनमें 24 घंटे का मूत्र संग्रह, नॉर्मोक्रोमिक एनीमिया का पता लगाना, हेमट्यूरिया का पता लगाना, एक उन्मूलन कार्यक्रम और रक्तचाप का माप शामिल हैं। एक अल्ट्रासाउंड परीक्षा (सोनोग्राफी) या एक गणना टोमोग्राफी (सीटी) के भाग के रूप में, गुर्दे के आकार में कमी, पैपिलिए और पैपिलरी नेक्रोसिस पर कैलक्लाइजेशन का निदान उन्नत चरण में किया जा सकता है।
मूत्र के नमूने में ल्यूकोसाइट्यूरिया मौजूद हो सकता है। अन्य पुरानी ट्यूबलो-अंतरालीय गुर्दे की सूजन का विभेदक निदान भी महत्वपूर्ण है। यही बात मधुमेह अपवृक्कता, सिकल सेल एनीमिया या मूत्रजननांगी तपेदिक पर लागू होती है।
यदि टर्मिनल किडनी की विफलता होने से पहले हानिकारक सक्रिय पदार्थ को बंद कर दिया जाता है, तो एनाल्जेसिक नेफ्रोपैथी आमतौर पर एक सकारात्मक पाठ्यक्रम लेती है। इस मामले में, बीमारी को समय पर रोक दिया जाता है।
जटिलताओं
दर्दनाशक दवाओं के दुरुपयोग से एक एनाल्जेसिक नेफ्रोपैथी उत्पन्न होती है, जिसमें विभिन्न जटिलताएं होती हैं। सामान्य तौर पर, एनाल्जेसिक्स की लत के विकास के लिए नेतृत्व कर सकते हैं, संबंधित व्यक्ति दर्द निवारक पर निर्भर हो सकता है और दवा को रोकने के बाद वापसी लक्षण दिखाता है, जो शारीरिक और मनोवैज्ञानिक दोनों लक्षणों का कारण बनता है। कुछ एनाल्जेसिक भी रक्त को अम्लीय कर सकते हैं। इसके अलावा, जठरांत्र क्षेत्र में अल्सर का खतरा बढ़ जाता है।
नेफ्रोपैथी से गुर्दे की विफलता हो सकती है। इससे जीवन की गुणवत्ता की गंभीर हानि होती है। सबसे पहले, एक बढ़ा हुआ प्रवाह (पॉलीयुरिया) है, जो जल्दी से फिर से सूख जाता है (ओलिगुरिया)। इसके अलावा, रक्त में मूत्र पदार्थों की एकाग्रता में वृद्धि होती है जैसे क्रिएटिनिन, लेकिन अमोनिया जैसे विषाक्त पदार्थ भी। अमोनिया रक्त विषाक्तता (यूरीमिया) पैदा कर सकता है।
इसके अलावा, अमोनिया केंद्रीय तंत्रिका तंत्र में गुजर सकता है और एन्सेफैलोपैथी को जन्म दे सकता है। सबसे खराब मामलों में, डायलिसिस में हस्तक्षेप करना पड़ता है। इसके अलावा, गुर्दे की विफलता पोटेशियम (हाइपरकेलेमिया) के कम उत्सर्जन के साथ जुड़ी हुई है, जिससे हृदय अतालता हो सकती है। गुर्दे द्वारा एसिड के कम उत्सर्जन के कारण एसिड-बेस बैलेंस की गड़बड़ी फिर से हाइपरकेलेमिया का पक्ष लेती है। इसके अलावा, तरल पदार्थों के कम उत्सर्जन से एडिमा का खतरा बढ़ जाता है।
आपको डॉक्टर कब देखना चाहिए?
एनाल्जेसिक नेफ्रोपैथी को हमेशा एक डॉक्टर द्वारा जांच और इलाज किया जाना चाहिए। डॉक्टर को विशेष रूप से देखा जाना चाहिए कि क्या संबंधित व्यक्ति लंबे समय से दर्द की दवा ले रहा है। एक नियम के रूप में, रोगी गंभीर सिरदर्द, थकान और थकान से पीड़ित हैं। यदि प्रभावित व्यक्ति की त्वचा का रंग भूरा या स्लेटी होना शुरू हो जाता है, तो डॉक्टर से सलाह लेनी चाहिए।
एनीमिया के लक्षणों के लिए तत्काल उपचार भी आवश्यक है। इससे प्रभावित लोग आगे के कोर्स में गुर्दे की विफलता का शिकार हो सकते हैं। यदि गुर्दे या मूत्र पथ के साथ समस्याएं हैं, तो एक डॉक्टर से तत्काल परामर्श किया जाना चाहिए। पेट और आंतों में रक्तस्राव भी एनाल्जेसिक नेफ्रोपैथी के लक्षण हो सकते हैं और इसकी जांच की जानी चाहिए। एक नियम के रूप में, संबंधित व्यक्ति शुरू में एक सामान्य चिकित्सक से संपर्क कर सकता है। यदि शिकायतें तीव्र हैं, तो एक आपातकालीन चिकित्सक को बुलाया जा सकता है।
आपके क्षेत्र में चिकित्सक और चिकित्सक
उपचार और चिकित्सा
एक एनाल्जेसिक नेफ्रोपैथी को हमेशा उपचार की आवश्यकता होती है। थेरेपी में सबसे महत्वपूर्ण कदम ट्रिगर दवा का विच्छेदन है इसके अलावा, एनीमिया और मौजूदा मूत्र पथ के संक्रमण जैसे कि पेल्विक सूजन का लगातार इलाज करना महत्वपूर्ण है। इसमें शामिल हो सकता है, उदाहरण के लिए, एंटीबायोटिक दवाओं का प्रशासन और जोखिम कारकों को बंद करना।
तरल पदार्थों की पर्याप्त आपूर्ति भी महत्वपूर्ण है। यदि पहले से ही गुर्दे की कमी है, तो यह भी इलाज किया जाना चाहिए। यदि केवल मामूली या मध्यम कार्यात्मक हानि हैं, तो आगे की गिरावट का प्रतिकार किया जाना चाहिए। इनमें अन्य चीजों में शामिल हैं, टेबल नमक में कमी और प्रोटीन से कम आहार।
क्रोनिक किडनी की विफलता के मामले में, केवल डायलिसिस (रक्त धोने) या यहां तक कि एक गुर्दा प्रत्यारोपण एक उन्नत चरण में मदद कर सकता है। उत्तरार्द्ध मामले में, एक उपयुक्त दाता अंग की आवश्यकता होती है।
आउटलुक और पूर्वानुमान
सबसे खराब स्थिति में, एनाल्जेसिक नेफ्रोपैथी रोगी की गुर्दे की विफलता को पूरा करती है। तब प्रभावित व्यक्ति को जीवित रहने के लिए आमतौर पर डायलिसिस और एक किडनी प्रत्यारोपण पर निर्भर रहना पड़ता है।
जैसे-जैसे बीमारी बढ़ती है, यह मूत्र पथ में संक्रमण के लिए असामान्य नहीं है, जो पेशाब करने के दौरान अपेक्षाकृत गंभीर और जलते हुए दर्द से ऊपर है। सामान्य रूप से दर्द संबंधित व्यक्ति के मानस पर नकारात्मक प्रभाव डाल सकता है और संभवतः अवसाद या अन्य मनोवैज्ञानिक विकारों को जन्म दे सकता है।
एनाल्जेसिक नेफ्रोपैथी भी पेट और आंतों में रक्तस्राव की ओर जाता है, जिससे अपेक्षाकृत गंभीर दर्द होता है। वे प्रभावित सिरदर्द और गंभीर थकावट से भी पीड़ित हैं। एनीमिया प्रभावित व्यक्ति के लचीलेपन को भी काफी कम कर देता है, जिससे कि रोगी के रोजमर्रा के जीवन में विभिन्न प्रतिबंध हैं।
एक नियम के रूप में, विभिन्न सूजन को सीमित करने के लिए दवाओं की मदद से एनाल्जेसिक नेफ्रोपैथी का इलाज किया जाना चाहिए। प्रभावित होने वालों को इसे आसानी से लेना जारी रखना चाहिए और ज़ोरदार गतिविधियों को करने की अनुमति नहीं है। क्या एनाल्जेसिक नेफ्रोपैथी के कारण जीवन प्रत्याशा में कमी होगी या नहीं इसका अनुमान आमतौर पर नहीं लगाया जा सकता है।
निवारण
दर्दनाशक दवा के दुरुपयोग से बचने के लिए एनाल्जेसिक नेफ्रोपैथी के खिलाफ सबसे अच्छा निवारक उपाय है।आजकल फेनासेटिन लेना संभव नहीं है क्योंकि दवा पर 1986 से प्रतिबंध लगा हुआ है।
चिंता
अनुवर्ती देखभाल, अन्य बातों के अलावा, एक बीमारी की पुनरावृत्ति को रोकना चाहिए। एनाल्जेसिक नेफ्रोपैथी के मामले में, यह ट्रिगरिंग पदार्थों से बचकर सबसे अच्छा प्राप्त किया जा सकता है। फेनासेटिन को 1986 से प्रतिबंधित कर दिया गया है। नतीजतन, बीमारी जर्मनी में मुश्किल से मौजूद है।
चिकित्सक नकारात्मक परिणामों के बारे में जानते हैं और अब उपयुक्त तैयारी नहीं बताते हैं। मूल रूप से, रोगी बार-बार ट्रिगर करने वाले पदार्थों के सेवन के बाद विशिष्ट लक्षणों से पीड़ित होते हैं। प्रतिरक्षा का निर्माण नहीं होता है। यदि उपचार गुर्दे की कमी से पहले शुरू किया जाता है, तो इलाज की एक अच्छी संभावना है।
संभावित जटिलताओं में गुर्दे शामिल हैं। यह नियमित रूप से विफल रहता है अगर कोई तीव्र उपचार नहीं है और ट्रिगर पदार्थ लंबे समय से रक्तप्रवाह में हैं। तब रोगियों को नियमित डायलिसिस करना होगा। जीवन की गुणवत्ता में सुधार के लिए आमतौर पर प्रत्यारोपण की सिफारिश की जाती है। अनुसूचित अनुवर्ती में एक चिकित्सा इतिहास, मूत्र के नमूने, रक्त परीक्षण और सोनोग्राफी शामिल हैं।
जैसे-जैसे समय बीत रहा है, लोगों को सूजन को रोकने के लिए दवा लेने की आवश्यकता होगी। रोजमर्रा की जिंदगी में, कई निवारक उपायों को लेने की सलाह दी जाती है। इनमें एक उच्च तरल पदार्थ का सेवन, मांसपेशियों को आराम करने की तकनीक और कम से कम हल्के शारीरिक गतिविधि शामिल हैं। इन और अन्य उपायों से दर्द से राहत मिलती है। एक चिकित्सक अस्थायी रूप से चिकित्सा का आदेश दे सकता है।
आप खुद ऐसा कर सकते हैं
एनाल्जेसिक नेफ्रोपैथी के रोगी अपनी बीमारी को सुधारने में महत्वपूर्ण योगदान दे सकते हैं। यह विशेष रूप से सच है अगर गुर्दे की विफलता का उलटा चरण में निदान किया गया था।
सबसे पहले और सबसे महत्वपूर्ण है व्यवहार परिवर्तन। दर्द निवारक दवाओं के सेवन से पूरी तरह बचना चाहिए। अंतर्निहित बीमारी के लिए एक वैकल्पिक उपचार जो दर्द निवारक लेने के बिना काम करता है वह बोधगम्य है। इसके अलावा, व्यवहार किया जा सकता है जिसके साथ एनाल्जेसिक लेने के बिना पुराने दर्द को भी नियंत्रित किया जा सकता है।
ऑटोजेनिक प्रशिक्षण और प्रगतिशील मांसपेशी छूट दर्द को दूर करने में मदद कर सकते हैं। व्यायाम और खेल को रोजमर्रा की जिंदगी में एकीकृत करना भी उचित है। यह व्यायाम की कमी के कारण होने वाली माध्यमिक बीमारियों से बचा जाता है। खुशी के हार्मोन की रिहाई के कारण शारीरिक गतिविधि और खेल में दर्द से राहत का प्रभाव होता है। समान शारीरिक क्षमता वाले लोगों के समूह में खेल आदर्श है।
इसके अलावा, एक उपयुक्त आहार महत्वपूर्ण है। एक उच्च द्रव का सेवन गुर्दे को पुन: उत्पन्न करने में मदद करता है। पानी, मूत्राशय और गुर्दे की चाय या बहुत पतला रस उपयुक्त पेय हैं। पोटेशियम और सोडियम से भरपूर खाद्य पदार्थों से बचना चाहिए। हालांकि, अगर उन्हें भोजन के साथ पर्याप्त रूप से नहीं लिया जा सकता है, तो विटामिन को प्रतिस्थापित किया जाना चाहिए। प्रतिकूल पोषक संरचना और लवण के उच्च घनत्व के कारण, तैयार भोजन की खपत का संकेत नहीं है। चिकित्सा प्रोटीन में कमी का भी समर्थन करती है।

.jpg)





.jpg)