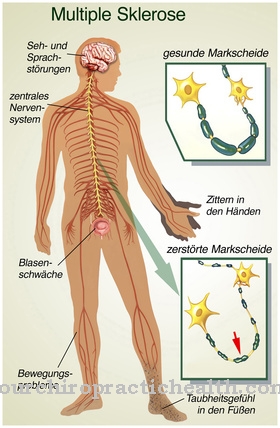
रीढ़ की हड्डी में पेशीय अपकर्ष (SMA) रोगों का एक समूह है जो मांसपेशियों को बर्बाद करने की विशेषता है। एसएमए रीढ़ की हड्डी में मोटर तंत्रिका कोशिकाओं के विनाश के कारण होता है।
स्पाइनल पेशी शोष क्या है?

© Artemida-psy - stock.adobe.com
प्रगतिशील की अवधारणा रीढ़ की हड्डी में पेशीय अपकर्ष 1893 में हीडलबर्ग में न्यूरोलॉजिस्ट जॉन हॉफमैन द्वारा गढ़ा गया था। स्पाइनल मस्कुलर एट्रोफी वे बीमारियां हैं जो अल्फा मोटर न्यूरॉन्स की गिरावट पर आधारित हैं। अल्फा मोटर न्यूरॉन्स केंद्रीय तंत्रिका तंत्र (CNS) में तंत्रिका कोशिकाएं हैं।
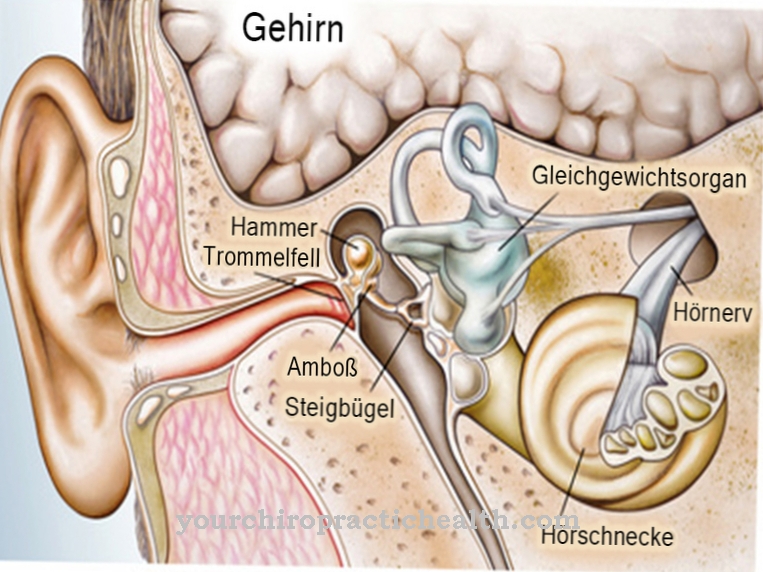
वे मस्तिष्क स्टेम और रीढ़ की हड्डी के पूर्वकाल सींग में स्थित हैं और कंकाल की मांसपेशी फाइबर के जन्म के लिए जिम्मेदार हैं और इस प्रकार मांसपेशियों के संकुचन के लिए भी। एसएमए में मोटर न्यूरॉन्स में गिरावट प्रगतिशील है। नुकसान के कारण, तंत्रिका तंत्र से आवेगों को अब मांसपेशियों पर पारित नहीं किया जा सकता है। इसका परिणाम मांसपेशियों की बर्बादी और कम मांसपेशियों में तनाव के साथ पक्षाघात है।
का कारण बनता है
स्पाइनल पेशी शोष एक वंशानुगत बीमारी है। अधिकांश न्यूरोमस्कुलर रोगों की तरह, रीढ़ की हड्डी की मांसपेशी शोष दुर्लभ है। सबसे आम रूप शिशु रूप है। यहां हर 25,000 जन्मों में एक बच्चा बीमार पड़ता है। किशोर रूप में, प्रत्येक 75,000 जन्मों में केवल एक बच्चा प्रभावित होता है। एसएमए का तीव्र शिशु रूप जन्म से पहले भी गर्भ में शुरू होता है। किशोर रूप में, लक्षण केवल बचपन या किशोरावस्था में शुरू होते हैं।
लक्षण, बीमारी और संकेत
मोटर तंत्रिका कोशिकाओं के नुकसान से मांसपेशियों की बर्बादी और मांसपेशियों की कमजोरी होती है। आमतौर पर मांसपेशियों की आपूर्ति तब होती है जब आपूर्ति करने वाली नसों द्वारा सक्रिय होती हैं। मांसपेशी सिकुड़ जाती है, वह छोटी हो जाती है और तनाव हो जाता है। इरादा आंदोलन इस प्रकार किया जा सकता है। एसएमए के कारण जो मांसपेशियां अब संक्रमित नहीं हैं, वे अब अनुबंध भी नहीं कर सकती हैं।
इसलिए मांसपेशी का उपयोग नहीं किया जा सकता है। स्थिरीकरण के कारण, वह अधिक से अधिक पतला हो जाता है। यदि बड़ी संख्या में मांसपेशी फाइबर पक्षाघात से प्रभावित होते हैं, तो पूरी मांसपेशी के पदार्थ में कमी देखी जा सकती है। मांसपेशियों के डिस्ट्रोफी के विपरीत, मांसपेशियों को यहां प्रभावित नहीं किया जाता है। यही कारण है कि इस मांसपेशी बर्बादी को मांसपेशी शोष के रूप में भी जाना जाता है। जैसे-जैसे बीमारी बढ़ती है, मांसपेशियों की शक्ति और धीरज कम हो जाता है।
प्रभावित मरीज़ अब कुछ खास हरकतें नहीं कर सकते हैं या केवल बहुत कम समय के लिए कर सकते हैं। स्वस्थ लोगों की तुलना में मांसपेशियां बहुत तेजी से थकती हैं। एसएमए का तीव्र शिशु रूप गर्भ में पहले से ही ध्यान देने योग्य है। बच्चे गर्भ में बहुत कम चलते हैं। जन्म के समय मांसपेशियों में तनाव कम होता है। सहज आंदोलन शायद ही कभी होते हैं।
बच्चे अपने सिर को स्वतंत्र नहीं रख सकते हैं और न ही स्वतंत्र रूप से बैठ सकते हैं। प्रभावित बच्चों को जीवन के पहले दो से तीन वर्षों के भीतर सांस लेने में कठिनाई होती है। मध्यवर्ती रूप में, पहले लक्षण जीवन के पहले महीनों या वर्षों में दिखाई देते हैं। बच्चे अब चल या खड़े नहीं हो सकते। रीढ़ की वक्रता और छाती की विकृति होती है। ज्यादातर मरीज 20 साल की उम्र तक नहीं पहुंचते हैं।
प्रगतिशील स्पाइनल पेशी शोष का किशोर रूप बचपन या किशोरावस्था में शुरू होता है। पहले मांसपेशियों की कमजोरियां आमतौर पर श्रोणि कमर की मांसपेशियों को प्रभावित करती हैं। अनाड़ी सीढ़ियाँ चढ़ना पहले लक्षणों में से एक है। समय के दौरान, मांसपेशियों की कमजोरी भी मांसपेशियों के बाकी हिस्सों में फैल जाती है। कभी-कभी प्रभावित रोगी में बहुत मजबूत बछड़ा देखा जा सकता है। इसमें अधिक वसा और संयोजी ऊतक होते हैं।
वयस्क रीढ़ की हड्डी में शोष वयस्कता में शुरू होता है और एसएमए के अन्य रूपों की तुलना में बहुत धीरे-धीरे आगे बढ़ता है। वे अक्सर हाथ की मांसपेशियों की कमजोरी और कमी के साथ शुरू करते हैं। पैर की मांसपेशियों की कमजोरी एक वयस्क एसएमए का पहला संकेत भी हो सकती है।
जब रोग कपाल नसों को प्रभावित करता है, तो निगलने, चबाने या बोलने में भी कठिनाई होती है। यदि कपाल तंत्रिकाएं शामिल हैं, तो यह आमतौर पर कैनेडी प्रकार स्पिनोबुलबार पेशी शोष (SBMA) या प्रगतिशील बल्ब पक्षाघात है।
रोग का निदान और पाठ्यक्रम
निदान करते समय, रोगी के विस्तृत चिकित्सा इतिहास और कार्यात्मक विकार के विवरण को ध्यान में रखा जाता है। इसके बाद एक विस्तृत शारीरिक और न्यूरोलॉजिकल परीक्षा होती है। इसमें इलेक्ट्रोनुरोग्राफी या इलेक्ट्रोमोग्राफी जैसी प्रक्रियाएं शामिल हैं। इलेक्ट्रोनुरोग्राफी में, तंत्रिका चालन वेग मापा जाता है। इलेक्ट्रोमोग्राफी में, मांसपेशियों की धाराओं को मापा जाता है।
दोनों प्रक्रियाओं की मदद से स्पाइनल मस्कुलर एट्रोफी को मल्टीफोकल मोटर न्यूरोपैथी से अलग किया जा सकता है। इसके अलावा, सुई इलेक्ट्रोमोग्राफी, मोटर इलेक्ट्रोन्यूरोग्राफी या संवेदनशील इलेक्ट्रोन्यूरोग्राफी जैसी प्रक्रियाओं का प्रदर्शन किया जा सकता है।
प्रयोगशाला में, अवसादन की दर, क्रिएटिन किनसे, विटामिन बी 12, विटामिन डी, थायराइड हार्मोन या पैराथायराइड हार्मोन जैसे मापदंडों का निर्धारण किया जाता है। तंत्रिका जल की एक परीक्षा भी जानकारी प्रदान कर सकती है। सर्वाइकल स्पाइन की एक्स-रे या मस्तिष्क और सर्वाइकल स्पाइन के स्लाइस भी बनाने पड़ सकते हैं। मांसपेशी बायोप्सी या तंत्रिका बायोप्सी आगे की जानकारी प्रदान करते हैं।
जटिलताओं
मुख्य रूप से इस बीमारी से प्रभावित लोग गंभीर मांसपेशियों की कमजोरी और मांसपेशियों की बर्बादी से पीड़ित होते हैं। यह रोजमर्रा की जिंदगी में महत्वपूर्ण प्रतिबंध और इस प्रकार जटिलताओं का परिणाम है। संबंधित व्यक्ति के लिए साधारण गतिविधियां अब आसानी से संभव नहीं हैं, ताकि कई मामलों में रोगी अन्य लोगों की मदद पर निर्भर हों।
परिणामस्वरूप, प्रभावित लोगों में से कई मनोवैज्ञानिक शिकायत या अवसाद से पीड़ित हैं और उन्हें मनोवैज्ञानिक उपचार की आवश्यकता है। एक नियम के रूप में, यह रोग खुद को ठीक नहीं करता है और रोग के परिणामस्वरूप रोगी की मांसपेशियों की ताकत कम हो जाती है। श्वास भी काफी कमजोर हो जाता है, जिससे प्रभावित लोग सांस लेने में कठिनाई से पीड़ित होते हैं और इस प्रकार संभवतः चक्कर आना या चेतना की हानि से।
इसके अलावा, रीढ़ की वक्रता और पीठ में गंभीर विकृति है। ये मरीज के जीवन की गुणवत्ता पर भी बहुत नकारात्मक प्रभाव डालते हैं। ज्यादातर मामलों में, व्यक्ति की जीवन प्रत्याशा 20 साल तक सीमित है। चूंकि रोग का एक कारण उपचार संभव नहीं है, केवल लक्षण सीमित हो सकते हैं। कोई विशेष जटिलताएं नहीं हैं।हालांकि, यह बीमारी पूरी तरह से बीमारी का सकारात्मक कारण नहीं है।
आपको डॉक्टर के पास कब जाना चाहिए?
किसी भी मामले में, इस बीमारी के लिए एक डॉक्टर द्वारा प्रत्यक्ष उपचार आवश्यक है। एक नियम के रूप में, आत्म-चिकित्सा नहीं हो सकती है, ताकि रोगी हमेशा एक प्रारंभिक परीक्षा और उपचार पर निर्भर हो।
पहले की बीमारी को पहचाना जाता है और इलाज किया जाता है, बीमारी का आगे का कोर्स आमतौर पर बेहतर होगा। एक डॉक्टर से परामर्श किया जाना चाहिए यदि संबंधित व्यक्ति को मांसपेशियों की बहुत कमज़ोरी है। ज्यादातर मामलों में, रोगी अब भारी गतिविधियां नहीं कर सकता है और अक्सर थका हुआ और थका हुआ महसूस करता है। इसके अलावा, कमजोर श्वास अक्सर मांसपेशी शोष का संकेत दे सकता है और एक डॉक्टर द्वारा भी जांच की जानी चाहिए। कुछ लोग रीढ़ की वक्रता और विकृत छाती से भी पीड़ित होते हैं। यदि ये लक्षण होते हैं, तो एक डॉक्टर से परामर्श किया जाना चाहिए।
आमतौर पर पेशी शोष का पता एक सामान्य चिकित्सक द्वारा लगाया जा सकता है। उपचार में कोई विशेष जटिलताएं नहीं हैं। इस बीमारी से जीवन प्रत्याशा भी नहीं बदली है। हालाँकि, यह सार्वभौमिक रूप से भविष्यवाणी नहीं की जा सकती है कि क्या पूर्ण इलाज संभव है।
थेरेपी और उपचार
एसएमए के लिए चिकित्सा का उद्देश्य मांसपेशियों के कार्य में सुधार करना है। प्रभावित रोगियों को यथासंभव लंबे समय तक स्वतंत्र और आत्मनिर्भर रहना चाहिए। उपचार आमतौर पर डॉक्टरों, फिजियोथेरेपिस्ट, भाषण चिकित्सक, व्यावसायिक चिकित्सक और सामाजिक कार्यकर्ताओं की एक टीम द्वारा दिया जाता है।
फिजियोथेरेपी, व्यावसायिक चिकित्सा और स्पीच थेरेपी एक आउट पेशेंट आधार पर किए जाते हैं और अभी भी उपलब्ध कौशल को बनाए रखने के लिए काम करते हैं। रोग के पाठ्यक्रम को सकारात्मक रूप से inpatient पुनर्वास उपायों से प्रभावित किया जा सकता है। चूंकि नैदानिक समस्याओं का मुख्य कारण मांसपेशियों की कमजोरी है, इसलिए मांसपेशियों का लक्षित प्रशिक्षण मददगार हो सकता है। व्यक्तिगत मामलों में, ऑर्थोटिक्स कार्यक्षमता में सुधार कर सकते हैं।
फ्रीबर्ग यूनिवर्सिटी क्लिनिक के वैज्ञानिकों के अनुसार, स्पाइनल मस्कुलर एट्रोफी वाले बच्चों को अपने मोटर कौशल को बनाए रखने में नूसिनर्सन (स्पिनराजा) के साथ चिकित्सा की शुरुआती शुरुआत से लाभ होता है।
आप अपनी दवा यहाँ पा सकते हैं
➔ मांसपेशियों की कमजोरी के लिए दवाएंनिवारण
चूंकि स्पाइनल मस्कुलर शोष विरासत में मिला है, इसलिए रोकथाम संभव नहीं है।
चिंता
स्पाइनल मस्कुलर शोष के साथ, प्रभावित लोगों को फॉलो-अप देखभाल के रूप में मांसपेशियों का समर्थन करने के लिए विशेष प्रशिक्षण इकाइयाँ करनी चाहिए। आगे चिकित्सा उपचार के अलावा, प्रभावित लोग स्वतंत्र रूप से घर पर डॉक्टर द्वारा सुझाए गए व्यायाम कर सकते हैं। प्रभावित होने वालों को अतिरंजना या अत्यधिक तनाव से बचना चाहिए।
अन्यथा बीमारी और लक्षण खराब हो सकते हैं। रोजमर्रा की जिंदगी में बीमारी का सामना करने में सक्षम होने के लिए, उन लोगों को भावनात्मक स्थिरता की आवश्यकता होती है। इन सबसे ऊपर, हालांकि, परिवार और रिश्तेदारों के समर्थन और मदद से इस बीमारी को दूर किया जा सकता है। प्रभावित लोगों के पास एक अखंड सामाजिक वातावरण होना चाहिए ताकि किसी भी समय मदद मिल सके।
चूंकि बीमारी ठीक नहीं हो सकती, इसलिए प्रभावित लोगों को स्थायी मनोवैज्ञानिक परामर्श से गुजरना चाहिए। इस तरह से, प्रभावित लोग सीख सकते हैं कि बीमारी के साथ कैसे रहना है। एक सहायता समूह भी सहायक हो सकता है। वहां प्रभावित लोग अन्य बीमार लोगों के साथ जीवन के तरीके की तुलना कर सकते हैं और बीमारी के साथ अकेले महसूस नहीं करते हैं।
इसके अलावा, प्रभावित लोग बीमारी से निपटने के अन्य तरीकों को सीख सकते हैं। जीवन की गुणवत्ता में सुधार करने के लिए, ऐसी गतिविधियों को चुना जाना चाहिए जिन्होंने उन्हें बीमारी से पहले आनंद दिया हो। परिचित सामाजिक परिवेश के लोगों के साथ ऐसा करना उचित होगा।
आप खुद ऐसा कर सकते हैं
विभिन्न अध्ययनों से पता चला है कि अगर पेशी प्रणाली का समर्थन करने के लिए विशिष्ट प्रशिक्षण इकाइयां की जाती हैं, तो रोग की प्रगति में देरी हो सकती है।
पेश किए गए फिजियोथेरेपी सत्रों के अलावा, प्रभावित व्यक्ति स्वतंत्र रूप से पेशी प्रणाली को बनाए रखने और सुधारने के लिए रोजमर्रा की जिंदगी में नियमित व्यायाम कर सकता है। फिजियोथेरेपिस्ट के सहयोग से, व्यक्तिगत प्रशिक्षण सत्र विकसित किए जाते हैं जो संबंधित व्यक्ति स्वतंत्र रूप से घर पर और जाने पर उपयोग कर सकते हैं। अति प्रयोग या अधिभार की स्थितियों से बचें। आप प्रशिक्षण सफलताओं को संशोधित कर सकते हैं और स्थिति को बिगड़ने में योगदान दे सकते हैं।
दृश्य परिवर्तन और असामान्यता के कारण रोग एक विशेष चुनौती बन जाता है। रोजमर्रा की जिंदगी में बीमारी का सामना करने के लिए, भावनात्मक स्थिरता इसलिए विशेष रूप से महत्वपूर्ण है। आत्मविश्वास को बढ़ावा देना है और शिकायतों और उनके कारणों के लिए एक खुला दृष्टिकोण सहायक है। रोग के प्रगतिशील पाठ्यक्रम पर रोगी के साथ प्रारंभिक चरण में चर्चा की जानी चाहिए। केवल इस तरह से अप्रिय स्थितियों से बचा जा सकता है और प्रभावित व्यक्ति मानसिक रूप से अच्छे समय में संभावित विकास के लिए तैयार हो सकता है।
जैसा कि यह एक वंशानुगत बीमारी है, इस बीमारी के लिए कोई राहत या इलाज अपेक्षित नहीं है। इसलिए रोगी को स्वास्थ्य प्रतिबंधों के साथ अपनी जीवनशैली को बेहतर तरीके से बनाना सीखना चाहिए। अन्य बीमार लोगों के साथ या स्वयं सहायता समूहों के साथ संपर्क मददगार हो सकता है।

.jpg)
.jpg)
.jpg)
.jpg)