Parasomnias नींद की बीमारी का एक समूह है। मरीज स्लीपवॉक करते हैं, उनकी नींद में बात करते हैं, या सदमे में चले जाते हैं। वयस्कों की तुलना में बच्चों में पारसोमनिआ अधिक आम है।
पैरासोमनिया क्या है?

© दूधोवसा - stock.adobe.com
शाब्दिक रूप से अनुवादित साधन parasomnia "नींद में हो रहा है"। इसी तरह, चिकित्सक पैरासोमनिया की बात करते हैं जब एक मरीज सोते समय असामान्य व्यवहार से पीड़ित होता है। पैरासोमनिआ तदनुसार नींद संबंधी विकारों का हिस्सा है। एक नियम के रूप में, व्यवहार की समस्याएं प्रभावित व्यक्ति को नींद से जगाती हैं। रोगी तब सो नहीं सकता है या कम से कम अब महसूस नहीं करता है कि नींद आराम है।
Parasomnias जरूरी नहीं कि बड़े होने के साथ जुड़ा हो, लेकिन यह भी नींद के चरणों में परिवर्तन से संबंधित हो सकता है। सभी पैरासोमनिआ तथाकथित डायसोमनिआस से संबंधित हैं। इसके द्वारा, चिकित्सा समझ से संबंधित है और उद्देश्यपूर्ण नींद की विसंगतियों का निरीक्षण करती है। वयस्कों की तुलना में बच्चों को पैरासोमनिआ से पीड़ित होने की अधिक संभावना है।
जागने वाले विकारों जैसे कि पॉवर नॉक्टर्नस, पैरासोमनिआस में स्लीप-वेक संक्रमण जैसे स्लीप मायोक्लोनिक और आरईएम स्लीप से जुड़े विकार जैसे स्लीप पैरालिसिस के विकार शामिल हैं। इसके अलावा, कुछ निर्माण विकारों को पैरासोमनिआस के रूप में जाना जाता है, जैसे कि असामान्य स्वप्नदोष व्यवहार। Parasomnias एक अपेक्षाकृत आम घटना है कि ज्यादातर मामलों में अपेक्षाकृत हानिरहित है।
का कारण बनता है
पैरासोमनिआस के कारणों में अनुसंधान अभी तक पूरा नहीं हुआ है, क्योंकि नींद की प्रयोगशालाएं और नींद के चरणों की निगरानी चिकित्सा का एक नया क्षेत्र है। चूंकि परसोम्निया बचपन में होता है, इसलिए अब दवा मस्तिष्क की खराबी का कारण बन जाती है। इस तरह की परिपक्वता विकार आमतौर पर अस्थायी और हानिरहित है। वयस्कता में पारसोमनिआस अधिक जटिल होते हैं और असामान्य व्यवहार से जुड़े हो सकते हैं।
ऐसे मामलों में, नींद विकार का एक चिकित्सा मूल्यांकन आवश्यक है। जैसे ही एक वयस्क में नींद संबंधी विकार नियमित रूप से होते हैं, रोगी के स्वास्थ्य को खतरा होता है। पारसमनी आपके आसपास के लोगों के लिए भी तनावपूर्ण हैं। अब वैज्ञानिक अध्ययनों से पता चलता है कि पश्चकपाल गाइरस की गतिविधि पैरासोमनिआस से जुड़ी होती है।
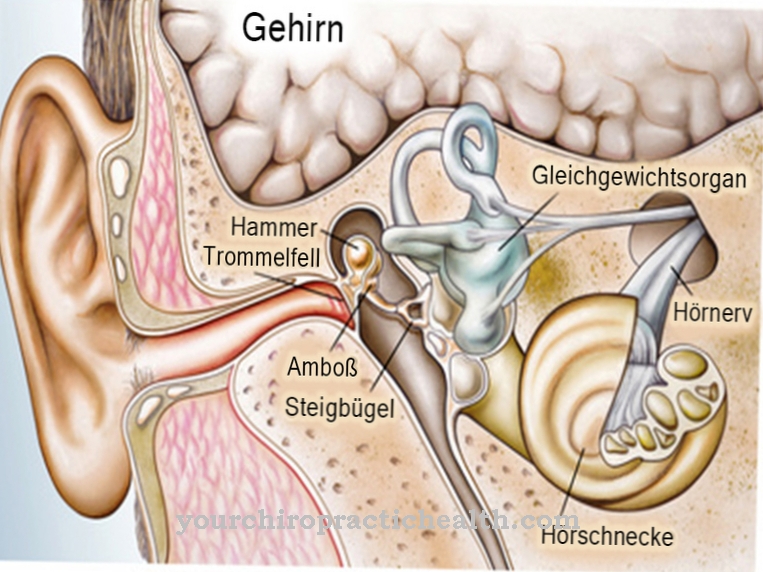
मस्तिष्क का यह क्षेत्र सेरेब्रम में पार्श्विका लोब पर एक मोड़ से मेल खाता है।गाइरस केंद्रीय खांचे के पीछे स्थित है और सोमाटोसेंसरी कोर्टेक्स का घर है, जिसमें स्पर्श संबंधी धारणा को संसाधित किया जाता है। गहरी नींद के चरण में इस मस्तिष्क क्षेत्र की बढ़ी हुई गतिविधि जाहिरा तौर पर पैरासोमिनास को ट्रिगर कर सकती है।
लक्षण, बीमारी और संकेत
सबग्रुप के आधार पर पैरासोमनिया के लक्षण बेहद परिवर्तनशील होते हैं। पॉवर नॉक्टेर्नस जागृति विकार के साथ, रोगी सो जाने के कुछ घंटों बाद जोर से रोते हैं। वे टैचीकार्डिया या ठंडे पसीने के साथ शारीरिक उत्तेजना दिखाते हैं। रोगी भयभीत दिखाई देते हैं और उन्हें न तो जगाया जा सकता है और न ही उनसे बात की जा सकती है।
सोते-जागते संक्रमण में गड़बड़ी से विकारों के रूप में गिरावट आती है जैसे कि मायोक्लोनी। सोते हुए मायोक्लोनस एक अचानक हिलने वाला पैर है और पैरों के बाहर की ओर खिसकना, संबंधित व्यक्ति के चरमपंथियों का कांपना या हिलना। अक्सर मरीज इसे लात भी मारते हैं। आरईएम नींद के साथ जुड़े पैरासोमनिआस में दुःस्वप्न के अलावा नींद के पक्षाघात शामिल हैं। यह पक्षाघात आमतौर पर माध्यिका रेडियल तंत्रिका के पक्षाघात से मेल खाता है, जो नींद के दौरान दबाव के निरंतर आवेदन द्वारा इष्ट है।
प्रभावित लोग अब इस घटना से अपनी बांह नहीं हिला सकते। रेम नींद के दौरान छोटी कार्डियक अरेस्ट भी हो सकता है, जैसे कि रेम से जुड़े ऐसिस्टोल में। सोमनिलोक्विया में, मरीज नींद के दौरान कम या ज्यादा विभेदित मोनोलॉग बोलते हैं। इसके विपरीत, jactatio capitis nocturna वाले मरीज़ नींद के दौरान गति के स्टीरियोटाइप विकसित करते हैं। सोनामनुलिज्म जाग्रत विकारों में से एक है और यह नींद के रोगियों को प्रभावित करता है।
वे प्रभावित बिस्तर से बाहर चले जाते हैं और जागते हुए बिना क्रिया करते हैं। इस प्रकार के पैरासोमनिया के साथ, एक आपराधिक कृत्य की स्थिति में कमी का अभाव है। सेक्सोमनिया सोमनामुलिज्म का एक विशेष रूप है, जिसमें रोगी मुख्य रूप से यौन क्रिया करता है।
रोग का निदान और पाठ्यक्रम
एक पैरासोमनिया का निदान और आगे का वर्गीकरण विभिन्न नैदानिक वर्गीकरण मानदंडों और एन्क्रिप्शन सिस्टम पर आधारित है। प्रासंगिक प्रणालियों में शामिल हैं, उदाहरण के लिए, अमेरिकन एकेडमी ऑफ स्लीप मेडिसिन द्वारा प्रकाशित नींद विकार का अंतर्राष्ट्रीय वर्गीकरण।
ICD-10 का उपयोग निदान के लिए भी किया जाता है। कई मामलों में नींद प्रयोगशाला में नींद विकार की उत्तेजना एक महत्वपूर्ण नैदानिक कदम है। ज्यादातर मामलों में, पैरासोम्निया के रोगियों में एक अनुकूल रोग का निदान होता है। विशेष रूप से बच्चों में, मस्तिष्क के विकास के दौरान नींद संबंधी विकार बस जाते हैं।
जटिलताओं
पैरासोमनिया के परिणामस्वरूप, प्रभावित लोग आमतौर पर नींद की गंभीर समस्याओं और नींद की बीमारी से पीड़ित होते हैं। ये शिकायतें रोगी के जीवन की गुणवत्ता पर बहुत नकारात्मक प्रभाव डालती हैं और इसे कम कर सकती हैं। यह प्रभावित लोगों के लिए असामान्य नहीं है कि वे चिढ़ जाएं और तनावग्रस्त या थोड़े आक्रामक दिखाई दें। पैरासोमनिया के कारण मनोवैज्ञानिक प्रतिबंध या अवसाद भी हो सकता है और इससे प्रभावित व्यक्ति के लिए रोजमर्रा की जिंदगी काफी कठिन हो जाती है।
स्लीपिंग के कारण पैरासोमनिया के कारण दुर्घटनाएं भी हो सकती हैं। प्रभावित लोगों को अक्सर आराम और थका नहीं किया जाता है, हालांकि थकान की भरपाई नींद से नहीं की जा सकती। पक्षाघात नींद के दौरान भी हो सकता है और इसे बहुत असुविधाजनक माना जाता है। कुछ मामलों में, पैरासोमनिया भी हृदय की गिरफ्तारी का कारण बन सकता है।
इसके अलावा, नींद के दौरान आपराधिक कृत्य भी हो सकते हैं। प्रभावित व्यक्ति की रोजमर्रा की जिंदगी पैरासोमनिया से काफी प्रतिबंधित है। एक साथी के साथ रहने से भी जटिलताएं हो सकती हैं। यह शिकायत आमतौर पर दवा और विश्राम अभ्यास के साथ की जाती है। यह सफल होगा या नहीं, इसकी सार्वभौमिक भविष्यवाणी नहीं की जा सकती।
आपको डॉक्टर के पास कब जाना चाहिए?
यदि रात में डर लगना, नींद आना, और अन्य असामान्य लक्षण बार-बार होते हैं, तो डॉक्टर से परामर्श किया जाना चाहिए। पारसोमनिआस विभिन्न संकेतों के माध्यम से खुद को प्रकट करते हैं जिन्हें स्पष्ट और इलाज की आवश्यकता होती है। अन्यथा, अनियंत्रित क्रियाओं के दौरान दुर्घटनाएं और गिरावट हो सकती हैं। इसलिए, एक पैरासोमनिया के पहले लक्षणों को स्पष्ट किया जाना चाहिए और एक डॉक्टर द्वारा इलाज किया जाना चाहिए। डॉक्टर निमोनिया और नींद प्रयोगशाला में एक शारीरिक परीक्षा के आधार पर निदान का निर्धारण कर सकता है और आगे के उपाय शुरू कर सकता है। यदि इसे जल्दी किया जाता है, तो गंभीर जटिलताओं से बचा जा सकता है।
जिन लोगों को पहले से ही पार्किंसंस रोग है या जिन्हें परसोम्निया के अलावा एक और REM व्यवहार विकार है, विशेष रूप से जोखिम में हैं। मानसिक स्वास्थ्य समस्याओं या न्यूरोलॉजिकल बीमारियों वाले लोग भी जोखिम समूहों से संबंधित हैं और एक डॉक्टर से परामर्श करना चाहिए यदि लक्षण पुनरावृत्ति का उल्लेख करते हैं और अपने आप से दूर नहीं जाते हैं।
दिन के दौरान व्यवहार संबंधी समस्याओं को भी स्पष्ट किया जाना चाहिए। यदि अत्यधिक दिन की नींद या रात में जागरण अधिक से अधिक बार होता है, तो नींद की प्रयोगशाला में जाने की सलाह दी जाती है। अन्य गंभीर जटिलताओं को भी स्पष्ट करने की आवश्यकता होती है यदि वे बार-बार होती हैं और गंभीर रूप से खराब होती हैं। फैमिली डॉक्टर के अलावा न्यूरोलॉजिस्ट या इंटर्निस्ट को अंदर बुलाया जा सकता है।
उपचार और चिकित्सा
कई नींद विकारों को चिकित्सा की आवश्यकता नहीं होती है। यह लागू होता है, उदाहरण के लिए, सोते हुए म्योक्लोनी या पॉवर नॉक्टर्नस के लिए। विशेष रूप से बच्चों के साथ, एक पैरासोमनिक के माता-पिता को विकार की हानिरहितता से अवगत कराया जाता है और परसोम्निया के बावजूद बच्चे को स्कूल यात्रा पर भेजने के लिए प्रोत्साहित किया जाता है। पीड़ितों को परहेज रणनीतियों का विकास नहीं करना चाहिए, क्योंकि अन्य लोग नींद विकार का अनुभव कर सकते हैं।
नींद के दौरान हृदय की गिरफ्तारी को चिकित्सा की आवश्यकता होती है, जो आमतौर पर नींद की प्रयोगशाला में रहने से जुड़ी होती है। यदि गिरफ्तारी होती है, तो कार्डियोपल्मोनरी पुनर्जीवन होता है। प्राथमिक कारणों को और अधिक विस्तार से स्पष्ट किया जाना चाहिए और, यदि आवश्यक हो, शल्य चिकित्सा द्वारा या दवा के साथ हटा दिया जाए। यदि मोनोलॉग रूममेट्स को नकारात्मक रूप से प्रभावित करते हैं, तो नींद में बात करना क्लोनाज़ेपम के साथ इलाज किया जा सकता है।
आराम अभ्यास आमतौर पर jactatio capitis nocturna के खिलाफ मदद करते हैं। यदि कोई सुधार नहीं है, तो एंटीडिपेंटेंट्स जैसी दवाएं मदद कर सकती हैं। आक्रामक व्यवहार की प्रवृत्ति वाले स्लीपवॉकर्स को आमतौर पर शांत मनोवैज्ञानिक दवाओं के साथ इलाज किया जाता है। विशेष रूप से वयस्कों में, कुछ पैरासोमनिआ एक मानसिक बीमारी की शुरुआत को चिह्नित कर सकते हैं। इस मामले में, मनोचिकित्सा की आवश्यकता है।
आप अपनी दवा यहाँ पा सकते हैं
। नींद संबंधी विकारों के लिए दवाआउटलुक और पूर्वानुमान
व्यक्तिगत स्वास्थ्य स्थितियों के अनुसार पैरासोमनिआ के रोग का आकलन व्यक्तिगत रूप से किया जाना चाहिए। बच्चों और किशोरों में, नींद की बीमारी ज्यादातर मामलों में अस्थायी होती है। विकास प्रक्रिया के दौरान, अनियमितताएं जो एक अस्थायी प्रकृति की होती हैं, अक्सर दिखाई देती हैं। सहज चिकित्सा को अक्सर प्रलेखित किया जाता है। जीवन के दौरान अल्पकालिक रिलेपेस भी संभव हैं। यदि रोग इस तरह से बढ़ता है, तो चिंता का कोई कारण नहीं है। उन्हें हानिरहित माना जाता है क्योंकि उनके पास केवल अल्पकालिक उपस्थिति है।
एक मजबूत तीव्रता के साथ लगातार नींद की गड़बड़ी से, रोग का निदान बिगड़ जाता है। ये पीड़ित माध्यमिक विकारों और अन्य बीमारियों से पीड़ित हो सकते हैं। नींद की रुकावट और विकार रोजमर्रा की जिंदगी का सामना करने में गंभीर हानि का कारण बनते हैं। हृदय संबंधी अनियमितताएं हो सकती हैं। पक्षाघात के लक्षणों की भी उम्मीद की जा सकती है।
गंभीर मामलों में, प्रभावित व्यक्ति अचानक मर सकता है। यदि कोई चिकित्सा देखभाल का उपयोग नहीं किया जाता है, तो रोग का निदान और भी बदतर है। कार्बनिक विकारों के अलावा, मानसिक तनाव की स्थिति हो सकती है जो माध्यमिक रोगों को जन्म देती है। चिंता विकार, अवसाद और अन्य मानसिक बीमारियां विकसित हो सकती हैं और इस तरह स्वास्थ्य की स्थिति में काफी गिरावट हो सकती है। एक पैरासोमनिया के साथ दुर्घटनाओं या नशीली दवाओं के दुरुपयोग का खतरा भी बढ़ जाता है। अक्सर प्रभावित लोग बहुत हताश होते हैं और समग्र स्थिति में सुधार के लिए पर्याप्त चिकित्सा की आवश्यकता होती है।
निवारण
पारसमणि को अभी तक रोका नहीं जा सकता है क्योंकि कारणों पर निर्णायक रूप से शोध नहीं किया गया है। एक सामान्य उपाय के रूप में, एक आरामदायक नींद के लिए विश्राम अभ्यास किया जा सकता है।
चिंता
चूंकि पैरासोमनिया विभिन्न नींद विकारों की एक पूरी श्रृंखला के लिए एक सामूहिक शब्द है, इसलिए विकार के आधार पर अनुवर्ती देखभाल का प्रकार भिन्न होता है। कुछ मामलों में, अनुवर्ती देखभाल की आवश्यकता नहीं होती है। सबसे अधिक हानिरहित रूप के रूप में नाइट टेरर (पेवर नॉक्टर्नस) मुख्य रूप से छोटे बच्चों में होता है और नवीनतम पर यौवन द्वारा गायब हो जाता है - आमतौर पर पहले - खुद से और परिणामों के बिना।
कुछ अन्य नींद संबंधी विकार जैसे कि बुरे सपने, सोते समय या सोते समय बोलने से तब तक उपचार की आवश्यकता नहीं होती है जब तक वे केवल अस्थायी रूप से होते हैं और संबंधित व्यक्ति के लिए स्थायी तनाव पैदा नहीं करते हैं। स्लीप पैरालिसिस भी उन लक्षणों में से एक है जिन्हें उपचार की आवश्यकता नहीं होती है और आमतौर पर हानिरहित होता है और किसी भी अनुवर्ती देखभाल की आवश्यकता नहीं होती है।
यदि रोगी अनुभव से पीड़ित है, तो स्थिति से निपटने में मदद करने के लिए व्यवहार चिकित्सा उपयोगी हो सकती है। स्लीपवॉकर्स के मामले में, यदि कारण का निवारण नहीं किया जा सकता है, तो नींद के क्षेत्र को इस तरह से सुरक्षित करने की आवश्यकता है कि आत्म-नुकसान का जोखिम कम से कम हो।
यदि खर्राटे लेते समय विकार के कारण को दूर नहीं किया जा सकता है (जैसे कि नाक सेप्टम के सर्जिकल सुधार या पॉलीप्स को हटाना), तो लक्षणों को कम करने के विभिन्न तरीके हैं। स्लीप एपनिया से जुड़े गंभीर मामलों में, नींद की बारीकी से निगरानी करना आवश्यक हो सकता है। वजन कम करने या शराब से परहेज जैसे उपाय समझ में आते हैं।
आप खुद ऐसा कर सकते हैं
पैरासोमनिया से प्रभावित लोगों को इस बीमारी के बारे में पूरी जानकारी देनी चाहिए ताकि डर और असुरक्षा को कम किया जा सके। इसी समय, ज्ञान को रिश्तेदारों या लोगों के साथ अपने घर में साझा करना है। बेचैनी को बढ़ने से रोकने के लिए एक स्लीपवॉकर का उचित संचालन आवश्यक है।
किसी आपात स्थिति के कारण जो किसी भी समय हो सकती है, दरवाजे और आपातकालीन निकास को पूरी तरह से बंद नहीं किया जाना चाहिए। स्लीपवॉकिंग के बावजूद, एक भागने मार्ग हमेशा स्वतंत्र रूप से सुलभ होना चाहिए। दूसरी ओर, सुरक्षा बढ़ाने में मदद करने वाले उपाय मददगार हैं। अपार्टमेंट में अलार्म सिस्टम को अन्य लोगों को संकेत देने के लिए स्थापित किया जा सकता है कि संबंधित व्यक्ति सोते समय सामने के दरवाजे को छोड़ना चाहता है। नींद की स्वच्छता का अनुकूलन नींद संबंधी विकारों को कम करने में मदद कर सकता है। बिस्तर, गद्दे और पर्यावरणीय प्रभावों की जाँच की जानी चाहिए और, अनियमितताओं की स्थिति में संबंधित व्यक्ति की आवश्यकताओं के अनुरूप समायोजित किया जाना चाहिए। पृष्ठभूमि का शोर कम से कम होना चाहिए और पर्याप्त ऑक्सीजन उपलब्ध होना चाहिए। स्थिति में सुधार के लिए एक नियमित नींद-जागना चक्र भी फायदेमंद है।
बाहरी स्थितियों के अलावा, आंतरिक तनाव को कम करने से कई रोगियों को मदद मिलती है। रोजमर्रा की जिंदगी में भावनात्मक और मनोवैज्ञानिक समस्याएं पैरासोम्निया को खराब कर सकती हैं। योग या मध्यस्थता के साथ-साथ मनोचिकित्सकीय संगत की पेशकश के रूप में छूट तकनीकों का उपयोग सहायक है।

.jpg)