लुइस बार सिंड्रोम एक वंशानुगत बहु-प्रणाली बीमारी है। लगभग सभी अंग विकारों से प्रभावित होते हैं। प्रभावित लोगों की जीवन प्रत्याशा में काफी कमी आई है।
लुइस बार सिंड्रोम क्या है?

© Kateryna_Kon - stock.adobe.com
पर लुइस बार सिंड्रोम यह एक वंशानुगत प्रणालीगत बीमारी है। यह न्यूरोलॉजिकल विफलताओं, लगातार संक्रमण और विभिन्न शरीर की कोशिकाओं के घातक अध: पतन की ओर जाता है। 40,000 नवजात शिशुओं में से 1 को प्रभावित करने की स्थिति बहुत कम है। विरासत में मिली बीमारी के रूप में, यह तथाकथित फैकोमैटोज में से एक है। Phacomatoses त्वचा की विकृतियों और तंत्रिका क्षति के साथ रोगों का एक समूह है। यह बीमारियों का एक समान समूह नहीं है, बल्कि एक सामूहिक शब्द है।
इसके अलावा, रोग को क्रोमोसोम ब्रेक सिंड्रोम्स में भी गिना जाता है, क्योंकि इसके पाठ्यक्रम में विभिन्न क्रोमोसोम ब्रेक होते हैं। न्यूरोलॉजिकल अभ्यास में, लुई-बार सिंड्रोम को हेटेरोएटेसिस (विरासत में मिला एटैक्सिया) के समूह में वर्गीकृत किया गया है। जीवन प्रत्याशा स्पष्ट रूप से सीमित है। सिंड्रोम आमतौर पर जीवन के तीसरे दशक में समाप्त होता है। हालाँकि, व्यक्तिगत रोगी भी अधिक उम्र तक पहुँच चुके हैं। इस बीमारी का सबसे पहले 1941 में बेल्जियम के डॉक्टर डेनिस लुई-बार ने वर्णन किया था। इस वजह से, सिंड्रोम को डेनिस लुई-बार के नाम पर रखा गया था।
का कारण बनता है
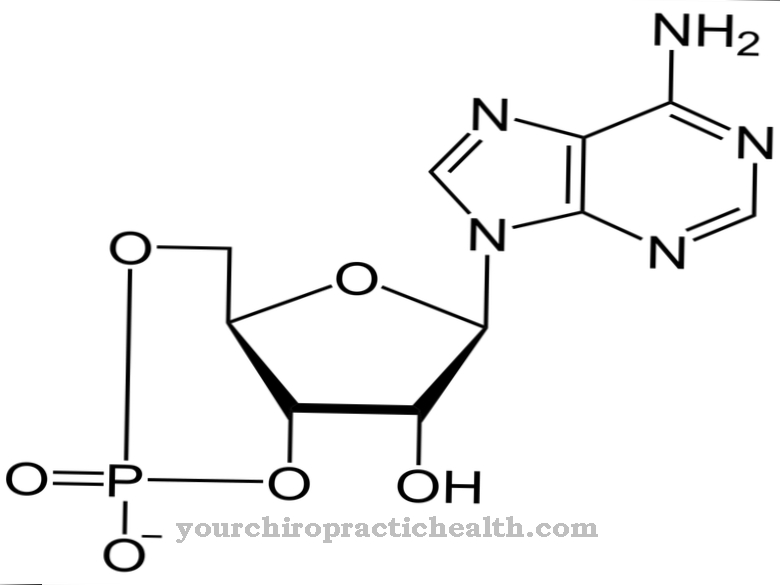
लुइस बार सिंड्रोम का कारण गुणसूत्र 11 पर एटीएम जीन में एक दोष के कारण होता है। इस जीन पर 400 अलग-अलग उत्परिवर्तन पाए गए हैं। यह एक बड़े परमाणु प्रोटीन के लिए कोड है जो सभी कोशिकाओं में पाया जाता है। प्रोटीन को सेरिन प्रोटीन किनसे एटीएम के रूप में जाना जाता है और यह डीएनए की क्षति को ट्रैक करने के लिए जिम्मेदार है, विशेष रूप से उन लोगों को जो क्रोमोसोम के टूटने के साथ करना है। एटीएम उपयुक्त संकेतों को भेजकर डीएनए मरम्मत प्रोटीन के उत्पादन के लिए जिम्मेदार है।
यह डीएनए की बड़ी क्षति के मामले में कोशिका मृत्यु (एपोप्टोसिस) का कारण भी बन सकता है। यह अन्य जीनों को भी नियंत्रित करता है जो कोशिका विभाजन में भूमिका निभाते हैं। कई न्यूरोलॉजिकल और इम्यूनोलॉजिकल लक्षणों को गलत तरीके से तनाव प्रतिक्रिया पर वापस पाया जा सकता है। सिंड्रोम को एक ऑटोसोमल रिसेसिव विशेषता के रूप में विरासत में मिला है। Heterozygous वाहक स्वस्थ होते हैं, लेकिन अक्सर ट्यूमर के गठन के लिए संवेदनशीलता बढ़ जाती है। कुल मिलाकर, व्यक्तिगत लक्षणों का रोगजनन अभी तक पूरी तरह से समझा नहीं गया है।
लक्षण, बीमारी और संकेत
लुई बार सिंड्रोम कई अलग-अलग लक्षणों में खुद को प्रकट करता है। एक प्रारंभिक रूप से विकसित विकास के बाद, गतिभंग (अस्थिर चाल) के रूप में पहला मोटर विकार और शेष विकार अक्सर प्रारंभिक बचपन में दिखाई देते हैं। बाद में, असामान्य हलचल और मांसपेशियों में गड़बड़ होती है। इसके अलावा, एक कूबड़ मुद्रा और कांपना (हिलाना) है। आंख की हरकत भी परेशान करती है।
सिर और आंखों के आंदोलनों का अब समन्वय नहीं है। बोलने की क्षमता बिगड़ जाती है और भाषा तेजी से धीमी हो जाती है। तेलंगियाक्टेसिस तीन से पांच साल की उम्र से होता है। ये चेहरे और आंखों के कंजाक्तिवा पर और कान पर छोटी धमनियों का विस्तार हैं। चेहरे की त्वचा कड़ी हो जाती है, बाल भूरे हो जाते हैं और समय से पहले बुढ़ापा आने के संकेत हैं। इसके अलावा, पैर की खराबी या रीढ़ की वक्रता विकसित होती है।
अधिकांश लक्षण प्रतिरक्षा विकारों से संबंधित हैं। श्वसन पथ के लगातार संक्रमण और लगातार निमोनिया होते हैं। यह पाया गया कि मुख्य रूप से इम्युनोग्लोबुलिन IgA और IgG2, लेकिन कभी-कभी IgG4 और IgE भी गायब हैं। शुरू में सामान्य मानसिक विकास के साथ, बढ़ती मानसिक गिरावट दस साल की उम्र से होती है। जीवन के दूसरे दशक के दौरान, मोटर समस्याएं इतनी बिगड़ जाती हैं कि किशोरों को व्हीलचेयर पर निर्भर रहना पड़ता है।
यौवन के दौरान, छोटे कद और हाइपोगोनैडिज़्म के विकास के साथ यौन विकास में देरी होती है।लिम्फोमास, ल्यूकेमिया और अन्य कार्सिनोमा के रूप में घातक परिवर्तन विकसित होने का जोखिम सामान्य आबादी की तुलना में 60 और 300 गुना अधिक है।
रोग का निदान और पाठ्यक्रम
लुइस बार सिंड्रोम का निदान करना आसान है, क्योंकि पहले से मौजूद मोटर असामान्यताओं के अलावा आंखों के कंजाक्तिवा पर विशेषता टेलंगियाक्टेसिस दिखाई देता है। निदान की पुष्टि अल्फाफेटोप्रोटीन एएफपी की एक बढ़ी हुई एकाग्रता का पता लगाने के द्वारा की जाती है। सेल संस्कृतियों में, गुणसूत्र 7 और 14 में लगातार गुणसूत्र विराम विशेष रूप से ध्यान देने योग्य होते हैं। चुंबकीय अनुनाद इमेजिंग सेरिबैलम के शोष को दर्शाता है।
जटिलताओं
लुइस बार सिंड्रोम में जीवन प्रत्याशा में बहुत मजबूत कमी है। इन सबसे ऊपर, माता-पिता या रिश्तेदार मनोवैज्ञानिक शिकायतों से ग्रस्त हैं और अवसाद से भी। मरीज खुद मांसपेशियों में मरोड़ और संतुलन के विकार से पीड़ित हैं।
बोलने की सीमित क्षमता भी है और इसलिए रोजमर्रा की जिंदगी में गंभीर प्रतिबंध हैं। लुइस बार सिंड्रोम से वायुमार्ग भी स्पष्ट रूप से प्रभावित होता है, जिससे अक्सर सूजन और प्रतिरक्षा प्रणाली के अन्य विकार होते हैं। इसके अलावा, जो प्रभावित होते हैं वे छोटे कद से प्रभावित होते हैं और आमतौर पर विभिन्न प्रकार के कैंसर से भी पीड़ित होते हैं।
एक नियम के रूप में, यह आमतौर पर भविष्यवाणी नहीं की जा सकती है कि क्या लुई बार सिंड्रोम भी मानसिक मंदता का कारण होगा। दुर्भाग्यवश, लुई बार सिंड्रोम के कारण और कारण का इलाज करना संभव नहीं है। इस कारण से, उपचार विशेष रूप से लक्षणपूर्ण रूप से होता है और इसका उद्देश्य रोगी की जीवन प्रत्याशा को बढ़ाना है। इसके लिए विभिन्न हस्तक्षेप और उपचार आवश्यक हैं, लेकिन ये हमेशा सफलता की ओर नहीं ले जाते हैं। ज्यादातर मामलों में, लुई बार सिंड्रोम जीवन प्रत्याशा को लगभग तीस साल तक सीमित करता है।
आपको डॉक्टर के पास कब जाना चाहिए?
यदि किशोर बच्चे अपने साथियों की तुलना में विकास में देरी दिखाते हैं, तो टिप्पणियों पर डॉक्टर से चर्चा की जानी चाहिए। अगर वहाँ मोटर अजीबोगरीब हैं, अगर चाल में असामान्यताएं या कठिनाइयाँ हैं, तो डॉक्टर से मिलने की सलाह दी जाती है। संतुलन की समस्याओं, कूबड़ की मुद्रा, रीढ़ की हड्डी में समस्या या अंगों में झटके के साथ डॉक्टर द्वारा जांच और उपचार किया जाना चाहिए। संबंधित व्यक्ति को बिगड़ा हुआ भाषण, सिर और आंख के आंदोलनों में समन्वय की समस्याओं और व्यवहार संबंधी समस्याओं की स्थिति में चिकित्सा सहायता की आवश्यकता होती है।
श्वास, संक्रमण, बीमारी की एक सामान्य भावना और आंतरिक कमजोरी के साथ समस्याओं को स्पष्ट किया जाना चाहिए। त्वचा असामान्य होने पर डॉक्टर से सलाह लें, चेहरे पर त्वचा असामान्य रूप से टाइट हो या चेहरे की धमनियों का विस्तार हो। पैरों की गलतियां एक अनियमितता का संकेत हैं। आपके पास एक चिकित्सा परीक्षा होनी चाहिए ताकि इसका कारण निर्धारित किया जा सके और उपचार शुरू किया जा सके।
समय पर देखभाल के बिना, स्थायी प्रसवोत्तर क्षति और आगे की जटिलताओं का खतरा है जो आजीवन परिणाम और हानि पैदा कर सकता है। मानसिक संभावनाओं में शुरुआती गिरावट या अगर वायुमार्ग की सूजन बार-बार होती है, तो सिर पर बाल समय से पहले सफेद हो जाते हैं, तो डॉक्टर के पास जाना आवश्यक है। यदि बार-बार निमोनिया होता है, तो टिप्पणियों पर डॉक्टर के साथ चर्चा की जानी चाहिए।
थेरेपी और उपचार
लुइस बार सिंड्रोम का उचित उपचार नहीं किया जा सकता है क्योंकि यह एक वंशानुगत स्थिति है। केवल रोगसूचक उपचार संभव हैं। इसके लिए लगातार संक्रमणों के लगातार एंटीबायोटिक उपचार की आवश्यकता होती है। विटामिन का प्रशासन मददगार साबित हुआ है। सामान्य टीकाकरण होना भी महत्वपूर्ण है। टीकाकरण करते समय, हालांकि, यह सुनिश्चित करना महत्वपूर्ण है कि किसी भी जीवित टीके का उपयोग न किया जाए।
चूंकि एक बढ़ी हुई परिवर्तनशीलता है, इसलिए विकिरण चिकित्सा के उपयोग से सख्ती से बचा जाना चाहिए। डायग्नोस्टिक्स के लिए भी एक्स-रे का उपयोग नहीं किया जाना चाहिए। व्यावसायिक उपचार और भाषण चिकित्सा जैसे समर्थन उपायों को प्रारंभिक चरण में शुरू किया जाना चाहिए। फिजियोथेरेपी के उपाय भी आवश्यक हैं। आर्थोपेडिक एड्स गतिशीलता में सुधार कर सकते हैं।
इसके अलावा, घातक ट्यूमर की घटना की निरंतर निगरानी होनी चाहिए। विशेष विकिरण संवेदनशीलता के कारण ल्यूकेमिया और लिम्फोमा का विकिरण उपचार संभव नहीं है। बीमारी का पूर्वानुमान खराब है, लेकिन गहन चिकित्सा देखभाल से इसमें सुधार हो सकता है। एक नियम के रूप में, लुई बार सिंड्रोम जीवन के तीसरे दशक में घातक है। अलग-थलग मामलों में, हालांकि, मरीज़ों की उम्र काफी अधिक हो गई है।
आउटलुक और पूर्वानुमान
लुई बार सिंड्रोम में एक प्रतिकूल रोग का निदान है। व्यक्ति को एक आनुवांशिक बीमारी है। इसके अलावा, ट्यूमर के गठन के लिए एक बढ़ी हुई संवेदनशीलता है। कानूनी आवश्यकताएं मानव आनुवंशिकी के साथ हस्तक्षेप को रोकती हैं। इस वजह से, सिंड्रोम का कारण समाप्त नहीं किया जा सकता है। रोगी जीवन के लिए नियमित जांच के लिए बाध्य है ताकि असामान्यताओं और अनियमितताओं का जल्द से जल्द पता लगाया जा सके।
लक्षण और तथ्य यह है कि रोगी को कैंसर होने की अधिक संभावना है, रोगी के लिए एक मजबूत भावनात्मक बोझ का प्रतिनिधित्व करता है। विभिन्न प्रकार के कैंसर के विकास के अलावा, एक मानसिक विकार विकसित हो सकता है। कुल मिलाकर, लुई बार सिंड्रोम वाले लोगों के लिए जीवन प्रत्याशा में काफी कमी आई है। ज्यादातर मामलों में, प्रभावित होने वाले लोग लगभग तीस साल की उम्र तक पहुंचते हैं। विस्तृत विकास व्यक्तिगत शिकायतों की व्यक्तिगत विशेषताओं पर निर्भर करता है।
एक स्वस्थ जीवन शैली वाले रोगियों में एक बेहतर पाठ्यक्रम देखा जा सकता है और जो जहाँ तक संभव हो अपनी मानसिक स्थिरता पर ध्यान देते हैं। इसके अलावा, जीवन की गुणवत्ता को बढ़ावा देने के लिए उपचारों में स्वतंत्र रूप से सीखा प्रथाओं का उपयोग किया जा सकता है। यह गतिशीलता का समर्थन करता है और रोजमर्रा की जिंदगी का सामना करना आसान बनाता है। कम जीवन प्रत्याशा की संभावना प्रभावित और उनके रिश्तेदारों के लिए एक चुनौती बन जाती है। इसलिए बीमारी से निपटना आगे के विकास के लिए अप्रासंगिक नहीं है।
निवारण
जैसा कि लुई बार सिंड्रोम एक वंशानुगत बीमारी है, इसकी रोकथाम के लिए कोई सिफारिश नहीं है। हालांकि, अगर इस स्थिति का पारिवारिक इतिहास रहा है, तो आनुवांशिक परामर्श की मांग की जानी चाहिए। प्रसव पूर्व निदान के दौरान एटीएम जीन में परिवर्तन का पता लगाया जा सकता है।
चिंता
लुई बार सिंड्रोम से प्रभावित लोग कई अलग-अलग शिकायतों और जटिलताओं से पीड़ित हैं, जिनमें से सभी आमतौर पर संबंधित व्यक्ति के जीवन की गुणवत्ता पर बहुत नकारात्मक प्रभाव डाल सकते हैं। इसलिए, aftercare असंतुलन के प्रबंधन पर मुख्य रूप से ध्यान केंद्रित करता है। परिणामस्वरूप, जो लोग आंदोलन प्रतिबंधों से पीड़ित हैं और ज्यादातर रोजमर्रा की जिंदगी में परिवार की मदद पर निर्भर हैं।
सामान्य तौर पर, बीमारी को ठीक नहीं किया जा सकता है, इसलिए aftercare मुख्य रूप से उन लक्षणों और जटिलताओं से युक्त होता है जो रोज़मर्रा के जीवन में जीवन की गुणवत्ता के एक निश्चित स्तर को उत्पन्न करते हैं और सुनिश्चित करते हैं। गंभीरता की गंभीरता के आधार पर, रोग प्रभावित लोगों के लिए मुश्किल हो सकता है, यही वजह है कि कभी-कभी मनोचिकित्सक से पेशेवर मदद लेने की सलाह दी जाती है। लुइस बार सिंड्रोम से निपटने के दौरान अन्य प्रभावित व्यक्तियों के साथ ज्ञान का आदान-प्रदान भी आत्मसम्मान को बढ़ावा दे सकता है।
आप खुद ऐसा कर सकते हैं
लुई बार सिंड्रोम एक गंभीर बीमारी है जो अक्सर घातक होती है। चूंकि एक बीमार बच्चे की देखभाल तनाव और चिंता से जुड़ी होती है, प्रभावित बच्चों के माता-पिता को आमतौर पर चिकित्सीय सहायता की आवश्यकता होती है। कई माता-पिता स्वयं सहायता समूहों में भी भाग लेते हैं या वंशानुगत रोगों के लिए विशेषज्ञ क्लिनिक पर जाकर बीमारी के बारे में अधिक जानकारी प्राप्त करते हैं।
बीमार बच्चे का आमतौर पर अस्पताल में इलाज किया जाता है। बच्चे के अस्पताल को जितना संभव हो उतना सुखद बनाने के लिए साथ में कोई भी उपाय सीमित हैं। यह हासिल किया गया है क्योंकि रिश्तेदारों और डॉक्टरों दोनों सवालों या समस्याओं का जवाब देने के लिए उपलब्ध हैं। यदि परिणाम सकारात्मक है, तो उत्पन्न होने वाली विकृतियों को प्रारंभिक अवस्था में व्यावसायिक चिकित्सा शुरू करके ठीक किया जाना चाहिए। घर पर, इन उपायों को व्यक्तिगत प्रशिक्षण द्वारा समर्थित किया जा सकता है। माता-पिता को इसके बारे में जिम्मेदार फिजियोथेरेपिस्ट या स्पोर्ट्स डॉक्टर से बात करनी चाहिए। यदि भाषण चिकित्सा शुरू की जाती है, तो माता-पिता को मुख्य रूप से असामान्य लक्षणों को देखना चाहिए।
नजदीकी चिकित्सा जांच सुनिश्चित करती है कि किसी भी घातक ट्यूमर को तुरंत पहचाना और इलाज किया जा सकता है। प्रभावित बच्चों को जीवन में बाद में मनोवैज्ञानिक मदद की जरूरत होती है, क्योंकि लुईस बार सिंड्रोम में जीवन प्रत्याशा और गुणवत्ता काफी कम हो जाती है।

.jpg)




.jpg)


.jpg)



.jpg)
