जैसा टाइप I टायरोसिनेमिया एक जन्मजात चयापचय रोग है। यह बहुत कम ही होता है।
टाइप I टायरोसिनेमिया क्या है?
टाइप I टायरोसिनेमिया टायरोसिनेमिया के समूह के अंतर्गत आता है। यह नाम भी रखता है टाइप I हाइपरट्रोसिनमिया या हेपाटो-रीनल टायरोसिनेमिया। दुर्लभ जन्मजात चयापचय रोग 100,000 नवजात बच्चों में से एक को प्रभावित करता है। उन्हें एक ऑटोसोमल रिसेसिव तरीके से विरासत में मिला है। एक एंजाइम में दोष के कारण, अमीनो एसिड टायरोसिन के टूटने के दौरान हानिकारक चयापचय उत्पादों का निर्माण होता है। इस बीमारी में गुर्दे और यकृत मुख्य रूप से प्रभावित होते हैं। टाइप I टायरोसिनेमिया की घटना पहले से ही शिशुओं या छोटे बच्चों में देखी जा सकती है।
का कारण बनता है
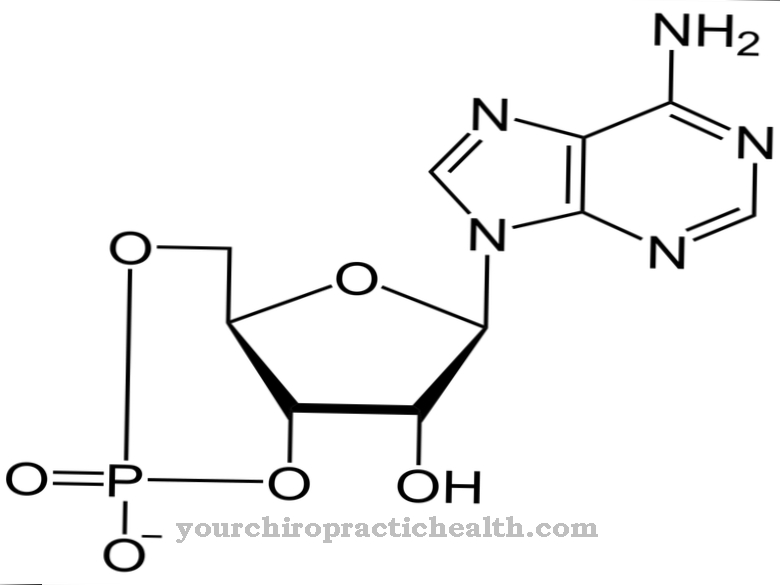
टाइप I टाइरोसिनेमिया क्रोमोसोम 15. पर उत्परिवर्तन के कारण होता है। इस उत्परिवर्तन के कारण एंजाइम फ्यूमरीलेसीटोएसेटेस (FAH या FAA) की कमी होती है। एफएएच एंजाइम टाइरोसिन के चयापचय के हिस्से के रूप में दो अंत उत्पादों फ्यूमरिक एसिड और एसिटोएसेटिक एसिड को उत्प्रेरित करता है। हालांकि, म्यूटेशन के कारण, succinylacetoacetate, succinylacetone और maleyl acetoacetate बनते हैं, जो किडनी, लीवर और मस्तिष्क में कोशिकाओं को नुकसान पहुंचाते हैं।
इसके अलावा, एंजाइम 5-एमिनिलेवुलिनिक एसिड डिहाइड्रैटेज की कार्यक्षमता दोषपूर्ण मेटाबोलाइटस सक्सिनाइलेसेटोन द्वारा बिगड़ा हुआ है। यह तंत्रिकाओं को नुकसान पहुंचाता है और उन हमलों की ओर जाता है जो पोर्फिरी के समान हैं। एफएएच जीन, जो बीमारी से प्रभावित है, 35,000 बेस पेयर से बना है। इसके अलावा, 1260 बेस पेयर का एक mRNA एन्कोडेड है। सबसे आम उत्परिवर्तन जो टाइप I टायरोसिनेमिया में दिखाई देता है, न्यूक्लियोसाइड एडेनोसिन के लिए न्यूक्लियोसाइड ग्वानिन का एक एक्सचेंज है, जो एमआरएनए को गलत तरीके से विभाजित करने का कारण बनता है।
लक्षण, बीमारी और संकेत
टायरोसिनेमिया प्रकार I में, तीव्र और जीर्ण रूप में अंतर करना महत्वपूर्ण है। यदि सबसे पहला रूप दिखाई देता है, तो यह प्रभावित बच्चे के जन्म के 15 दिन से 3 महीने बाद होता है, जिसमें लीवर सेल नेक्रोसिस और यकृत की विफलता होती है। बीमार बच्चे पीलिया, दस्त, उल्टी, एडिमा, जलोदर, हाइपोग्लाइकेमिया और जठरांत्र क्षेत्र में रक्तस्राव से पीड़ित हैं। रक्त विषाक्तता (सेप्सिस) एक खतरनाक जटिलता है।
जिगर की तीव्र विफलता रोग के साथ लगभग 80 प्रतिशत बच्चों में टायरोसिनेमिया प्रकार I की पहली अभिव्यक्ति है। समय के साथ, जीर्ण रूप जिगर की क्षति और सिरोसिस की ओर जाता है। इसके अलावा, लीवर सेल कार्सिनोमा का खतरा बढ़ जाता है। यह बीमारी आमतौर पर 15 से 25 महीने की उम्र के बीच दिखाई देती है।
टायरोसिनेमिया टाइप I से गुर्दे भी क्षतिग्रस्त हो जाते हैं। यह वृक्क नलिकाओं की विफलता से ध्यान देने योग्य है। किडनी के विकृतियों के साथ-साथ किडनी के कार्य का टूटना संभव के दायरे में है। गुर्दे की ट्यूबलर एसिडोसिस और बढ़े हुए गुर्दे भी हो सकते हैं।
टाइप I टायरोसिनेमिया भी न्यूरोलॉजिकल क्षति का कारण बनता है। प्रभावित बच्चे मांसपेशियों की टोन, दर्दनाक असामान्य संवेदनाओं, एक बढ़ी हुई हृदय गति और एक आंत्र रुकावट से पीड़ित होते हैं। ठीक होने की अवधि के बाद, लकवा पूरे शरीर में फैल जाता है।
रोग का निदान और पाठ्यक्रम
जर्मनी में, नवजात शिशुओं की स्क्रीनिंग के हिस्से के रूप में रक्त में टायरोसिन स्तर निर्धारित किया जाता है। हालाँकि, सभी बीमार बच्चों में से केवल 90 प्रतिशत को इस पद्धति से पहचाना जा सकता है। शेष 10 प्रतिशत में, अमीनो एसिड का स्तर केवल बाद में बढ़ता है। संयुक्त राज्य अमेरिका में, succinylacetone, 5-aminolevulinic एसिड और मेथिओनिन को निर्धारित करना भी संभव है।
प्रसवपूर्व निदान के भाग के रूप में, स्यूसिनीलसेटोन को गर्भनाल के रक्त से गर्भनाल के छिद्र का निर्धारण करके निर्धारित किया जा सकता है। एक अन्य विकल्प कोरियोनिक कोशिकाओं या एमनियोसाइट्स के भीतर एफएएच एंजाइम की गतिविधि को निर्धारित करना है। चूंकि टाइप I टायरोसिनेमिया एक बहुत ही दुर्लभ बीमारी है, इसलिए बीमारी की लंबाई के बारे में बहुत कम कहा जा सकता है। यदि उपचार जल्दी दिया जाता है, तो रोग का निदान आमतौर पर सकारात्मक होता है।
जटिलताओं
टायरोसिनेमिया टाइप I एक बहुत ही गंभीर बीमारी है जो सबसे खराब स्थिति में बच्चे की मृत्यु का कारण बन सकती है। कई मामलों में, बच्चे जन्म के कुछ हफ्तों या महीनों बाद मर जाते हैं। आगे का पाठ्यक्रम रोग की सटीक गंभीरता पर बहुत निर्भर करता है।
वे प्रभावित तीव्र जिगर की विफलता और इस तरह पीलिया या गंभीर दस्त से पीड़ित हैं। पेट या आंतों में उल्टी या भारी रक्तस्राव भी टाइप I टायरोसिनेमिया के कारण होता है और रोगी के जीवन की गुणवत्ता पर बहुत नकारात्मक प्रभाव पड़ता है। इस कारण से, अधिकांश बच्चे भी यकृत की विफलता से मर जाते हैं।
इसके अलावा, एक बढ़ी हुई नाड़ी और विभिन्न असामान्य संवेदनाएं हैं। टाइप I टाइरोसिनेमिया के परिणामस्वरूप आंतों की रुकावट भी हो सकती है और, सबसे खराब स्थिति में, रोगी की मृत्यु हो सकती है। टाइरोसिनमिया टाइप I का उपचार दवाओं और सर्जिकल हस्तक्षेपों की मदद से किया जाता है।
बीमारी के आगे के पाठ्यक्रम के बारे में कोई सामान्य भविष्यवाणी नहीं की जा सकती है। हालांकि, प्रभावित लोगों की जीवन प्रत्याशा काफी सीमित है। प्रभावित बच्चों के माता-पिता और रिश्तेदार भी गंभीर मनोवैज्ञानिक तनाव से पीड़ित हैं और इसलिए उन्हें मनोवैज्ञानिक उपचार की भी आवश्यकता है।
आपको डॉक्टर के पास कब जाना चाहिए?
टाइप I टायरोसिनेमिया से प्रभावित व्यक्ति डॉक्टर द्वारा उपचार पर निर्भर करता है। यह रोग खुद को ठीक नहीं कर सकता है, इसलिए डॉक्टर द्वारा उपचार हमेशा आवश्यक होता है। चूंकि टाइरोसिनेमिया टाइप I एक आनुवांशिक बीमारी है, इसलिए यदि आप बच्चे पैदा करना चाहते हैं तो आनुवांशिक परामर्श किया जाना चाहिए ताकि बीमारी दोबारा न हो। रोग के पहले लक्षणों और लक्षणों पर एक डॉक्टर से परामर्श करें।
टाइप I टायरोसिनेमिया के मामले में, डॉक्टर से संपर्क किया जाना चाहिए अगर रोगी को दस्त, उल्टी और पीलिया से पीड़ित है। इसके अलावा, पेट क्षेत्र में रक्तस्राव भी बीमारी में योगदान कर सकता है। परजीवी संवेदनाएं या हृदय की बढ़ी हुई दर भी बीमारी का संकेत दे सकती है। टाइप I टायरोसिनेमिया का निदान बाल रोग विशेषज्ञ या सामान्य चिकित्सक द्वारा किया जा सकता है। आगे का उपचार लक्षणों की सटीक गंभीरता पर निर्भर करता है। कई मामलों में, यह बीमारी प्रभावित लोगों की जीवन प्रत्याशा को भी कम करती है।
थेरेपी और उपचार
दवा NTBC (nitisinone) का उपयोग I I tyrosinemia के उपचार के लिए किया जाता है। एंजाइम 4-हाइड्रॉक्सीफेनिलफायरवेट डाइऑक्सिनेज को नाक्टिनिन द्वारा अवरुद्ध किया जाता है। यह टायरोसिन चयापचय के भीतर एक प्रारंभिक ब्रेकडाउन कदम को उत्प्रेरित करने के कार्य पर ले जाता है। इस तरह से अब कोई सब्सट्रेट उपलब्ध नहीं हैं जो विषाक्त चयापचयों का निर्माण करते हैं। सभी बीमार शिशुओं और बच्चों के लगभग 90 प्रतिशत दवा का सकारात्मक प्रभाव पड़ता है।
यहां तक कि तीव्र यकृत विफलता चरण में भी सुधार है। Succinylacetone की मात्रा निर्धारित करके उपचार की सफलता की जाँच की जा सकती है। हालांकि, ड्रग थेरेपी लीवर सेल कार्सिनोमा के विकास को रोक नहीं सकती है। चिकित्सा के बावजूद, कभी-कभी यकृत कैंसर होता है। उपचार का एक अन्य महत्वपूर्ण हिस्सा एक विशेष आहार है। इसका उद्देश्य शरीर में टायरोसिन के निर्माण को काफी हद तक रोकना है। आहार के लिए, बच्चे को भोजन दिया जाता है जिसमें न तो टाइरोसिन होता है और न ही फेनिलएलनिन।
यह कैलोरी में भी उच्च है। उच्च पोषण मूल्य के कारण, catabolic स्थितियों का मुकाबला करना संभव है। इसके अलावा, बाहरी आपूर्ति के माध्यम से शरीर में टायरोसिन अब जारी नहीं किया जा सकता है। इस विशेष आहार के बाद, बच्चे को सामान्य भोजन प्राप्त होता है जिसमें थोड़ा टाइरोसिन और फेनिलएलनिन होता है। भोजन नियमित रूप से और समान मात्रा में पूरे दिन वितरित किया जाता है।
एक अन्य उपचार का विकल्प यकृत प्रत्यारोपण है। इसका उपयोग तब किया जाता है जब रोगी पर NTBC का कोई प्रभाव नहीं पड़ता है, जो लगभग 10 प्रतिशत बच्चों में होता है।
निवारण
चूंकि मैं टाइप टाइरोसिनेमिया वंशानुगत वंशानुगत बीमारी है, इसलिए कोई प्रभावी निवारक उपाय नहीं हैं।
चिंता
ज्यादातर मामलों में, टाइरोसिनेमिया प्रकार से प्रभावित लोगों के पास केवल कुछ ही हैं और आमतौर पर केवल बहुत ही सीमित प्रत्यक्ष अनुवर्ती उपाय उपलब्ध हैं। इस कारण से, उन्हें एक प्रारंभिक चरण में डॉक्टर से परामर्श करना चाहिए ताकि इस बीमारी से आगे की जटिलताओं या शिकायतों को रोका जा सके। स्व-चिकित्सा नहीं हो सकती है, इसलिए पहले लक्षणों या लक्षणों पर डॉक्टर से संपर्क किया जाना चाहिए।
कुछ मामलों में, टाइप I टायरोसिनेमिया संक्रमण या मूत्र पथ या गुर्दे की सूजन हो सकती है, ताकि एंटीबायोटिक दवाओं की मदद से उपचार आवश्यक हो। हालांकि, बीमारी हमेशा पूरी तरह से ठीक नहीं हो सकती है, इसलिए एक ऑपरेशन के बाद भी प्रभावित व्यक्ति बाँझ रह सकता है।
आगे का कोर्स निदान के समय पर बहुत अधिक निर्भर करता है, ताकि एक सामान्य भविष्यवाणी आमतौर पर संभव न हो। प्रभावित व्यक्ति की जीवन प्रत्याशा इस बीमारी से कम नहीं होती है। कुछ मामलों में अनुभव और तरीकों का आदान-प्रदान करने के लिए बीमारी से प्रभावित अन्य लोगों के संपर्क में आना उपयोगी हो सकता है।
आप खुद ऐसा कर सकते हैं
टायरोसिनेमिया प्रकार I की चिकित्सा आहार उपायों द्वारा समर्थित की जा सकती है। एक ऊर्जा युक्त आहार जो शरीर को सभी महत्वपूर्ण अमीनो एसिड प्रदान करता है, की सिफारिश की जाती है। आहार का समायोजन चयापचय को टिशू को मांसपेशियों के ऊतकों से जुटाने से रोकता है, जिसका अर्थ है कि चयापचय को अपेक्षाकृत जल्दी से सामान्य किया जा सकता है।
आहार को संतुलित और समरूप होना चाहिए। एक आहार होना जरूरी है जिसमें चयापचय एक कैटाबोलिक अवस्था में नहीं जाता है। इसीलिए जितना संभव हो उतना कम भोजन खाया जाना चाहिए, अधिमानतः पूरे दिन समान रूप से वितरित किया जाना चाहिए। दूध, मांस और अंडा उत्पादों का सेवन गंभीर रूप से प्रतिबंधित होना चाहिए। एक अन्य महत्वपूर्ण स्व-सहायता उपाय डॉक्टर के निर्देशों के अनुसार निर्धारित दवा जैसे कि nitisinone ले रहा है।
यकृत प्रत्यारोपण के बाद, चिकित्सा निर्देशों का पालन सबसे पहले और सबसे महत्वपूर्ण होना चाहिए। दैनिक वजन नियंत्रण और बहुत सारी सब्जियां, मछली और मुर्गी की खपत की सिफारिश की जाती है। मांस, दूध और डेयरी उत्पादों में यथासंभव कम वसा होना चाहिए। फलों और विशेष रूप से अंगूरों को यकृत प्रत्यारोपण के बाद जहाँ तक संभव हो बचना चाहिए। इसके अलावा, यकृत प्रत्यारोपण के बाद के समय के लिए आचरण के सामान्य नियम हैं।


.jpg)




.jpg)


.jpg)



.jpg)
