यह भी कहा जाता है Osteopoicilia, ओस्टियोपैथिया कंडेंसेंस डिसेमिनाता है या चित्तीदार हड्डियाँ मालूम Osteopoicilosis हड्डी की विकृति का एक रूप है। यह बहुत कम होता है और सौम्य होता है। ICD-10 के अनुसार अंतर्राष्ट्रीय वर्गीकरण Q78.8 है।
ओस्टियोपिकोसिस क्या है?

© eranicle - stock.adobe.com
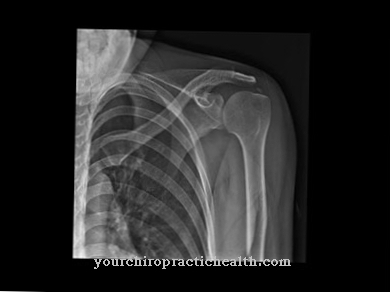
Osteopoicilosis हड्डी के ऊतकों में संघनन या सख्त होने की विशेषता है। हैम्बर्ग सर्जन और रेडियोलॉजिस्ट हेनरिक एल्बर्स-शॉनबर्ग ने 1915 में पहली बार ऑस्टियोपियोसिलोसिस का वर्णन किया। यह नाम 1917 की शुरुआत में दो फ्रांसीसी लेखकों द्वारा दिया गया था।
घनीभूतता मुख्य रूप से पैल्विक हड्डियों, ट्यूबलर हड्डियों और टर्सल और हाथ की हड्डियों में होती है। वे मुख्य रूप से हड्डियों, मेटाफिज के विकास क्षेत्र में रक्त वाहिकाओं के पास पाए जाते हैं। हालांकि, अंत के टुकड़े, जिसे चिकित्सकीय रूप से एपिफेसिस कहा जाता है, भी प्रभावित हो सकता है। अंडाकार, गोल और लम्बी घनत्व वाले भी देखे जा सकते हैं।
मोटाई मिलीमीटर से दो सेंटीमीटर से थोड़ा अधिक भिन्न होती है। अक्सर कम्प्रेसर को एक सीधी श्रृंखला के साथ व्यवस्थित किया जाता है। ऑस्टियोपियोसिलोसिस में, लगभग पूरा कंकाल चरणों में प्रभावित होता है। उंगली और कार्पल हड्डियों के सबसे अधिक होने की संभावना होती है। बछड़े और टिबिया में मोटा होना दुर्लभ है। कशेरुक, पसलियों और खोपड़ी लगभग कभी प्रभावित नहीं होते हैं।
का कारण बनता है
ओस्टियोपिकोसिस की उत्पत्ति और कारण अभी तक स्पष्ट नहीं किया गया है। प्रारंभ में, लैमेलर की हड्डी को रद्द करने वाली हड्डी की निष्क्रिय निष्क्रियता पर संदेह किया गया था। हालाँकि, इस थीसिस के लिए अभी तक कोई सबूत नहीं दिया गया है। इस बीच एक आनुवंशिक दोष के बारे में अटकलें हैं। हालाँकि, इसका कोई स्पष्ट प्रमाण नहीं है। हालांकि, यह सिद्धांत कई अध्ययनों के परिणामों की व्याख्या करेगा।
उन्होंने परिवार के सदस्यों के बीच घटना की आवृत्ति पाई, जो एक स्व-असमानता विरासत का संकेत दे सकता है। हालांकि, ऑस्टियोपियोसिलोसिस की संभावित छिटपुट घटना और भ्रूण की हड्डी में इसकी पहचान को एक आनुवंशिक दोष द्वारा भी समझाया जा सकता है।
दूसरी ओर, खनिज चयापचय के विकार, निस्संदेह कारण के रूप में बाहर रखा जा सकता है। इन क्षेत्रों में संभव बढ़ी हुई हड्डी रीमॉडेलिंग पर भी यही लागू होता है। एक कंकाल scintigraphy में पत्राचार के संकेत नहीं मिल सकते हैं।
लक्षण, बीमारी और संकेत
लक्षणों की उपस्थिति के बिना ऑस्टियोपियोसिलोसिस आगे बढ़ता है। दुनिया भर में आज तक ज्ञात लगभग 400 मामले आकस्मिक निष्कर्षों के साथ-साथ प्रभावित लोगों के परिवार के सदस्यों पर अध्ययन में किए गए निष्कर्ष हैं। चूंकि हड्डी के संपीड़न के कोई ध्यान देने योग्य संकेत नहीं हैं, इसलिए सटीक संख्या अंधेरे में है।
वियना दुर्घटना अस्पताल से हजारों एक्स-रे के माध्यम से देखकर, शोधकर्ताओं ने पहले से ही एक संभावित आवृत्ति निर्धारित करने का प्रयास किया है। फिर भी, भाषा प्रति मिलियन लोगों के 0.1 मामलों से लेकर बारह मामलों तक प्रति 100,000 है। ज्ञात मामलों और अध्ययनों से यह देखा जा सकता है कि पुरुष महिलाओं की तुलना में अधिक प्रभावित होते हैं। हड्डियों में foci की मात्रा में उतार-चढ़ाव होता है।
लेकिन यहां तक कि झुंड के महान घनत्व के बावजूद, जैसा कि आमतौर पर श्रोणि की हड्डियों में पाया जाता है, ऑस्टियोपिकिलोसिस के कोई संकेत नहीं हैं। कोई प्रासंगिक प्रयोगशाला परिवर्तन नहीं हैं, न ही एक ही समय में मामूली या गंभीर फ्रैक्चर होते हैं। इसी तरह, अन्य साधनों के कारण होने वाले फ्रैक्चर के उपचार में संघनन अप्रासंगिक है।
रोग का निदान और पाठ्यक्रम
ऑस्टियोपोइकोलोसिस का निदान केवल रेडियोलॉजिकल परीक्षाओं के माध्यम से किया जा सकता है। कंकाल के एक टुकड़े के साथ भी, सघनता अदृश्य रहती है। वे बचपन में दिखाई देते हैं, बड़े होने पर विकसित होते हैं, और फिर स्थिर हो जाते हैं। यह शायद ही कभी देखा गया है कि घनत्व फिर से घुल जाते हैं या उनकी संख्या घट जाती है।
जटिलताओं
ऑस्टियोपिकिलोसिस के कारण, जो प्रभावित होते हैं वे विभिन्न अस्थि विकृति से पीड़ित होते हैं। ये विकृतियां रोगी के रोजमर्रा के जीवन को महत्वपूर्ण रूप से प्रतिबंधित कर सकती हैं और इसे और अधिक कठिन बना सकती हैं, जिससे कि ऑस्टियोपिकिलोसिस आमतौर पर जीवन की गुणवत्ता में महत्वपूर्ण कमी के साथ भी जुड़ा होता है। रोगी की हड्डियां कम घनी होती हैं और हल्के भार या प्रभाव से भी आसानी से टूट सकती हैं।
इस कारण से, ऑस्टियोपोइकोलोसिस वाले रोगियों को दुर्घटनाओं और खतरनाक खेलों से विशेष सुरक्षा की आवश्यकता होती है। इसके अलावा, कुछ मामलों में दर्द भी हो सकता है। नतीजतन, ऑस्टियोपियोसिलोसिस के कारण फ्रैक्चर कम अच्छी तरह से ठीक हो जाता है, ताकि आमतौर पर एक लंबी वसूली प्रक्रिया आवश्यक हो। हालांकि, बीमारी के कारण जीवन प्रत्याशा स्वयं प्रभावित या अन्यथा कम नहीं होती है।
इसके अलावा, बाल विकास को संभवतः प्रतिबंधित किया जा सकता है, ताकि प्रभावित लोग वयस्कता में भी विभिन्न शिकायतों से पीड़ित हों। यदि एक अस्थि-रोग के लिए एक ट्यूमर जिम्मेदार है, तो संभवतः इसे हटाया जा सकता है। इसके अलावा, रोगी अक्सर संयुक्त समस्याओं से पीड़ित होते हैं और कुछ मामलों में इसलिए अपने रोजमर्रा के जीवन में अन्य लोगों की मदद पर निर्भर होते हैं। मनोवैज्ञानिक तनाव भी हो सकता है और रोगी के जीवन की गुणवत्ता पर नकारात्मक प्रभाव डाल सकता है।
आपको डॉक्टर के पास कब जाना चाहिए?
यदि हड्डी क्षेत्र में सख्त हो, तो एक डॉक्टर से परामर्श किया जाना चाहिए। ऑस्टियोपोइकोलोसिस विभिन्न विकृतियों के माध्यम से खुद को प्रकट करता है जो हाथ, पैर, कंधे, उरोस्थि और रीढ़ पर हो सकते हैं। सौम्य अस्थि विकृति आमतौर पर बचपन में देखी जाती है। जो माता-पिता अपने बच्चे में इस तरह के संकेत देखते हैं, उन्हें अपने बाल रोग विशेषज्ञ से परामर्श करना चाहिए। अन्यथा, हड्डी में परिवर्तन बढ़ सकते हैं और घातक अध: पतन का निर्माण कर सकते हैं।
आज तक, ऑस्टियोपियोसिलोसिस का इलाज नहीं किया जा सकता है, लेकिन इसे निगरानी की आवश्यकता होती है ताकि उपर्युक्त विकृति का कम से कम लक्षणपूर्वक इलाज किया जा सके। प्रभावित बच्चों को फिजियोथेरेपी उपचार की आवश्यकता हो सकती है। चूंकि ओस्टियोपोइकिया एक आनुवांशिक बीमारी है, इसलिए जन्म के तुरंत बाद एक निदान किया जा सकता है। यदि परिवार में पहले से ही बीमारी के मामले हैं, तो आवश्यक जांच की जानी चाहिए। आर्थोपेडिस्ट या ऑन्कोलॉजिस्ट जिम्मेदार है। नियमित जांच अस्पताल में और अक्सर डॉक्टर के कार्यालय में की जा सकती है।
थेरेपी और उपचार
ऑस्टियोपोइकोलोसिस का उपचार आवश्यक नहीं है और, वर्तमान ज्ञान के आधार पर, बस संभव नहीं है। एक आकस्मिक खोज की स्थिति में, हालांकि, यह हमेशा स्पष्ट किया जाना चाहिए कि यह वास्तव में अस्थि-विकार है और हड्डियों में घातक विकृतियों या मेटास्टेसिस नहीं है।
ऑस्टियोपियोसिलोसिस का एक सक्रिय रूप बहुत कम ही होता है। हालांकि, मामलों की कमी के कारण, दवा अनुसंधान की कमी है और वर्तमान में बिस्फोस्फॉनेट्स के साथ उपचार का उपयोग किया जाता है। अस्थि रोगों जैसे ऑस्टियोपोरोसिस के इलाज के लिए 1980 में बिस्फोस्फोनेट्स का विकास किया गया था। इसे पैत्रिक रूप से प्रशासित किया जाता है। ऑस्टियोपिकोइलोसिस से पीड़ित दस प्रतिशत से अधिक रोगियों में लक्षणों की वास्तविक कमी के बावजूद संयुक्त समस्याओं की शिकायत होती है।
यह अभी तक स्पष्ट नहीं किया गया है कि क्या इसका कारण वास्तव में घनत्व में है या क्या संबंध है। यहां तक कि ऑस्टियोपियोसिलोसिस का अब तक का सबसे बड़ा अध्ययन बीमारी पर व्यापक जानकारी प्रदान करने में असमर्थ था। यह 1990 के दशक की शुरुआत में तुर्की में किया गया था और एक आकस्मिक खोज के साथ चार रोगियों को ग्रहण किया था।
अध्ययन में यह भी संकेत नहीं दिया गया है कि त्वचा में बदलाव करने वाले Buschke-Ollendorf सिंड्रोम (डर्माटोफाइब्रोसिस लेंटिक्युलिस डिसेमिनाटा) और डैक्रीओसिस्टिटिस (गनल-सेबर-बसरन सिंड्रोम) सहवर्ती रोगों के रूप में क्यों होते हैं। पूर्व प्रभावित लोगों के लगभग दस प्रतिशत में देखा जा सकता है।
वर्तमान में मेलोरोस्थोसिस के संबंध पर अभी भी चर्चा की जा रही है। मेलोरहेस्टोसिस हड्डियों का एक रोग मोटा होना है। ऑस्टियोपियोसिलोसिस की तरह, यह भी बहुत कम होता है, उल्लेख के लायक कोई लक्षण नहीं होता है और यह केवल रेडियोलॉजिकल छवियों पर संयोग से खोजा जाता है।
आउटलुक और पूर्वानुमान
वर्तमान चिकित्सा और वैज्ञानिक संभावनाओं के अनुसार इस बीमारी को ठीक नहीं किया जा सकता है। स्वास्थ्य विकास के कारण को स्पष्ट करने के लिए अब तक की एक चुनौती है। हड्डी संरचना में परिवर्तनों की घटना की एक पारिवारिक आवृत्ति के कारण, शोधकर्ताओं ने अब तक एक आनुवंशिक स्वभाव पर संदेह किया है। यदि इस धारणा की पुष्टि की जाती है, तो कानूनी आवश्यकताओं के कारण वर्तमान में इलाज की अनुमति नहीं है। मानव आनुवंशिकी में परिवर्तन नहीं किया जाना चाहिए, इसलिए संभव उपचार मौजूदा अनियमितताओं और स्वास्थ्य समस्याओं को कम करने पर ध्यान केंद्रित करेगा। इसके अलावा, यह जाँच की जाती है कि क्या माध्यमिक विकार या अन्य दोष रोजमर्रा की जिंदगी में विकसित होते हैं।
ज्यादातर मामलों में, ओस्टियोपियोसिलोसिस का निदान एक आकस्मिक खोज के आधार पर किया जाता है। अधिकांश समय, जो प्रभावित होते हैं वे अन्य स्वास्थ्य समस्याओं के उपचार में होते हैं। ऑस्टियोपियोसिलोसिस देखा जाता है। चूंकि रोग आमतौर पर आगे के लक्षणों की उपस्थिति के बिना रोगियों में विशेषता है, इसलिए हड्डी की संरचना में परिवर्तन का कोई और उपचार उनमें आवश्यक नहीं है। अवलोकन के उद्देश्य से, जीवन काल में नियमित स्वास्थ्य जांच उचित है। जैसे ही परिवर्तन या असामान्यताएं देखी जाती हैं, चिकित्सा कर्मचारी उसी के अनुसार प्रतिक्रिया करते हैं। बारीकियों के कारण को स्पष्ट करने के लिए आगे के परीक्षण किए जाएंगे। अक्सर उद्देश्य ओस्टियोपोइकिलोसिस को बीमारी के एक कठिन या प्रतिकूल पाठ्यक्रम के साथ रोगों से अलग करना है।
निवारण
चूंकि ओस्टियोपिकिलोसिस के कारण और विकास को अभी तक स्पष्ट नहीं किया गया है, इसलिए निवारक उपायों को शुरू करना संभव नहीं है। ऑस्टियोपियोसिलोसिस के विकास की कम संभावना और लक्षण-मुक्त पाठ्यक्रम वैसे भी रोकथाम को निरर्थक लगता है।
अन्यथा सामान्य हड्डी निर्माण के उपाय, जैसे कि बड़ी मात्रा में कैल्शियम की आपूर्ति भी अप्रभावी है। किसी भी मामले में, अस्थि और अस्थि मज्जा की बाहरी परत ऑस्टियोपोरोसिस में नहीं बदली जाती है।
चिंता
ज्यादातर मामलों में, ऑस्टियोपियोसिलोसिस के लिए प्रत्यक्ष अनुवर्ती उपाय अपेक्षाकृत मुश्किल साबित होते हैं। प्रभावित लोगों को बहुत जल्दी डॉक्टर से परामर्श करना चाहिए ताकि आगे के पाठ्यक्रम में अन्य जटिलताएं या अन्य शिकायतें न हों। चूंकि रोग एक जन्मजात विकृति है, इसलिए इसे फिर से पूरी तरह से ठीक नहीं किया जा सकता है।
यदि आप बच्चे पैदा करना चाहते हैं, तो प्रभावित लोगों को आनुवांशिक परीक्षण और परामर्श से गुजरना चाहिए ताकि ऑस्टियोपोरोसिस को बार-बार होने से रोका जा सके। ज्यादातर मामलों में, उपचार स्वयं विभिन्न सर्जिकल हस्तक्षेपों का रूप लेता है, जिसके माध्यम से ट्यूमर को हटाया जा सकता है। इस तरह के ऑपरेशन के बाद, प्रभावित लोगों को आराम करना चाहिए और अपने शरीर की देखभाल करनी चाहिए।
व्यायाम और तनावपूर्ण या शारीरिक गतिविधियों से बचना चाहिए। एक प्रारंभिक चरण में अन्य ट्यूमर की घटना का पता लगाने और उन्हें हटाने के लिए प्रक्रिया के बाद एक डॉक्टर द्वारा नियमित जांच और परीक्षाएं भी बहुत महत्वपूर्ण हैं। कई मामलों में, ऑस्टियोपियोसिलोसिस प्रभावित लोगों की जीवन प्रत्याशा को भी सीमित करता है, हालांकि एक सामान्य पाठ्यक्रम की भविष्यवाणी नहीं की जा सकती है।
आप खुद ऐसा कर सकते हैं
ऑस्टियोपोरोसिस से पीड़ित लोगों को अच्छे समय में गलत आसन को सही करना चाहिए। किसी भी तरह के भार और प्रभाव से बचें। वे टूटी हुई हड्डियों को जन्म दे सकते हैं और इस प्रकार सामान्य कल्याण को और खराब कर सकते हैं। खेल गतिविधियों के अभ्यास को बीमारी को ध्यान में रखकर डिजाइन किया जाना चाहिए। विशेष रूप से, मुकाबला या टीम के खेलों में भाग लेने से बचना चाहिए।
भौतिक क्षमताओं के आधार पर अवकाश का समय, गृहकार्य और व्यावसायिक गतिविधियाँ भी आयोजित की जानी चाहिए। सभी काम किए जाने के लिए उपयुक्त जूते पहनने चाहिए। जूते बंद, स्थिर और ऊँची एड़ी के जूते नहीं होने चाहिए।
बीमारी प्रभावित व्यक्ति के लिए एक मजबूत मनोवैज्ञानिक बोझ का प्रतिनिधित्व करती है। इस कारण से, मनोचिकित्सा का समर्थन उचित है। जीवन की खुशी और जीवन की गुणवत्ता बढ़ाने वाली गतिविधियाँ भी महत्वपूर्ण हैं।मानसिक और विश्राम तकनीकों का उपयोग करके तनाव को स्वतंत्र रूप से कम किया जा सकता है। संघर्ष की स्थितियों को प्रारंभिक स्तर पर पहचाना और हल किया जाना चाहिए ताकि कोई अनावश्यक भावनात्मक तनाव उत्पन्न न हो।
कई बीमार लोगों के लिए, अन्य रोगियों के साथ एक आदान-प्रदान सुखद और सहायक है। राष्ट्रीय स्वयं सहायता समूहों में, अन्य प्रभावित व्यक्तियों के साथ किसी भी समय संपर्क स्थापित किया जा सकता है। संयुक्त चर्चाओं में, अनुभवों का आदान-प्रदान होता है और सहायता दी जाती है। आपसी समझ अक्सर बीमारी से निपटने पर लाभकारी प्रभाव डालती है और परिस्थितियों से मुकाबला करने में नए आवेग लाती है।



.jpg)

.jpg)

.jpg)


.jpg)