Mucormycosis कहा जाता था Cycomycosis नामित। यह कैंडिडिआसिस और एस्परगिलोसिस के बाद तीसरा सबसे आम फंगल संक्रमण है। रोग मुख्य रूप से इम्यूनोडिफ़िशियेंसी वाले लोगों में होता है।
श्लेष्मा रोग क्या है?

© PATTARAWIT - stock.adobe.com
Mucormycosis एक फुलमिनेंट कोर्स के साथ एक फंगल संक्रमण है। यह जाइगोमाइसेट परिवार से कवक के कारण होता है। आमतौर पर जाइगोमाइसेट्स सैप्रोफाइट्स के होते हैं।
सैप्रोफाइट केवल मृत कार्बनिक पदार्थों पर फ़ीड करते हैं। एक प्रतिरक्षाविहीनता के मामले में, वास्तव में हानिरहित सैप्रोफाइट परजीवी बन सकते हैं और शरीर को गंभीर नुकसान पहुंचा सकते हैं। रोग के राइनोसेरेब्रल रूप को विशेष रूप से आशंका है। कवक परानासल साइनस के माध्यम से मस्तिष्क तक पहुंचता है और वहां बेहद गंभीर क्षति पहुंचाता है।
का कारण बनता है
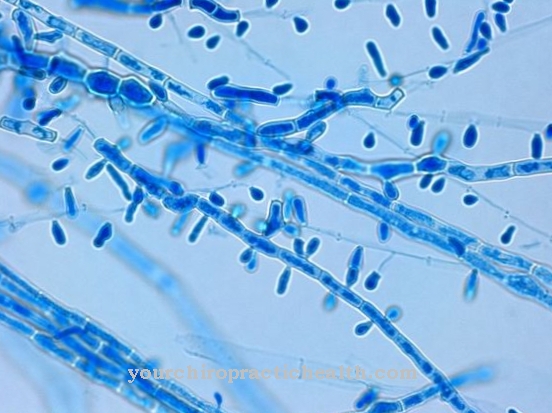
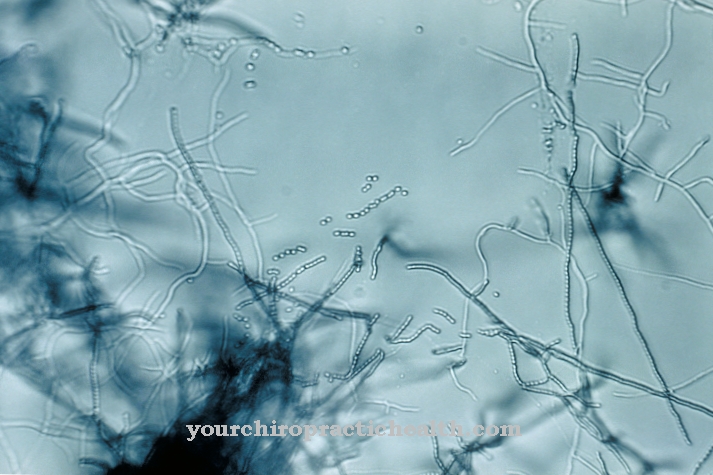
श्लैष्मिक विकृति के प्रेरक कारक तंतुमय कवक होते हैं जो फिलामेंटली विकसित होते हैं। चूंकि वे आमतौर पर हानिरहित होते हैं, लेकिन कुछ परिस्थितियों में गंभीर क्षति हो सकती है, वे संकाय के रोगजनक कवक से संबंधित हैं। श्लैष्मिक विकृति पैदा करने वाले सबसे आम रोगजनकों में शामिल हैं मेकाक, राइजोम्यूसर, राइजोपस, लिक्टीमिया और कनिंघमेला। मशरूम दुनिया भर में वितरित किए जाते हैं (सर्वव्यापी) और मुख्य रूप से जमीन में पाए जाते हैं।
आमतौर पर मनुष्य इन कवक के प्रति प्रतिरक्षा हैं। यदि प्रतिरक्षा प्रणाली कमजोर होती है, हालांकि, वे श्वसन पथ, जठरांत्र संबंधी मार्ग या त्वचा पर फैल सकते हैं। रोगजनकों ऊतक और रक्त वाहिकाओं को बहुत जल्दी से घुसना करते हैं। विशेष रूप से पूर्वनिर्धारित डायबिटिक कीटोएसिडोसिस वाले रोगी हैं, एक स्टेम सेल प्रत्यारोपण या अंग प्रत्यारोपण के बाद के रोगियों के साथ-साथ कॉर्टिकोस्टेरॉइड थेरेपी प्राप्त करने वाले लोग या गंभीर जलन वाले लोग। टी-सेल दोष या उन्नत एचआईवी संक्रमण वाले मरीजों में भी विशेष रूप से श्लेष्मा विकार होने की संभावना होती है।
लक्षण, बीमारी और संकेत
श्लेष्मकला के पांच अलग-अलग रूप हैं। सभी जान को खतरा है:
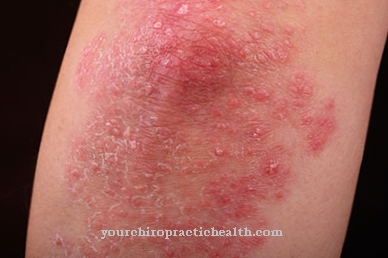
- सबसे आम रूप है rhinoorbitocerebral श्लेष्मा। यह मुख्य रूप से मधुमेह मेलेटस वाले बच्चों में या ल्यूकेमिया के रोगियों में पाया जाता है। इस रूप के लक्षण लक्षण हैं लालिमा, दर्द और चेहरे और आंख के सॉकेट में सूजन। परानासनल साइनस में संक्रमण शुरू होता है और वहां साइनसिसिस का कारण बनता है। नाक के स्राव खूनी होते हैं। इसके अलावा, नाक के श्लेष्म झिल्ली के काले ऊतक घाव दिखाई देते हैं।
कवक के धागे की तरह के विस्तार त्वचा के माध्यम से टूटते हैं और ऊतक और हड्डियों में बढ़ते हैं, ताकि नरम चेहरे के ऊतक, आंख सॉकेट, मेनिंग और ललाट लोब भी प्रभावित हो सकते हैं। धमनियों और नसों को नुकसान भी thromboses और रोधगलितांश बढ़ जाती है। चेतना में परिवर्तन, केंद्रीय पक्षाघात और दृश्य गड़बड़ी केंद्रीय तंत्रिका तंत्र की भागीदारी को दर्शाता है।
- में फुफ्फुसीय श्लेष्मा विशेष रूप से फेफड़ों पर कवक द्वारा हमला किया जाता है। यहाँ भी, थ्रोम्बोस और दिल के दौरे हैं। ये अक्सर बुखार, सांस की तकलीफ और सीने में दर्द के साथ होते हैं। तीव्र ल्यूकेमिया वाले कैंसर रोगी विशेष रूप से प्रभावित होते हैं। संक्रमण rhinoorbitocerebral mucormycosis से उत्पन्न हो सकता है। एक नियम के रूप में, हालांकि, यह फंगल बीजाणुओं के साँस लेने के बाद सीधे फेफड़ों में विकसित होता है।
- तीव्र ल्यूकेमिया वाले बच्चों में, यह सबसे आम है प्रसारित श्लेष्मा। यह फेफड़ों में शुरू होता है और फिर रक्तप्रवाह के माध्यम से अन्य अंगों और केंद्रीय तंत्रिका तंत्र में फैलता है। विच्छेदन किया गया श्लेष्म लगभग हमेशा घातक होता है।
- वह दुर्लभ हो जाता है प्राथमिक जठरांत्र संबंधी श्लेष्मा निदान। यह जठरांत्र संबंधी मार्ग में अल्सर की विशेषता है और मुख्य रूप से अपरिपक्व नवजात शिशुओं में होता है। छालों को छिद्र का खतरा होता है। यदि रोगज़नक़ रक्त वाहिकाओं में प्रवेश करता है, तो यहां इन्फर्क्ट्स भी हो सकते हैं।
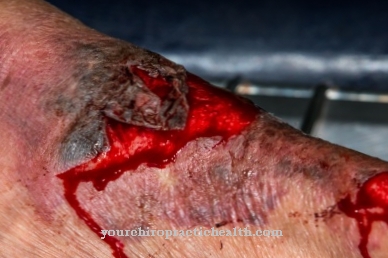
- त्वचा की श्लेष्मा गंभीर जलन वाले रोगियों या ल्यूकेमिया के रोगियों में दिखाई देता है। इस रूप के लिए त्वचा के काले परिगलन विशिष्ट हैं।
रोग का निदान और पाठ्यक्रम
नैदानिक और रेडियोग्राफिक निष्कर्ष अन्य फंगल संक्रमणों के समान हैं। इसलिए निदान केवल रोगज़नक़ के सांस्कृतिक, सूक्ष्म या हिस्टोपैथोलॉजिकल सबूत की मदद से किया जा सकता है। नैदानिक सामग्री को बायोप्सी या सर्जरी के माध्यम से प्राप्त किया जा सकता है।
सामग्री प्राप्त करने के संभावित तरीके त्वचा या कोमल ऊतक बायोप्सी, नाक की एंडोस्कोपी और पैरान्सल साइनस, ब्रोन्कोस्कोपी के साथ लव या सीटी-निर्देशित बायोप्सी हैं। राइनोसेरेब्रल म्यूकोमीकोसिस के मामले में, नैदानिक इमेजिंग से परानासल साइनस के क्षेत्र में श्लेष्म झिल्ली का मोटा होना भी पता चलता है। फुफ्फुसीय श्लैष्मिक शोथ एक्स-रे पर फेफड़े के असुरक्षित और व्यापक घावों को दर्शाता है। धब्बेदार घुसपैठ, गलन या फुफ्फुस कास्ट दिखाई दे सकते हैं।
यदि आंख सॉकेट प्रभावित होता है, तो एक रोग संबंधी द्रव्यमान वहां दिखाई देता है। रोगज़नक़ का पता लगाने के अलावा, कंप्यूटर और चुंबकीय अनुनाद टोमोग्राफी का उपयोग करके विस्तृत इमेजिंग की हमेशा आवश्यकता होती है। यह संक्रमण के पूर्ण सीमा पर कब्जा करने का एकमात्र तरीका है।
जटिलताओं
श्लेष्मा रोग रोगी में विभिन्न लक्षण पैदा कर सकता है। एक नियम के रूप में, इस बीमारी का इलाज किसी भी मामले में डॉक्टर द्वारा किया जाना चाहिए, क्योंकि यह जीवन के लिए खतरा हो सकता है और सबसे खराब स्थिति में रोगी की मृत्यु हो सकती है। प्रभावित लोग मुख्य रूप से चेहरे में गंभीर सूजन से पीड़ित होते हैं और आई सॉकेट में भी।
नाक में जलन और चेतना में परिवर्तन होते हैं। साधारण सोच और अभिनय अब उन प्रभावितों के लिए अधिक कठिन है और अधिकांश रोगी गंभीर दृश्य गड़बड़ी से पीड़ित हैं। उपचार के बिना, रोगी को बुखार और सांस लेने में कठिनाई होती है, जिससे चेतना का नुकसान हो सकता है। सीने में दर्द भी हो सकता है।
आंतों या पेट में अल्सर का निर्माण होता है, जिससे मृत्यु भी हो सकती है। श्लेष्मकला के कारण जीवन की गुणवत्ता में काफी कमी आती है और रोगी के लिए रोजमर्रा की जिंदगी काफी मुश्किल हो जाती है। Mucormycosis का इलाज दवा या कीमोथेरेपी की मदद से किया जाता है। यह भविष्यवाणी नहीं की जा सकती है कि क्या इससे बीमारी का कोई सकारात्मक प्रभाव पड़ेगा। कई मामलों में, श्लैष्मिक विकार से जीवन प्रत्याशा काफी कम हो जाती है।
आपको डॉक्टर के पास कब जाना चाहिए?
Mucormycosis को एक प्रारंभिक चरण में डॉक्टर द्वारा स्पष्ट किया जाना चाहिए। नवीनतम पर जब तालू पर त्वचा में परिवर्तन और नाक और गले में संक्रमण जैसे विशिष्ट लक्षण दिखाई देते हैं, तो डॉक्टर से परामर्श किया जाना चाहिए। अन्यथा, परिगलन आगे विस्तार कर सकता है। बरामदगी, वाचाघात या रक्तक्षीणता जैसे लक्षण एक उन्नत बीमारी का संकेत देते हैं, जिसे तुरंत स्पष्ट करने की आवश्यकता होती है। पुरानी संक्रामक बीमारियों, आवर्ती संक्रमण या आमतौर पर कमजोर प्रतिरक्षा प्रणाली वाले लोग विशेष रूप से श्लेष्मकला के विकास के लिए अतिसंवेदनशील होते हैं और उन्हें जल्द से जल्द एक डॉक्टर देखना चाहिए अगर उनकी स्वास्थ्य की स्थिति में काफी गिरावट आती है।
बुजुर्ग और बीमार लोगों, गर्भवती महिलाओं और बच्चों पर भी यही बात लागू होती है। परिवार के डॉक्टर के अलावा, ईएनटी डॉक्टर और संक्रामक रोगों के विशेषज्ञ उपलब्ध हैं। बच्चों को हमेशा पहले बाल रोग विशेषज्ञ को प्रस्तुत किया जाना चाहिए। यदि उपचार के बाद स्वास्थ्य समस्याओं की पुनरावृत्ति होती है, तो रिलेप्स के जोखिम के कारण जिम्मेदार चिकित्सक को सूचित किया जाना चाहिए। श्लेष्मकला के उपचार के दौरान भी निरंतर चिकित्सा पर्यवेक्षण का संकेत दिया जाता है।
थेरेपी और उपचार
Mucormycosis थेरेपी मल्टीमॉडल है। आधारशिला हमेशा एंटिफंगल कीमोथेरेपी है। इसके अलावा, अंतर्निहित प्रतिरक्षाविज्ञानी या चयापचय दोष को खत्म करने का प्रयास किया जाता है। यह मशरूम के लिए प्रजनन मैदान बनाता है। यदि अंतर्निहित बीमारी को समाप्त नहीं किया जाता है, तो कीमोथेरेपी के बाद कवक फिर से फैल जाएगा। उपचार ऐंटिफंगल दवाओं जैसे कि एम्फ़ोटेरिसिन बी के साथ पूरक है।
चिकित्सा की अवधि श्लेष्म की सीमा पर निर्भर करती है। उम्र, रोगज़नक़ और अंतर्निहित बीमारी के आधार पर, मृत्यु दर 50 से 70 प्रतिशत के बीच है। लगातार चिकित्सा होने पर ही मरीजों के बचने का मौका रहता है। प्रसार संक्रमण, कैंसर अंतर्निहित बीमारी और ग्रैन्यूलोसाइट्स की कमी से जुड़ी बीमारियों के कारण बिगड़ जाता है। यदि केंद्रीय तंत्रिका तंत्र तक पहुंचा जाता है, तो बीमारी लगभग हमेशा घातक होती है।
आउटलुक और पूर्वानुमान
मूल रूप से, एक श्लेष्म में प्रतिकूल परिणाम ग्रहण किया जा सकता है। सांख्यिकीय सर्वेक्षणों के अनुसार, 50 से 70 प्रतिशत बीमार मर जाते हैं। अकाल मृत्यु का जोखिम अलग से वितरित किया जाता है। यह अन्य अंतर्निहित बीमारियों और बुढ़ापे के साथ बढ़ता है। यदि लक्षण केंद्रीय तंत्रिका तंत्र में फैल गए हैं, तो आमतौर पर मृत्यु अपरिहार्य है। सामान्य तौर पर, कमजोर प्रतिरक्षा प्रणाली और एक चयापचय रोग वाले लोगों को श्लेष्मा विकार के लिए अपेक्षाकृत अतिसंवेदनशील माना जाता है। उनके साथ, रोग तुलनात्मक रूप से गंभीर है और आमतौर पर जीवन-धमकाने वाली जटिलताओं की ओर जाता है।
अब तक उपलब्ध चिकित्सीय दृष्टिकोण अधिकतर अपर्याप्त हैं। यह वास्तव में यह तथ्य है कि उच्च मृत्यु दर का कारण बनता है। किसी भी मामले में, केवल सुसंगत चिकित्सा वसूली में योगदान कर सकती है। प्रारंभिक स्तर पर उपचार शुरू करना बेहतर संभावनाओं का वादा करता है। व्यवहार में, यह अक्सर समस्याग्रस्त हो जाता है कि एक सटीक निदान संभव नहीं है। कई मामलों में, इसलिए उपचार केवल संदेह पर शुरू किया जाता है। केवल मृत्यु तब बीमारी को निर्धारित करने की अनुमति देती है। हाल के दिनों में, विज्ञान ने निदान के लिए आणविक जैविक तरीके विकसित किए हैं। इससे सुधार की उम्मीद की जा सकती है।
निवारण
अभी तक श्लेष्मकला के लिए कोई प्रभावी और विशिष्ट प्रोफिलैक्सिस नहीं है। बच्चों या किशोरों में मधुमेह मेलेटस वाले श्लेष्म को रक्त शर्करा को बेहतर तरीके से नियंत्रित करने से बचा जा सकता है। स्थायी रूप से उच्च रक्त शर्करा का स्तर प्रतिरक्षा प्रणाली को प्रभावित करता है और इस प्रकार फंगल संक्रमण को बढ़ावा देता है।
चिंता
श्लेष्मा रोग के अधिकांश मामलों में प्रभावित व्यक्ति के पास अनुवर्ती देखभाल के लिए बहुत कम उपाय और विकल्प होते हैं। इस कारण से, प्रभावित व्यक्ति को लक्षणों और जटिलताओं की पुनरावृत्ति को रोकने के लिए जल्द से जल्द डॉक्टर से परामर्श करना चाहिए। श्लेष्मा रोग के मामले में, आमतौर पर कोई स्वतंत्र उपचार नहीं होता है।
प्रभावित लोगों में से अधिकांश अपने स्वयं के परिवारों की मदद और देखभाल पर निर्भर हैं। कई मामलों में, यह अवसाद और अन्य मनोवैज्ञानिक शिकायतों या मनोदशाओं को भी रोक सकता है। इसके अलावा, इस बीमारी के लक्षणों को पूरी तरह से सीमित करने के लिए विभिन्न दवाओं को लेना आवश्यक नहीं है।
प्रभावित लोगों को हमेशा यह सुनिश्चित करना चाहिए कि उन्हें नियमित रूप से लिया जाता है और लक्षणों को स्थायी रूप से राहत देने के लिए और सभी के ठीक ऊपर खुराक सही है। एक नियम के रूप में, प्रभावित लोगों को संक्रमण के खिलाफ विशेष रूप से अच्छी तरह से अपनी रक्षा करनी चाहिए। टीकाकरण भी किया जाना चाहिए ताकि विभिन्न रोग उत्पन्न न हों।
कुछ मामलों में, श्लेष्मा रोग रोगी की जीवन प्रत्याशा को भी कम करता है। हालांकि, आगे का कोर्स निदान के समय पर बहुत अधिक निर्भर करता है, ताकि एक सामान्य भविष्यवाणी आमतौर पर नहीं की जा सके।
आप खुद ऐसा कर सकते हैं
Mucormycosis की हमेशा जांच और उपचार एक डॉक्टर द्वारा किया जाना चाहिए। जीवन शैली में बदलाव और विभिन्न स्व-सहायता उपायों द्वारा चिकित्सा चिकित्सा का समर्थन किया जा सकता है।
प्रभावित व्यक्ति को विकिरण या कीमोथेरेपी के दौरान इसे आसानी से लेना चाहिए। एक विशेष आहार विशिष्ट जठरांत्र संबंधी शिकायतों को कम करता है और मेटास्टेस को कम करने में मदद करता है। उसी समय, किसी भी एलर्जी को स्पष्ट किया जाना चाहिए और यदि आवश्यक हो तो जाँच की और समायोजित की गई दवा। जो रोगी नियमित रूप से सिरदर्द की गोलियां या अन्य दवाएं लेते हैं, उन्हें अपने डॉक्टर को सूचित करना चाहिए। एक आशावादी रूप से समायोजित दवा जटिलताओं के जोखिम को कम करती है और वसूली को भी बढ़ावा दे सकती है। यदि श्लेष्मकला पहले से ही थ्रोम्बोस, दृश्य गड़बड़ी, पक्षाघात या अन्य समस्याओं का कारण बनती है, तो उन्हें अलग से इलाज किया जाना चाहिए। डॉक्टर इस उद्देश्य के लिए रोगी को एक विशेषज्ञ को संदर्भित करेगा।
सबसे महत्वपूर्ण स्व-सहायता उपाय शिकायतों और लक्षणों का एक रिकॉर्ड रखना है, क्योंकि इससे म्यूकोर्मोसिस के चरण को सटीक रूप से निर्धारित किया जा सकता है और इष्टतम उपचार का चयन किया जा सकता है। इसके अलावा, गंभीर जटिलताओं की पहचान की जा सकती है और एक प्रारंभिक चरण में इलाज किया जा सकता है, जिससे जीवन-धमकी की स्थिति निर्धारित हो। चूंकि फंगल संक्रमण एक फैला हुआ रोग है, इसलिए प्रारंभिक उपचार के बाद भी करीबी चिकित्सा निगरानी का संकेत दिया जाता है।


-bei-bluthochdruck.jpg)

.jpg)

.jpg)


.jpg)