यदि जीव का चयापचय संतुलन से बाहर है, तो इससे अनुपचारित मामलों में कोमा और सामान्य विषाक्तता हो सकती है, जो घातक भी हो सकती है। ए चयाचपयी अम्लरक्तता इसलिए एक जटिलता है जिसे तुरंत इलाज किया जाना चाहिए।
मेटाबोलिक एसिडोसिस क्या है?

© सबलिन - stock.adobe.com
एसिडोसिस एक अच्छी तरह से ज्ञात स्थिति है जिसमें पीएच मान इस तरह से बदल जाता है कि अम्लीय घटकों में वृद्धि होती है।
इस कारण से, चयापचय के भीतर अति-अम्लीकरण प्राप्त होता है, जो व्यक्तिगत अंगों को नुकसान पहुंचाता है। एक के दौरान रक्त में पीएच स्तर होगा चयाचपयी अम्लरक्तता मापा जाता है, हाइड्रोजन आयनों की एकाग्रता में वृद्धि के कारण 7.36 से नीचे परिणाम असामान्य नहीं हैं।
यह पैरामीटर बेहद चिंताजनक है और चयापचय में एसिड सामग्री में वृद्धि को इंगित करता है। यह तथाकथित एसिड-बेस बैलेंस की पटरी से उतरना है।
का कारण बनता है
एक कारण के रूप में एक ट्रिगर के लिए चयाचपयी अम्लरक्तता कई मानदंड प्रश्न में आते हैं। शरीर के स्वयं के चयापचय में एसिड और कुर्सियां के बीच संतुलन को स्थानांतरित कर सकते हैं यदि मधुमेह मेलेटस वाले लोग हाइपरग्लाइकेमिया के हिस्से के रूप में बहुत अधिक चीनी सांद्रता रखते हैं या यदि गुर्दा समारोह की हानि के कारण कम हाइड्रोजन आयन उत्सर्जित हो सकते हैं।
मेटाबॉलिक एसिडोसिस के अन्य कारण यूरिया पॉइजनिंग, लगातार भूख और लगातार उच्च श्रेणी के दस्त हैं। एडिसन की बीमारी, व्यापक जलन, मेथनॉल (शराब) के साथ विषाक्तता या पेट में मौजूद फिस्टुलस जैसे रोग भी मेटाबॉलिक एसिडोसिस को ट्रिगर कर सकते हैं।
चयापचय एसिडोसिस के सभी कारणों में, हाइड्रोजन आयनों का एक बढ़ा हुआ संचय होता है, बाइकार्बोनेट का एक अतिरिक्त उत्सर्जन या हाइड्रोजन आयनों का "बिल्ड-अप" होता है।
विशिष्ट लक्षण और संकेत
- सांस लेने में कठिनाई
- अतिवातायनता
- लगातार पेशाब आना
- सांसों की बदबू
- सरदर्द
- कम लचीलापन
- हृदय संबंधी अतालता
- निम्न रक्तचाप (हाइपोटेंशन)
निदान और पाठ्यक्रम
ए चयाचपयी अम्लरक्तता हाइड्रोकार्बन आयनों के बढ़े हुए साँस छोड़ने के माध्यम से चयापचय को असंतुलित करने के लिए एक बढ़ी हुई श्वास दर (हाइपरवेंटिलेशन) को ट्रिगर करता है। इस विशेष प्रकार की श्वास को चिकित्सा में कुसुमुल की श्वास कहा जाता है।
यह आमतौर पर तब होता है जब मधुमेह मेलेटस के कारण होने वाला चयापचय असंतुलन होता है। मेटाबॉलिक एसिडोसिस का एक अन्य दुष्प्रभाव मुंह से दुर्गंधयुक्त गंध और प्रभावित लोगों का मूत्र है। चिकित्सकीय रूप से, मेटाबोलिक एसिडोसिस भी रक्तचाप में कमी के कारण सामने आता है। मेटाबॉलिक एसिडोसिस में हृदय की लय की गड़बड़ी भी उल्लेखनीय है। गहरी बेहोशी भी हो सकती है।
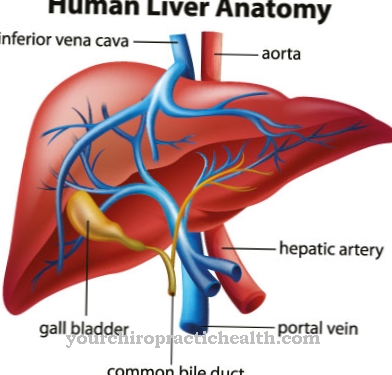
चयापचय एसिडोसिस का निदान नैदानिक असामान्यताओं से संबंधित है और प्रयोगशाला माप के मूल्यों पर सामान्य भलाई में कमी है। मेटाबॉलिक एसिडोसिस में, इनमें सीरम में क्रिएटिनिन और यूरिया नाइट्रोजन, सीरम और मूत्र में बाइकार्बोनेट और मुख्य रूप से मूत्र के पीएच जैसे पैरामीटर शामिल हैं। कार्बन डाइऑक्साइड आंशिक दबाव के माध्यम से चयापचय एसिडोसिस के मामले में एक और निदान किया जा सकता है।
जटिलताओं
सबसे खराब स्थिति में, यह बीमारी रोगी की मृत्यु की ओर ले जाती है। इसलिए इसका इलाज डॉक्टर द्वारा किया जाना चाहिए, ताकि कोई परिणामी क्षति या अन्य जटिलताएं न हों। एक नियम के रूप में, जो प्रभावित होते हैं वे सांस की गंभीर कमी से पीड़ित होते हैं और हाइपरवेंटिलेशन से भी। सांस की तकलीफ भी चेतना के नुकसान का कारण बन सकती है, जिससे गिरावट और संभवतः चोट लग सकती है।
सांस की तकलीफ के कारण आंतरिक अंग अंडरस्क्राइब और क्षतिग्रस्त हो सकते हैं। इसके अलावा, सांस की बहुत खराब सांस है, जो प्रभावित लोगों के लिए और बाहरी लोगों के लिए बहुत अप्रिय हो सकती है। इससे सामाजिक तनाव पैदा हो सकता है। इसके अलावा, बीमारी और गंभीर सिरदर्द होने के कारण रोगी का लचीलापन काफी गिर जाता है।
हृदय रोग से भी प्रभावित होता है, जिससे हृदय की लय और रोगी में निम्न रक्तचाप के विकार होते हैं। रोगी के जीवन की गुणवत्ता में काफी कमी आई है। उपचार आमतौर पर दवा की मदद से होता है। मृत्यु को रोकने के लिए रोगी को डायलिसिस की भी आवश्यकता हो सकती है। यह बीमारी व्यक्ति की जीवन प्रत्याशा को कम कर सकती है।
आपको डॉक्टर के पास कब जाना चाहिए?
जैसे ही बीमारी का एहसास होता है या प्रदर्शन में कमी होती है, डॉक्टर की यात्रा उचित होती है। सांसों की बदबू, सिरदर्द या शारीरिक और मानसिक लचीलापन कम होने की स्थिति में डॉक्टर की आवश्यकता होती है। थकान, थकान और तेजी से थकान एक मौजूदा विसंगति के संकेत हैं।
यदि दैनिक दायित्वों को पूरा नहीं किया जा सकता है, तो संबंधित व्यक्ति को चिकित्सा सहायता की आवश्यकता है। हृदय की लय की विकार, मजबूत तालु या बढ़ी हुई पल्स दर की जांच और इलाज किया जाना चाहिए। अचानक कम रक्तचाप, जीव से एक चेतावनी संकेत है। एक डॉक्टर का दौरा आवश्यक है ताकि एक निदान किया जा सके और उपचार शुरू किया जा सके। यदि श्वास संबंधी विकार होते हैं, तो एक डॉक्टर से भी परामर्श किया जाना चाहिए।
हाइपरवेंटिलेशन, ऑक्सीजन की कमी या सांस लेने में कठिनाई का डर एक डॉक्टर को सूचित किया जाना चाहिए। यदि त्वचा नीली है या उंगलियां और पैर ठंडे हैं, तो जीव अपर्याप्त रूप से ऑक्सीजन के साथ आपूर्ति करता है। एक चिकित्सा जांच इसलिए आवश्यक है जैसे ही ठंड या नीले होंठों की एक मजबूत सनसनी होती है। तीव्र श्वसन संकट की स्थिति में, एक एम्बुलेंस को सतर्क किया जाना चाहिए। आने तक, ऑक्सीजन की पर्याप्त आपूर्ति सुनिश्चित करने के लिए प्राथमिक उपचार के उपाय किए जाने चाहिए। चूंकि मेटाबॉलिक एसिडोसिस गंभीर मामलों में समय से पहले मौत का कारण बन सकता है, जैसे ही पहली अनियमितता होती है, एक डॉक्टर से परामर्श किया जाना चाहिए।
उपचार और चिकित्सा
चयाचपयी अम्लरक्तता आपातकालीन उपायों और आगे के उपचारों द्वारा ऑफसेट किया जाता है। मेटाबॉलिक एसिडोसिस के साथ होने वाली बीमारी के तीव्र संकेत अतिरिक्त वेंटिलेशन और बाइकार्बोनेट के प्रशासन द्वारा बढ़ाए जाते हैं।
इससे फेफड़ों के माध्यम से कार्बन डाइऑक्साइड का एक बढ़ा हुआ उत्सर्जन होता है। यदि मधुमेह के साथ एक रोगी में चयापचय एसिडोसिस विकसित होता है, तो डायबिटिक एसिडोसिस का मुकाबला करने के लिए इंसुलिन का स्तर तेजी से बढ़ना चाहिए। गोलियों के रूप में मौखिक प्रशासन के लिए बाइकार्बोनेट एसिड-बेस बैलेंस के संतुलन को मजबूर करते हैं।
यदि यह संदेह है कि गुर्दा समारोह की विफलता चयापचय एसिडोसिस का मूल कारण है, तो प्रभावित लोग डायलिसिस (रक्त धोने) के माध्यम से रक्त शोधन और विषहरण से गुजर सकते हैं। बेहोशी न होने पर उचित तरल पदार्थों की प्रचुर आपूर्ति भी मेटाबोलिक एसिडोसिस को कम करती है।
आउटलुक और पूर्वानुमान
चिकित्सा देखभाल के बिना, चयापचय एसिडोसिस के लिए रोग का निदान बेहद खराब है। कई जटिलताएं, एक कामोत्तेजक अवस्था और प्रभावित व्यक्ति की अकाल मृत्यु हो सकती है। इसलिए पहले स्वास्थ्य हानि पर डॉक्टर से परामर्श करना तत्काल उचित है। यह प्रभावित लोगों के अस्तित्व को सुनिश्चित करने का एकमात्र तरीका है।
स्वास्थ्य में सुधार के लिए गहन चिकित्सा की आवश्यकता है। लक्षणों को कम करने की संभावना इसलिए बढ़ जाती है यदि प्रारंभिक अवस्था में पर्याप्त चिकित्सा शुरू की जाती है। अन्यथा, बहुत अप्रिय स्वास्थ्य समस्याओं में निरंतर वृद्धि की उम्मीद की जा सकती है। लंबे समय तक जीवन की गुणवत्ता में गिरावट, लचीलापन और हृदय की लय में गड़बड़ी में कमी होती है। यदि हृदय ताल प्रणाली या कार्बनिक विकारों के अन्य रोग हैं, तो रोग का निदान भी बिगड़ जाता है। सभी प्रयासों और प्रारंभिक चिकित्सा देखभाल के बावजूद, ये रोगी विशेष रूप से अक्सर दीर्घकालिक स्वास्थ्य हानि का अनुभव करते हैं। इन मामलों में, परिणामी व्यवधान उत्पन्न हो सकते हैं, जिन्हें समग्र रोग का निदान करते समय ध्यान में रखा जाना चाहिए।
मरीज लंबे समय तक दवा चिकित्सा पर निर्भर है। उन्हें नियमित जांच भी करवानी होगी। अन्यथा, लक्षण किसी भी समय टूट सकते हैं और बीमारी वापस आ सकती है।
निवारण
एक को चयाचपयी अम्लरक्तता उपयुक्त प्रोफिलैक्सिस का उपयोग करने से बचने के लिए, संबंधित पूर्व-मौजूदा बीमारी वाले जोखिम समूहों को हर दिन पर्याप्त मात्रा में तरल पदार्थ पीना चाहिए और शारीरिक रूप से सक्रिय होना चाहिए।
द्रव की मात्रा प्रति दिन कम से कम 2500 मिलीलीटर होनी चाहिए। डायबिटीज मेलिटस में सही इंसुलिन सेटिंग से मेटाबोलिक एसिडोसिस को भी रोका जा सकता है। ब्रोन्कियल अस्थमा और क्रोनिक किडनी रोग वाले लोगों को अपने डॉक्टर की सलाह के आधार पर अपने आहार और जीवनशैली को लागू करना चाहिए। चयापचय संबंधी एसिडोसिस के खिलाफ रोकथाम के रूप में मादक पेय और धूम्रपान की अत्यधिक खपत इस संदर्भ में अनुशंसित नहीं है।
चिंता
चूंकि एक चयापचय विकार के कई प्रकार के कारण हो सकते हैं, इसलिए अनुवर्ती देखभाल को व्यक्तिगत रोगी के अनुरूप भी होना चाहिए। इसलिए चयापचय एसिडोसिस के लिए अनुवर्ती देखभाल में कोई सरल दिशा नहीं है। यह अक्सर एक स्वतंत्र नैदानिक तस्वीर का प्रतिनिधित्व नहीं करता है, लेकिन लक्षण या किसी अन्य प्रणालीगत बीमारी का परिणाम है।
चयापचय संबंधी विकार की गंभीरता के आधार पर, विशेषज्ञ को रोगी की अनुवर्ती देखभाल को अनुकूलित करना चाहिए। कुछ मामलों में, कारण बीमारी को ठीक नहीं किया जा सकता है, जिसका अर्थ है कि अनुवर्ती देखभाल को नियमित जांच और डॉक्टर की नियुक्तियों के साथ स्थायी होना चाहिए। एक नियम के रूप में, लक्षणों को काफी हद तक दबाया जा सकता है, यह उचित दवा के दीर्घकालिक प्रशासन द्वारा किया जा सकता है।
सामान्य तौर पर, आफ्टरकेयर साथ के लक्षणों को कम करने का लक्ष्य रख सकता है। इसलिए प्रभावित लोगों को यह सुनिश्चित करना चाहिए कि वे नए सिरे से अम्लीकरण से बचने के लिए पर्याप्त तरल पदार्थ पीएं।
आप खुद ऐसा कर सकते हैं
तथाकथित एसिड-बेस बैलेंस की एक गंभीर पटरी से उतरना एक बहुत गंभीर विकार और संभावित जीवन-धमकी है। इसलिए जोखिम समूहों को विशिष्ट लक्षणों को जानना चाहिए और जल्द से जल्द डॉक्टर से परामर्श करना चाहिए। जोखिम समूहों में विशेष रूप से ऐसे लोग शामिल होते हैं जो मधुमेह से पीड़ित होते हैं, गंभीर दस्त वाले रोगियों के साथ-साथ ऐसे लोग जो कुपोषित और शराबी हैं।
कई असुरक्षित लक्षणों के अलावा, मेटाबॉलिक एसिडोसिस एक इडियोसिनक्रिटिक खराब सांस की ओर जाता है, जिसे अक्सर तीखा और फल के रूप में वर्णित किया जाता है। मूत्र भी अक्सर एक गंध गंध पर ले जाता है। इन लक्षणों के होते ही तुरंत डॉक्टर की तलाश की जानी चाहिए। रोगी इस स्थिति में भी अपने तरल पदार्थ का सेवन बढ़ाकर अपनी मदद कर सकते हैं।तीव्र एसिडोसिस के मामले में, प्रभावित व्यक्ति को कम से कम एक लीटर तरल पदार्थ तुरंत पीना चाहिए। क्षारीय औषधीय जल की विशेष रूप से सिफारिश की जाती है, अन्यथा सामान्य खनिज पानी या बिना पकी हुई चाय भी पी जा सकती है। गलत तरीके से समायोजित मधुमेह रोगियों के मामले में, इंसुलिन का स्तर अक्सर जल्दी से बढ़ाना पड़ता है। इसके अलावा, बाइकार्बोनेट का प्रशासन एसिड-बेस बैलेंस को बहाल करने में मदद करता है। सोडा, बेकिंग सोडा, बुलरिच के नमक या बेकिंग पाउडर के रूप में लगभग सभी घरों में बाइकार्बोनेट पाए जा सकते हैं।
तरल पदार्थ का पर्याप्त सेवन, अधिमानतः कम से कम 2.5 लीटर प्रति दिन, पर्याप्त व्यायाम के साथ संयोजन में, उच्च जोखिम वाले रोगियों में एसिडोसिस को भी रोक सकता है।

.jpg)
.jpg)







.jpg)