उपापचयी लक्षण चार अलग-अलग कारक होते हैं: उच्च रक्तचाप, मोटापा, इंसुलिन प्रतिरोध और रक्त लिपिड के स्तर में बदलाव। यदि सभी चार कारक एक साथ होते हैं, तो वे कोरोनरी हृदय रोग के लिए एक बड़ा खतरा पैदा करते हैं।
मेटाबोलिक सिंड्रोम क्या है?

© bilderzwerg - stock.adobe.com
उपापचयी लक्षण जर्मनी में समान रूप से परिभाषित नहीं किया गया है। इस बीमारी को ज्यादातर इंसुलिन प्रतिरोध या जीवनशैली से जुड़ी शिकायतों के लिए सौंपा जाता है। अंत में, चयापचय सिंड्रोम कई बीमारियों का एक संयोजन है, जिनमें से कुछ व्यक्तिगत रूप से होते हैं:
उच्च रक्तचाप, अधिक वजन होना, इंसुलिन प्रतिरोध और रक्त लिपिड के स्तर में बदलाव। यह "घातक चौकड़ी", जैसा कि चयापचय सिंड्रोम भी जाना जाता है, अक्सर कोरोनरी हृदय रोग के लिए जिम्मेदार है। चयापचय सिंड्रोम की आधिकारिक परिभाषा हाल के वर्षों में कई बार बदल गई है।
का कारण बनता है
ए के कारण उपापचयी लक्षण मुख्य रूप से एक खराब और अस्वास्थ्यकर जीवन शैली में झूठ बोलते हैं। बहुत अधिक या खराब पोषण के साथ बहुत कम व्यायाम मुख्य कारक हैं। सभी चार बीमारियाँ तथाकथित संपन्नताएँ हैं जो पश्चिमी संस्कृतियों के कई लोगों को प्रभावित करती हैं।
लेकिन इसके अन्य कारक भी हैं। उदाहरण के लिए, एक आनुवंशिक गड़बड़ी मोटापे के लिए प्रासंगिक है। दवाएं भी भूमिका निभा सकती हैं। अन्य बीमारियां, जैसे कि एक अंडरएक्टिव थायराइड, भी मोटापे का कारण बन सकती है। उच्च रक्तचाप के कारण हार्मोनल विकार, गुर्दे की क्षति या हृदय प्रणाली के विकार हो सकते हैं।
अधिकांश समय, वास्तविक कारण अंधेरे में हैं। इंसुलिन प्रतिरोध का एक आनुवंशिक चयापचय विकार के साथ क्या करना है। चयापचय सिंड्रोम का मुख्य कारण, हालांकि, एक अस्वास्थ्यकर जीवन शैली है।
लक्षण, बीमारी और संकेत
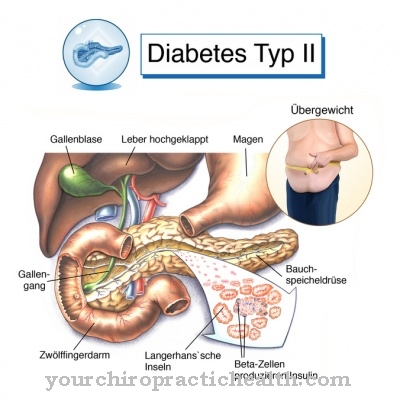
चयापचय सिंड्रोम मोटापे, उच्च रक्तचाप, लिपिड चयापचय विकारों और बढ़ी हुई रक्त शर्करा जैसे नैदानिक चित्रों में प्रकट होता है। जो प्रभावित होते हैं वे अक्सर मोटापे के लक्षणों को नोटिस करते हैं, जिससे अतिरिक्त वजन पेट में केंद्रित होता है।
यह पेट दर्द, सांस की तकलीफ या छाती की जकड़न जैसे लक्षणों के साथ है। हाई ब्लड प्रेशर अन्य बातों के अलावा, सिरदर्द, स्तन में अकड़न, अंगों में दर्द और लगातार बेचैनी के बीच भी प्रकट होता है। एक लिपिड चयापचय विकार मधुमेह की ओर जाता है, जो खुद को प्रकट करता है, अन्य बातों के अलावा, प्यास की एक मजबूत भावना में, पेशाब करने और दृष्टि बाधित करने के लिए एक स्पष्ट आग्रह।
मधुमेह के रोगियों को भी अक्सर थकावट होती है और बार-बार मतली और उल्टी के साथ-साथ त्वचा पर असुरक्षित खुजली होती है। लिपिड चयापचय संबंधी विकार अक्सर संवहनी कैल्सीफिकेशन के परिणामस्वरूप केवल ध्यान देने योग्य हो जाते हैं। बाह्य रूप से, उन्हें हाथों, पैरों, पलकों और नितंबों पर विशिष्ट वसा पिंडों द्वारा पहचाना जा सकता है।
मेटाबॉलिक सिंड्रोम से पीड़ित हर तीसरे व्यक्ति को स्लीप एपनिया है, जो रात में सांस लेने की गति और उसके परिणामस्वरूप होने वाली थकावट और थकान को प्रकट करता है। चयापचय सिंड्रोम महीनों या वर्षों में विकसित होता है और अक्सर इसे केवल तभी पहचाना जाता है जब गंभीर स्वास्थ्य समस्याएं पहले से ही उत्पन्न हुई हों। इसलिए मोटापा या उच्च रक्तचाप जैसे जोखिम कारक हमेशा एक चिकित्सा परीक्षा की आवश्यकता होती है।
निदान और पाठ्यक्रम

की चार व्यक्तिगत बीमारियाँ उपापचयी लक्षण ज्यादातर व्यक्तिगत रूप से निदान किया जाता है। जब बॉडी मास इंडेक्स 25 से अधिक हो, तो अधिक वजन होने की बात करता है। मोटापा, यानी पैथोलॉजिकल ओवरवेट, 30 के बॉडी मास इंडेक्स के साथ शुरू होता है। अधिक वजन, माध्यमिक रोगों के लिए अधिक से अधिक जोखिम।
डॉक्टर धमनी उच्च रक्तचाप, अर्थात् उच्च रक्तचाप का निदान करता है, मुख्य रूप से रक्तचाप को मापता है। यदि उच्च रक्तचाप को अनुपचारित छोड़ दिया जाता है, तो हृदय रोग, धमनीकाठिन्य और अन्य अंग क्षति हो सकती है। इंसुलिन प्रतिरोध का पहला संदेह अक्सर एक उच्च शरीर का वजन होता है। इंसुलिन प्रतिरोध सभी रोगियों में मौजूद है जिसमें टाइप II मधुमेह है। यदि अनुपचारित छोड़ दिया जाता है, तो मधुमेह गंभीर अंग क्षति की ओर जाता है।
रक्त लिपिड स्तर में परिवर्तन एक रक्त परीक्षण द्वारा निर्धारित किया जाता है। यदि सभी चार रोग एक साथ होते हैं, तो एक चयापचय सिंड्रोम का निदान किया जाता है। यदि सभी चार नैदानिक चित्र बने हुए हैं, तो कोरोनरी हृदय रोग का खतरा बहुत अधिक है। अतालता, मायोकार्डियल रोधगलन और अचानक हृदय की मृत्यु चयापचय सिंड्रोम के परिणाम हो सकते हैं।
जटिलताओं
इस सिंड्रोम के साथ, लोग आमतौर पर विभिन्न बीमारियों से पीड़ित होते हैं। ज्यादातर मामलों में यह मोटापे की ओर जाता है और इस प्रकार उच्च रक्तचाप भी होता है। प्रभावित व्यक्ति की दिल का दौरा पड़ने से मृत्यु हो सकती है अगर बीमारी का इलाज शुरू नहीं किया जाता है। इसके अलावा, सांस की कमी है, जिससे प्रभावित व्यक्ति की लचीलापन काफी कम हो जाती है। थकान और थकान होती है।
रोगी के चयापचय के लिए परेशान होना असामान्य नहीं है, ताकि भोजन की खपत में दर्द हो। अचानक हुई हृदय गति से भी मरीजों की मौत हो सकती है। यह सिंड्रोम जीवन प्रत्याशा को काफी कम कर देता है। इसके अलावा, अधिक वजन होने के कारण पेटेंट के जीवन में कई प्रतिबंध हैं। मधुमेह से आंतरिक अंगों को कई तरह के नुकसान हो सकते हैं और आगे भी जीवन प्रत्याशा कम हो सकती है।
इस सिंड्रोम का उपचार दवा की मदद से किया जा सकता है। आमतौर पर कोई जटिलता नहीं होती है। हालांकि, प्रभावित लोगों को भी शराब या सिगरेट छोड़ना पड़ता है और वे सख्त आहार पर निर्भर होते हैं। कई मामलों में, ज्यादातर शिकायतें इस तरह से सीमित हो सकती हैं।
आपको डॉक्टर के पास कब जाना चाहिए?
जो लोग अधिक वजन वाले होते हैं, उन्हें उच्च रक्तचाप होता है, लिपिड चयापचय संबंधी विकार या मधुमेह को एक उपापचयी सिंड्रोम के लिए नियमित रूप से डॉक्टर से परामर्श करना चाहिए। इस उपाय का पूरा उद्देश्य चयापचय सिंड्रोम को यथासंभव रोकना है। चयापचय सिंड्रोम किसी भी दर्द या महत्वपूर्ण असुविधा का कारण नहीं बनता है। नतीजतन, इसका विकास अक्सर किसी का ध्यान नहीं जाता है।
यदि पहले से ही एक चयापचय सिंड्रोम का निदान किया गया है, तो डॉक्टर की नियमित यात्रा और भी महत्वपूर्ण है। चयापचय सिंड्रोम गंभीर जटिलताओं को जन्म दे सकता है, उदाहरण के लिए हृदय रोगों। इस विकास को रोकना महत्वपूर्ण है। यह उपयुक्त उपायों के साथ मुकाबला किया गया है। उदाहरण के लिए, आपका डॉक्टर रक्त लिपिड और कोलेस्ट्रॉल के स्तर को कम करने के उद्देश्य से आहार की सिफारिश कर सकता है।
उन्हें स्थिर रखने के लिए उच्च रक्तचाप और मधुमेह की निगरानी की जानी चाहिए। यदि आवश्यक हो, तो दवा उपचार शुरू किया जाना चाहिए। यदि कुछ रक्त मूल्यों में आनुवंशिक वृद्धि का संदेह है, तो उचित परीक्षाएं होनी चाहिए। यह हो सकता है, उदाहरण के लिए, एलडीएल कोलेस्ट्रॉल या एक विशिष्ट लिपो-प्रोटीन। यदि आवश्यक हो, तो इन्हें एफेरेसिस द्वारा हटाया जा सकता है।
डॉक्टर एक पोषण विशेषज्ञ को देखने के लिए लोगों को भेज सकते हैं। आहार को चयापचय सिंड्रोम के अनुकूल होना चाहिए। डॉक्टर द्वारा आवश्यक आहार उपायों की निगरानी भी की जा सकती है। डॉक्टर आपको अधिक व्यायाम करने की सलाह भी दे सकते हैं। इसके समर्थन में, प्रभावित व्यक्ति को व्यवहार थेरेपी से गुजरने की सलाह दी जा सकती है।
उपचार और चिकित्सा
एक का इलाज उपापचयी लक्षण ज्यादातर जीवन शैली में बदलाव के माध्यम से होता है। लेकिन यहां भी, चार नैदानिक चित्रों के बीच एक अंतर किया जाना चाहिए: मोटापा धीरे-धीरे अधिक व्यायाम और आहार में बदलाव के माध्यम से कम किया जाना चाहिए।
इसके लिए विभिन्न मॉडल हैं, जिनमें से कुछ स्वास्थ्य बीमा कंपनियों द्वारा समर्थित हैं। अधिक व्यायाम प्राप्त करने और अपने दैनिक कैलोरी सेवन को कम करके इंसुलिन प्रतिरोध का भी इलाज किया जाता है। इसके अलावा, इंसुलिन प्रतिरोध के चक्र को तोड़ने के लिए कभी-कभी इंसुलिन की उच्च खुराक निर्धारित की जाती है। दवाएं आमतौर पर उच्च रक्तचाप के लिए निर्धारित की जाती हैं जो रक्तचाप के मूल्यों को सामान्य करने वाली होती हैं।
इसके अलावा, यहां भी, बीमारी को नियंत्रण में लाने के लिए रोगी को अपनी जीवन शैली को बदलना होगा।मरीजों को धूम्रपान छोड़ने, अधिक व्यायाम करने और अतिरिक्त वजन कम करने की सलाह दी जाती है। रोगी को लिपिड चयापचय के विकारों के मामले में अपनी जीवन शैली को बदलना चाहिए जो रक्त लिपिड के स्तर को बदलते हैं।
कुछ मामलों में, चयापचय सिंड्रोम वाले रोगियों में विटामिन डी का सेवन बढ़ जाता है। चयापचय सिंड्रोम की चिकित्सा में रोगी की विस्तृत सलाह भी शामिल होनी चाहिए। इस परामर्श में, उन्हें अपनी बीमारी के जोखिमों के बारे में बताया जाता है और उनकी जीवन शैली को बदलने में सहायता प्राप्त होती है।
आउटलुक और पूर्वानुमान
उपापचयी सिंड्रोम का पूर्वानुमान मौजूद विकारों की व्यक्तिगत विशेषताओं पर निर्भर करता है। रोग के प्रतिकूल पाठ्यक्रम की स्थिति में, सभी मौजूदा अनियमितताएं एक साथ होती हैं। इनसे जानलेवा स्थिति पैदा हो जाती है। इससे समय से पहले मौत और एक प्रतिकूल रोग का निदान हो सकता है। रोग चार अलग-अलग कारकों से बना है। इन कारकों में से कम दिखाए जाते हैं, बेहतर संभावना आमतौर पर है।
परिवर्तन के लिए रोगी के सहयोग को किस प्रकार डिजाइन किया जाता है यह भी विकास के पाठ्यक्रम के लिए निर्णायक है। जीवन शैली को तुरंत अनुकूलित किया जाना चाहिए और जीव की प्राकृतिक आवश्यकताओं के अनुकूल होना चाहिए। इसके अलावा, वजन को बीएमआई की सामान्य सीमा के भीतर रखा जाना चाहिए। प्रदूषकों के घूस और व्यायाम की कमी के कारण एक अस्वास्थ्यकर जीवनशैली शिकायतों में वृद्धि और इस तरह एक गंभीर स्थिति में ले जाती है।
एक प्रारंभिक निदान और प्रभावित व्यक्ति द्वारा जीवन शैली में तत्काल बदलाव के साथ, आगे की संभावनाएं सुधर जाती हैं। चयापचय सिंड्रोम से वसूली संभव है। इसके लिए, चिकित्सा देखभाल के अलावा, रोजमर्रा की प्रक्रियाओं में बदलाव अनिवार्य है। लक्षणों से दीर्घकालिक स्वतंत्रता केवल आहार में स्थायी परिवर्तन, विटामिन से भरपूर आहार और शराब और निकोटीन से बचने के माध्यम से प्राप्त की जा सकती है।
निवारण
वहाँ ए उपापचयी लक्षण मुख्य रूप से जीवन शैली के साथ करना है, एक स्वस्थ जीवन शैली सबसे अच्छा निवारक उपाय है। इसमें एक आहार शामिल है जो फल, सब्जियों और पूरे अनाज उत्पादों में उच्च है, लेकिन चीनी में कम है। नियमित व्यायाम भी जरूरी है। दूसरी ओर, धूम्रपान और अत्यधिक शराब के सेवन से बचना चाहिए। इन बुनियादी नियमों के साथ, कोई भी प्रभावी रूप से चयापचय सिंड्रोम को रोक सकता है और कोरोनरी हृदय रोग के जोखिम को कम कर सकता है।
चिंता
क्रोनिक उच्च रक्तचाप से राहत मिलने के बाद, रोगी अक्सर थका हुआ, थका हुआ और थका हुआ महसूस करते हैं। चूंकि चयापचय सिंड्रोम एक जटिल नैदानिक तस्वीर है जिसमें विभिन्न जटिलताएं पैदा हो सकती हैं, aftercare को मुख्य रूप से स्थिति को बिगड़ने से रोकने की दिशा में निर्देशित किया जाता है।
घटित लिपिड चयापचय संबंधी विकार, रक्त शर्करा के स्तर में वृद्धि और उच्च रक्तचाप को उचित दवा के साथ गिना जाता है। निर्धारित दवा गैस्ट्रोइंटेस्टाइनल शिकायतों या त्वचा में परिवर्तन जैसे दुष्प्रभावों का कारण बन सकती है। निवारक देखभाल की तरह, अनुवर्ती देखभाल लंबी अवधि में चयापचय सिंड्रोम के कारणों को ध्यान देने पर ध्यान देती है, जिससे ध्यान दिया जाता है कि कौन से कारक बीमारी को बढ़ावा देते हैं।
आप खुद ऐसा कर सकते हैं
प्रभावित लोग अपनी जीवनशैली में बदलाव करके चयापचय सिंड्रोम का इलाज कर सकते हैं। नैदानिक तस्वीर के आधार पर, उदाहरण के लिए, वजन को कम किया जाना चाहिए या नियमित व्यायाम को रोजमर्रा की जिंदगी में एकीकृत किया जाना चाहिए। हृदय संबंधी समस्याओं और अन्य बीमारियों का पता लगाने के लिए बीमारों की पहले से ही चिकित्सा जांच होनी चाहिए।
आहार का समायोजन आमतौर पर आवश्यक भी है, क्योंकि केवल स्वस्थ खाने की आदतों का निर्माण करना और अस्वास्थ्यकर भोजन और पेय से बचना दीर्घकालिक प्रभावों से बचा सकता है। फाइबर और जटिल कार्बोहाइड्रेट से युक्त कम कैलोरी और कम वसा वाले मिश्रित आहार की सिफारिश की जाती है। एक डॉक्टर या पोषण विशेषज्ञ से व्यक्तिगत सलाह एक उपयुक्त पोषण योजना को एक साथ रखना आसान बनाता है। रोगी को उत्तेजक पदार्थों से भी बचना चाहिए। चयापचय सिंड्रोम के मामले में धूम्रपान और शराब की सिफारिश नहीं की जाती है, क्योंकि यह केवल संदेह के मामले में आगे स्वास्थ्य समस्याओं का कारण होगा। दवा लेने वाले मरीजों को, डॉक्टर के परामर्श से, दवा को नई जीवन शैली के अनुकूल बनाना चाहिए ताकि चयापचय सिंड्रोम को यथासंभव मुक्त रूप से कम किया जा सके।
यदि लक्षण कम नहीं होते हैं, तो जिम्मेदार चिकित्सक को सूचित करना सबसे अच्छा है। सहवर्ती दवा उपचार या अन्य चिकित्सा तब आवश्यक हो सकती है।



.jpg)

.jpg)


.jpg)