अवधारणा के तहत osteopetrosis डॉक्टर एक वंशानुगत बीमारी का वर्णन करता है, जिसका सटीक कारण आज भी अज्ञात है। हड्डी का टूटना ऑस्टियोपेट्रोसिस की विशेषता है। हड्डी के पुनर्जीवन का विघटन बाद में हड्डी मैट्रिक्स के एक रोग संचय की ओर जाता है। ऑस्टियोपेट्रोसिस शायद ही इलाज योग्य है; कोई विशेष चिकित्सा भी नहीं है जो विशेष रूप से कारण का इलाज करती है, ताकि केवल लक्षण-संबंधी उपचार दिया जाए।
ऑस्टियोपेट्रोसिस क्या है?

© नैटिस - stock.adobe.com
osteopetrosis, के रूप में भी जाना जाता है संगमरमर की हड्डी का रोग, osteopetrosis, अल्बर्ट्स शॉनबर्ग रोग, आमतौर पर विरासत में मिला है। एक सहज उत्परिवर्तन की संभावना भी है, ताकि प्रत्यक्ष वंशानुक्रम नहीं हुआ, लेकिन प्रभावित व्यक्ति बहुत अच्छी तरह से ऑस्टियोपेट्रोसिस पर गुजर सकता है।
ओस्टियोक्लास्ट के वंशानुगत हाइपोफंक्शन के कारण (ये अस्थि-क्षरण कोशिकाएं हैं), आनुवंशिक रोग उत्पन्न होता है। यदि चिकित्सक ने ऑस्टियोपेट्रोसिस का निदान किया है, तो इसे दो मुख्य समूहों में विभाजित किया गया है:
- टाइप 1 (ADOI) और टाइप 2 (ADOII) के ऑटोसोमल प्रमुख रूप हैं, जिन्हें अल्बर्स-शॉनबर्ग रोग भी कहा जाता है)
- साथ ही ऑटोसोमल रिसेसिव फॉर्म (वृक्कीय ट्यूबलर एसिडोसिस के साथ ऑस्टियोपेट्रोसिस, शिशु घातक अस्टियोपेट्रोसिस)।
आगे के उपचारों और प्रैग्नेंसी के दौरान भी, यह आवश्यक है कि डॉक्टर ऑस्टियोपेट्रोसिस को अपने प्रकार में विभाजित करें।
का कारण बनता है
जीन उत्परिवर्तन के कारण अब तक अस्पष्ट हैं; हालांकि, चिकित्सा पेशेवरों ने पाया है कि कौन से दोष किन क्षेत्रों में मौजूद हैं। ऑटोसोमल रिसेसिव ओस्टियोपेट्रोसिस के संदर्भ में, ऑस्टियोक्लास्ट-रिच रूपों में स्थिति TCIRGI1, OSTM1, SNX10 और / या CLCN7 और ऑस्टियोक्लास्ट-गरीब रूपों में TNFRSFFA (RANK) और / या TNFSF11 (RANKL) के पदों को निर्धारित करता है।
यदि वृक्कीय ट्यूबलर एसिडोसिस के साथ एक ऑटोसोमल रिसेसिव ओस्टियोपेट्रोसिस है, तो यह सीएआईआई के लिए एक बदलाव है, अगर एक ऑटोसोमल प्रमुख ओस्टियोपेट्रोसिस (टाइप 1) LRP5 में परिवर्तन है, और यदि टाइप 2 CLCN 7 के लिए एक उत्परिवर्तन है।
लक्षण, बीमारी और संकेत
जैसे-जैसे मज्जा रिक्तियाँ सिकुड़ती हैं और फिर बहिर्मुखी रक्त का निर्माण होता है, हड्डी में मौजूद माइक्रोआर्किटेक्चर नष्ट हो जाता है। विनाश बाद में अस्थि अस्थिरता की ओर जाता है, जिससे कि प्रभावित लोग पीड़ित फ्रैक्चर का खतरा बढ़ाते हैं। इसके अलावा, अस्थि मैट्रिक्स का निरंतर निर्माण, कोई क्षरण गतिविधियों के साथ, हाइपोकैल्सीमिया की ओर जाता है।
मैट्रिक्स प्रसार के कारण खोपड़ी की हड्डी में भी कसाव होता है, जिससे ऑप्टिक नर्व (ऑप्टिक कैनाल क्षेत्र में) पिंच हो जाती है। संपीड़न कभी-कभी नसों के अध: पतन की ओर जाता है, जिससे प्रभावित व्यक्ति अंधा हो सकता है। कुछ मामलों में, pinched कपाल नसों को भी सूचित किया गया है (जैसे वेस्टिबुलोकोकलियर तंत्रिका, चेहरे की तंत्रिका), ताकि प्रभावित व्यक्ति कार्यात्मक विफलताओं से पीड़ित हो।
हालांकि, अंधापन और शिथिलता ऑस्टियोपेट्रोसिस के दुर्लभ लक्षणों में से हैं; ध्यान हड्डी स्थिरता और फ्रैक्चर की संबंधित आवृत्ति की समस्या पर है।
रोग का निदान और पाठ्यक्रम
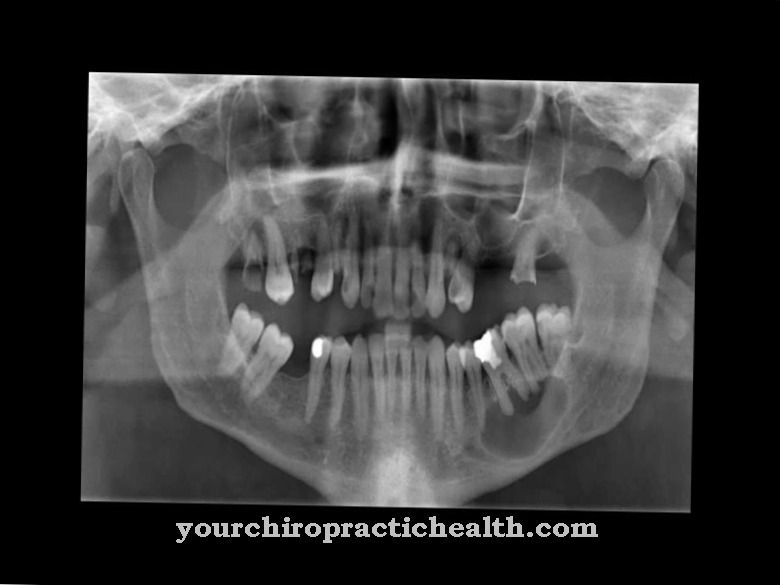
नैदानिक तस्वीर के साथ संयोजन में इमेजिंग विधियों (जैसे कि एक्स-रे) का उपयोग करके ओस्टियोपेट्रोसिस का निदान किया जा सकता है। एक हड्डी पंच बायोप्सी की सिफारिश की जाती है ताकि किसी भी अस्थि मज्जा स्केलेरोसिस की पुष्टि हो सके। डॉक्टर न केवल एक्स-रे छवियों पर हड्डी मैट्रिक्स के स्केलेरोसिस को पहचानता है, बल्कि उसी का एक मजबूत संपीड़न भी है।
यह तथाकथित "सैंडविच कशेरुका" है, कशेरुका निकायों की 3-स्तरित संरचना। आप मेटाफिसियल और डायफिसियल धारियों को भी देख सकते हैं, जो "संगमरमर की हड्डी" शब्द के निर्माण के लिए भी जिम्मेदार थे। सीटी पर हड्डी का घनत्व भी बढ़ जाता है। रक्त परीक्षण आमतौर पर स्पष्ट हाइपोकैल्सीमिया दिखाते हैं।
अस्थि मज्जा में बनने वाले बोनी प्रतिस्थापन की वजह से संक्रमण की संभावना बढ़ जाती है या एनीमिया हो सकता है। हालांकि, निदान के संदर्भ में, डॉक्टर को अन्य बीमारियों का पता लगाने में सक्षम होना चाहिए; इनमें मेलोरहेस्टोसिस, स्केलेरोसिस, पाइकोडोडोस्टोसिस, एंगेलमैन सिंड्रोम (प्रगतिशील डायफिशियल डिस्प्लासिया के रूप में भी जाना जाता है) और पाइल सिंड्रोम शामिल हैं।ये सभी बीमारियां एक समान नैदानिक तस्वीर दिखाती हैं।
ऑटोसोमल प्रमुख या पुनरावर्ती ऑस्टियोपेट्रोसिस का कोर्स अलग है। ऑटोसोमल रिसेसिव ओस्टियोपेट्रोसिस प्रभावित व्यक्ति के जीवन के पहले वर्षों में ही प्रकट होता है। पहले लक्षण जन्म के कुछ हफ्तों बाद देखे जा सकते हैं। यदि ऑटोसोमल रिसेसिव ओस्टियोपेट्रोसिस का इलाज नहीं किया जाता है, तो रोग का निदान नकारात्मक है। बोन मैरो ट्रांसप्लांट के संदर्भ में रिकवरी का केवल एक मौका है।
ऑटोसोमल प्रमुख ओस्टियोपेट्रोसिस के प्रकार में, मुख्य ध्यान खोपड़ी के आधार पर है, जबकि द्वितीय प्रकार में "सैंडविच कशेरुक" विशेषता है। दोनों रूपों में वृद्धि के हिस्से के रूप में पहले लक्षण होते हैं। प्रकार I और II के लिए कारण उपचार उपलब्ध नहीं हैं, इसलिए लक्षणों का प्राथमिक उपचार किया जाता है। इसका मतलब यह है कि - जैसा कि ऑटोसोमल रिसेसिव ओस्टियोपेट्रोसिस के साथ - ठीक होने की कोई निश्चित संभावना नहीं है।
जटिलताओं
ऑस्टियोपेट्रोसिस के परिणामस्वरूप, फ्रैक्चर और टूटी हुई हड्डियों का मुख्य जोखिम बढ़ जाता है। एक्स्ट्रामेडुलरी ("मज्जा के बाहर स्थित) रक्त गठन के कारण, यकृत और प्लीहा इज़ाफ़ा हुआ है, कम प्रतिरक्षा प्रतिरक्षा, बरामदगी और तंत्रिका क्षति। उत्तरार्द्ध मुख्य रूप से कपाल नसों को प्रभावित करते हैं और बाद में अंधापन और विफलता के अन्य लक्षणों को जन्म दे सकते हैं।
अलग-अलग मामलों में, ऑस्टियोपेट्रोसिस निचले जबड़े और पीरियडोंटियम को नुकसान पहुंचा सकता है। इसके अलावा, कॉस्मेटिक समस्याएं हैं जो समय के साथ मनोवैज्ञानिक शिकायतों को जन्म दे सकती हैं। गंभीर मामलों में, ऑस्टियोपेट्रोसिस घातक है। ऑस्टियोपेट्रोसिस के दवा उपचार से कई दुष्प्रभाव और इंटरैक्शन हो सकते हैं। विटामिन डी की खुराक मतली और उल्टी के साथ-साथ मांसपेशियों की कमजोरी और जोड़ों के दर्द का कारण बन सकती है।
सक्रिय संघटक ग्लुकोकोर्तिकोइद वृद्धि विकार, मोतियाबिंद, मोतियाबिंद और मनोवैज्ञानिक परिवर्तन जैसे नींद विकार और बेचैनी पैदा कर सकता है। अक्सर उपयोग किए जाने वाले अस्थि मज्जा प्रत्यारोपण से जुड़े जोखिम भी होते हैं। सर्जिकल प्रक्रिया के दौरान प्राप्तकर्ता जीव से अस्थि मज्जा की अस्वीकृति अक्सर उत्पन्न होती है। इससे त्वचा, यकृत और आंतों को नुकसान हो सकता है, जो कभी-कभी मूल ऑस्टियोपेट्रोसिस को बढ़ा देता है।
आपको डॉक्टर के पास कब जाना चाहिए?
यदि आप बार-बार फ्रैक्चर का सामना करते हैं या अचानक दृश्य समस्याओं को देखते हैं, तो आपको अपने परिवार के डॉक्टर से परामर्श करना चाहिए। लक्षण ऑस्टियोपेट्रोसिस को इंगित करते हैं, जिसका निदान किसी विशेषज्ञ द्वारा किया जाना चाहिए। यदि कोई संदेह है, तो आर्थोपेडिक सर्जन के पास जाना सबसे अच्छा है। यदि अन्य विकृतियों या हड्डियों के रोगों के संबंध में लक्षण उत्पन्न होते हैं तो चिकित्सा सलाह की आवश्यकता होती है।
चूंकि यह एक वंशानुगत स्थिति है, इसलिए आनुवंशिक परीक्षण प्रारंभिक अवस्था में स्थिति की पहचान कर सकता है। यदि बच्चे के मस्कुलोस्केलेटल सिस्टम में खराबी है, तो माता-पिता को बाल रोग विशेषज्ञ से परामर्श करना चाहिए। आंखों की समस्या होने पर नेत्र रोग विशेषज्ञ से सलाह जरूर लेनी चाहिए। उपचार के दौरान फिजियोथेरेपिस्ट और स्पोर्ट्स मेडिसिन विशेषज्ञ भी शामिल होते हैं और लंबे समय तक रोगी का समर्थन करते हैं।
माता-पिता को चिकित्सा के दौरान अपने डॉक्टरों से परामर्श करना चाहिए। यदि बच्चा गिर जाता है या अन्यथा घायल हो जाता है, तो आपातकालीन सेवाओं को बुलाया जाना चाहिए। गंभीर शिकायतों की स्थिति में, आपातकालीन चिकित्सा सेवा से भी संपर्क करना चाहिए ताकि बच्चे को गिरने के तुरंत बाद मदद मिल सके। आपातकालीन चिकित्सक द्वारा प्राथमिक उपचार के बाद, रोगी को अस्पताल में जांच करनी चाहिए। किसी भी फ्रैक्चर या मोच का निदान और उपचार किया जाता है। ऑस्टियोपेट्रोसिस का इलाज अपेक्षाकृत अच्छी तरह से किया जा सकता है, लेकिन फ्रैक्चर के उच्च जोखिम से बार-बार गंभीर चोट लग सकती है जिसके इलाज की आवश्यकता होती है।
उपचार और चिकित्सा
ऑस्टियोपेट्रोसिस के लिए कोई कारण चिकित्सा नहीं है। इस कारण से, डॉक्टर को रोगी के लक्षणों का इलाज करना चाहिए और इस प्रकार यह सुनिश्चित करना चाहिए कि जीवन की गुणवत्ता को बढ़ाया जा सकता है। उपचार के भाग के रूप में, ग्लूकोकार्टिकोआड्स और इंटरफेरॉन को लक्षणों और लक्षणों में सुधार करने के लिए प्रशासित किया जाता है।
केवल वास्तव में प्रभावी चिकित्सा अस्थि मज्जा प्रत्यारोपण पर आधारित है। इस प्रकार के साथ, हेमेटोपोएटिक स्टेम कोशिकाओं के कारण ओस्टियोक्लास्ट होने की संभावना है, इसे सामान्य करें। हालांकि, अस्थि मज्जा प्रत्यारोपण केवल ऑटोसोमल रिसेसिव ऑस्टियोपेट्रोसिस के साथ संभव है; अन्य सभी प्रकारों में ठीक होने की कोई निश्चित संभावना नहीं है, इसलिए चिकित्सा का उद्देश्य लक्षणों और असुविधा को कम करना और प्रभावित व्यक्ति के जीवन की गुणवत्ता में सुधार करना है।
आउटलुक और पूर्वानुमान
संगमरमर की हड्डी की बीमारी या ऑस्टियोपेट्रोसिस के मामले में, इलाज की संभावना आमतौर पर खराब होती है। यह निदान विशेष रूप से सच है यदि स्थिति अनुपचारित छोड़ दी जाती है। ज्यादातर मामलों में तथाकथित ओस्टियोक्लास्ट का वंशानुगत हाइपोफंक्शन होता है। यह तब अनियमित हड्डी के गठन को सुनिश्चित करता है।
अब तक एकमात्र उपचार विकल्प अस्थि मज्जा प्रत्यारोपण है। तभी पर्याप्त ऑस्टियोक्लास्ट फिर से बन सकते हैं। ओस्टियोक्लास्ट कोशिकाएं हैं जो हड्डी को तोड़ती हैं। हालांकि, ट्रांसप्लांट के परिणामस्वरूप उच्च जोखिम होता है, अर्थात् कैल्सिमिया।
ऑटोसोमल रिसेसिव और बीमारी के ऑटोसोमल प्रमुख रूप में बीमारी के पाठ्यक्रम में अंतर हैं। ऑटोसोमल रिसेसिव ओस्टियोपेट्रोसिस सबसे अधिक बार शुरुआती बचपन में विकसित होता है। कभी-कभी यह शिशु के जन्म के बाद उत्पन्न होने वाले घातक ऑस्टियोपेट्रोसिस के रूप में भी सामने आता है। हल्के नैदानिक चित्र भी ज्ञात हैं। ये प्रमुख ऑस्टियोपेट्रोसिस के साथ ओवरलैप कर सकते हैं। रोगसूचक उपचार और अस्थि मज्जा प्रत्यारोपण के बिना, दृष्टिकोण धूमिल है।
ऑटोसोमल प्रमुख ओस्टियोपेट्रोसिस (ADOI) आमतौर पर खोपड़ी के आधार का एक सामान्यीकृत ओस्टियोस्क्लेरोसिस है, या "सैंडविच कशेरुक" के साथ अल्बर्स-स्कोनबर्ग संस्करण (ADOII) के रूप में। बीमारी का यह रूप केवल किशोरावस्था में ही प्रकट होता है। दोनों के पाठ्यक्रम रूप अलग-अलग हैं। एक संस्करण के साथ, हड्डियां अधिक से अधिक स्थिर हो जाती हैं। दूसरे के साथ, वे और अधिक आसानी से तोड़ते हैं। यह जटिलताओं को भी जन्म दे सकता है। वर्तमान में रोगसूचक उपचार से अधिक नहीं है।
निवारण
इस तथ्य के कारण कि अब तक ऑस्टियोपेट्रोसिस किस कारण से होता है, इसके लिए कोई कारण नहीं पाया गया है, निवारक उपाय संभव नहीं हैं।
चिंता
ऑस्टियोपेट्रोसिस के अधिकांश मामलों में, रोगियों के पास बहुत कम और सीमित उपाय होते हैं जो प्रत्यक्ष अनुवर्ती देखभाल के लिए उपलब्ध हैं। सबसे पहले और सबसे महत्वपूर्ण, एक त्वरित और, सबसे ऊपर, रोग का प्रारंभिक निदान किया जाना चाहिए ताकि आगे के पाठ्यक्रम में कोई जटिलता या अन्य शिकायत न हो। पहले एक डॉक्टर से परामर्श किया जाता है, बीमारी का आगे का कोर्स आमतौर पर बेहतर होता है, ताकि पहले लक्षण और लक्षण दिखाई देते ही डॉक्टर से संपर्क किया जाए।
ऑस्टियोपेट्रोसिस वाले अधिकांश रोगी विभिन्न दवाओं के सेवन पर निर्भर करते हैं। लक्षणों को स्थायी रूप से सीमित करने के लिए दवा की सही खुराक और नियमित सेवन हमेशा देखा जाना चाहिए। इसके अलावा, संबंधित व्यक्ति को किसी डॉक्टर से संपर्क करना चाहिए, अगर साइड इफेक्ट्स हैं या कुछ भी स्पष्ट नहीं है।
कभी-कभी मनोवैज्ञानिक सहायता सहायक हो सकती है, जो विशेष रूप से अवसाद के विकास को रोक सकती है। उनके रोजमर्रा के जीवन में प्रभावित लोगों का समर्थन भी उनके जीवन की गुणवत्ता में सुधार करने के लिए बहुत महत्वपूर्ण है। कुछ मामलों में, ऑस्टियोपेट्रोसिस पीड़ित के जीवन की गुणवत्ता को भी कम करता है।
आप खुद ऐसा कर सकते हैं
ऑस्टियोपेट्रोसिस के मामले में, सबसे महत्वपूर्ण स्वयं-सहायता उपाय नियमित रूप से अपने चिकित्सक द्वारा अनुशंसित शारीरिक व्यायाम करना और अन्यथा प्रभावित हड्डियों को छोड़ना है। व्यापक फिजियोथेरेपी रोग की प्रगति को कम से कम धीमा कर सकती है। व्यायाम भी कल्याण में सुधार करता है और इस प्रकार जीवन की गुणवत्ता में सुधार में योगदान देता है। प्रभावित लोगों को भी अपना आहार बदलना चाहिए। बहुत अधिक नमक वाले खाद्य पदार्थों से बचना उचित है, क्योंकि इससे ऑस्टियोक्लास्ट में वृद्धि हो सकती है।
बोन मैरो ट्रांसप्लांट के बाद आराम करें। ऑस्टियोपेट्रोसिस के रोगी को एक से दो सप्ताह तक खुद को एक्सरसाइज नहीं करना चाहिए और समय के लिए कठोर शारीरिक गतिविधि से भी बचना चाहिए। यदि यह लक्षणों को कम नहीं करता है, तो डॉक्टर की एक और यात्रा की सिफारिश की जाती है।
वैकल्पिक उपचार के बारे में मरीज एक वैकल्पिक स्वास्थ्य पेशेवर से भी बात कर सकते हैं। दोनों मालिश और एक्यूपंक्चर ऑस्टियोपेट्रोसिस के लिए प्रभावी उपाय के रूप में चर्चा की जाती है। स्थिति के मामले में, कौन से कदम समझदार हैं यह काफी हद तक रोग और साथ की परिस्थितियों पर निर्भर करता है। इसलिए, चिकित्सा के साथ-साथ, उपायों को जिम्मेदार आर्थोपेडिक सर्जन के साथ चर्चा की जानी चाहिए।

.jpg)
.jpg)
.jpg)






.jpg)


.jpg)

.jpg)
.jpg)

