मल्टीफोकल मोटर न्यूरोपैथी (MMN) मोटर नसों की धीरे-धीरे बढ़ने वाली बीमारी है जो विभिन्न विफलताओं की ओर ले जाती है। संवेदनशील और वनस्पति तंत्रिका शामिल नहीं हैं। एक ऑटोइम्यून प्रक्रिया को इसका कारण माना जाता है।
मल्टीफोकल मोटर न्यूरोपैथी क्या है?

© joshya - stock.adobe.com
मल्टीफोकल मोटर न्यूरोपैथी मोटर नसों की धीमी विफलता की विशेषता है। परीक्षाओं के दौरान, गैंग्लियोसाइड जीएम 1 के खिलाफ एंटीबॉडी का पता लगाया जाता है। इसलिए यह एक ऑटोइम्यून बीमारी है। न्यूरोपैथी को गुइलेन-बैरे सिंड्रोम को सौंपा गया है। गुइलेन-बर्रे सिंड्रोम तंत्रिका तंत्र के ऑटोइम्यून रोगों के लिए एक सामूहिक शब्द है जो मांसपेशियों के कार्य को बिगाड़ता है।
मल्टीफ़ोकल मोटर न्यूरोपैथी को अल्सर तंत्रिका और मध्य तंत्रिका के कार्यात्मक विकारों की विशेषता है। यह प्रति 100,000 लोगों में 1 से 2 की व्यापकता के साथ एक बहुत ही दुर्लभ स्थिति है। न्यूरोपैथी आमतौर पर 30 और 50 की उम्र के बीच पहली बार होती है। पुरुषों में महिलाओं की तुलना में मल्टीपोकल मोटर न्यूरोपैथी होने की संभावना दो से तीन गुना अधिक होती है। लक्षण भी पुरुषों में बहुत पहले दिखाई देते हैं।
MMN में ALS के समान लक्षण होते हैं और हमेशा विभेदक निदान में इससे भिन्न होना चाहिए। एएलएस के विपरीत, हालांकि, अच्छे उपचार विकल्प हैं जो बीमारी की प्रगति को रोक सकते हैं और यहां तक कि इसे उल्टा भी कर सकते हैं।
का कारण बनता है
मल्टीफोकल मोटर न्यूरोपैथी का संभावित कारण एक ऑटोइम्यूनोलॉजिकल प्रक्रिया है जिसमें गैंग्लियोसाइड जीएम 1 के खिलाफ ऑटोएंटिबॉडी का गठन किया जाता है। स्फिंगोलिपिड्स के रूप में, गैंग्लियोसाइड कोशिका झिल्ली का हिस्सा हैं। वे सेल संपर्क बनाने में भूमिका निभाते हैं। वे तंत्रिका कोशिकाओं की प्रतिरक्षा प्रणाली की मान्यता के लिए भी जिम्मेदार हैं।
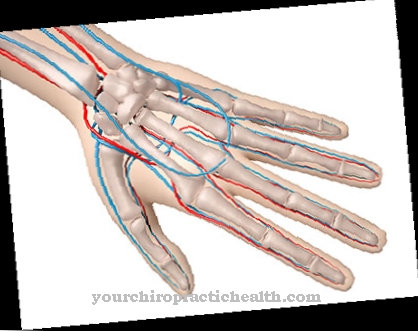
यदि ये फॉस्फोलिपिड्स विफल हो जाते हैं, तो तंत्रिका संकेत केवल कमजोर रूप से प्रसारित होते हैं। पेरेस तक तंत्रिका विफलताएं हो सकती हैं। स्वप्रतिपिंड गैंग्लियोसाइड से जुड़ते हैं और इस तरह उन्हें बंद कर देते हैं। इसलिए, उत्तेजना का संचरण स्थानीय रूप से बाधित है और मांसपेशियों का प्रदर्शन बिगड़ा हुआ है। मल्टीफोकल मोटर न्यूरोपैथी के मामले में, उलनार तंत्रिका और मध्य तंत्रिका प्रभावित होते हैं।
लक्षण, बीमारी और संकेत
एमएमएन को ऊपरी छोरों के असममित डिस्टल पैरेसिस की घटना की विशेषता है, जो हालांकि, लंबे समय के बाद ही मांसपेशी शोष को जन्म दे सकती है। कभी-कभी कोई शोष नहीं होता है या वे खराब रूप से विकसित होते हैं। जैसा कि पहले उल्लेख किया गया है, उलान और मंझली तंत्रिकाएं मुख्य रूप से प्रभावित होती हैं।
उलनार तंत्रिका हाथ की एक मोटर तंत्रिका है। वह प्रकोष्ठ की मांसपेशियों और हाथों के लिए जिम्मेदार है। मंझला तंत्रिका भी प्रकोष्ठ और हाथ या उंगलियों की मांसपेशियों को संक्रमित करता है। दुर्लभ मामलों में, कपाल नसों की भागीदारी भी संभव है। इसके अलावा, मांसपेशियों में ऐंठन और छोटे मांसपेशी समूहों के अनैच्छिक आंदोलन होते हैं (आकर्षण)। बहुत दुर्लभ मामलों में, डायाफ्रामिक नसों की भागीदारी के कारण श्वसन पक्षाघात भी संभव है।
रोग के पाठ्यक्रम में मांसपेशियों की सजगता कम हो जाती है। हालांकि, शायद ही कोई संवेदनशीलता विकार हैं। हालांकि, अगर फेरिक तंत्रिका शामिल है, तो श्वसन समस्याएं हो सकती हैं। हालांकि, यह केवल लगभग एक प्रतिशत मामलों में होता है। कभी-कभी निचले छोर भी मल्टीफोकल मोटर न्यूरोपैथी से प्रभावित होते हैं। हालांकि, यह केवल बहुत ही कम मामला है।
विशेष रूप से रोग की शुरुआत में, अक्सर काफी पैरेसिस और एकमात्र नगण्य मांसपेशी शोष के बीच विसंगति हड़ताली है। हालांकि, मायोफिन शीथ्स के क्रमिक विनाश के कारण रोग बढ़ने के कारण एट्रोफिक अधिक स्पष्ट हो जाता है।
रोग का निदान और पाठ्यक्रम
मल्टीफ़ोकल मोटर न्यूरोपैथी को एम्योट्रोफ़िक लेटरल स्क्लेरोसिस (एएलएस) के लगभग समान लक्षणों की विशेषता है, जिससे कि दो बीमारियों को भेद करना मुश्किल है। यही रीढ़ की हड्डी की मांसपेशियों के शोष और तंत्रिका संपीड़न सिंड्रोम पर लागू होता है। इन विकारों को दूर करने के लिए एक विभेदक निदान किया जाना चाहिए।
रक्त विश्लेषण, मस्तिष्क जल परीक्षा और इमेजिंग प्रक्रिया किसी भी परिणाम के लिए नेतृत्व नहीं करते हैं। मल्टीफोकल मोटर न्यूरोपैथी का एक विशिष्ट संकेत मोटर इलेक्ट्रोनुरोग्रैग में तंत्रिका चालन ब्लॉकों की उपस्थिति है। आसन्न तंत्रिका उत्तेजनाओं की कुल मांसपेशियों की क्षमता की तुलना में समीपस्थ तंत्रिका उत्तेजनाओं की कुल मांसपेशियों की क्षमता का योग 50 प्रतिशत से अधिक कम हो जाता है।
प्रदर्शन की गई एक अतिरिक्त इलेक्ट्रोमोग्राफी कंकाल की मांसपेशियों में नसों के अनुपात में कमी को दर्शाती है। GM1 एंटीबॉडी भी निर्धारित किया जा सकता है। यदि इस स्वप्रतिपिंड की वृद्धि हुई है, तो MMN का एक और संकेत है।
जटिलताओं
इस बीमारी के परिणामस्वरूप, प्रभावित होने वाले लोग आमतौर पर विभिन्न मोटर घाटे से पीड़ित होते हैं। नतीजतन, रोगी की रोजमर्रा की जिंदगी आमतौर पर काफी कठिन हो जाती है और जीवन की गुणवत्ता भी बहुत कम और प्रतिबंधित हो जाती है। मरीज मुख्य रूप से गंभीर मांसपेशियों में दर्द से पीड़ित होते हैं और अब उन्हें वसीयत में स्थानांतरित नहीं कर सकते हैं।
ऐंठन और मिर्गी के दौरे, जो गंभीर दर्द से जुड़े हैं, भी हो सकते हैं। सबसे खराब स्थिति में, यह श्वास को भी पंगु बना देता है, जिससे संबंधित व्यक्ति हवा के साथ बिना सोचे समझे और संभवतः चेतना भी खो देता है। इससे गिरने पर चोट लग सकती है।
रोग के परिणामस्वरूप, रोगी अपने शरीर पर संवेदनशीलता या पक्षाघात के विकारों से पीड़ित होते हैं। ये रोज़मर्रा के जीवन को भी महत्वपूर्ण रूप से प्रतिबंधित कर सकते हैं, ताकि प्रभावित लोगों को अपने जीवन में अन्य लोगों की मदद की आवश्यकता हो। इस बीमारी के साथ स्व-चिकित्सा आमतौर पर नहीं होती है।
इस बीमारी का इलाज दवाओं की मदद से किया जा सकता है। हालांकि, प्रभावित होने वाले लोग आमतौर पर विभिन्न उपचारों पर निर्भर होते हैं जो मांसपेशियों के कार्यों को बनाए रखते हैं। एक नियम के रूप में, कोई विशेष जटिलताएं नहीं हैं।
आपको डॉक्टर के पास कब जाना चाहिए?
मल्टीफोकल मोटर न्यूरोपैथी को एक डॉक्टर द्वारा स्पष्ट किया जाना चाहिए यदि मांसपेशियों में ऐंठन या अनैच्छिक आंदोलनों जैसे क्लासिक लक्षण होते हैं। संवेदनशीलता संबंधी विकार और श्वसन समस्याएं एक उन्नत बीमारी का संकेत देती हैं, जिसका तुरंत निदान और उपचार किया जाना चाहिए। मामूली मांसपेशियों में ऐंठन और गंभीर पैरेसिस के बीच अनियमित प्रत्यावर्तन द्वारा इस बीमारी को शुरुआत में ही पहचाना जा सकता है। जो लोग उल्लिखित लक्षणों को नोटिस करते हैं, उन्हें आदर्श रूप से अपने परिवार के डॉक्टर को सीधे देखना चाहिए।
डॉक्टर एक प्रारंभिक संदिग्ध निदान कर सकते हैं और यदि आवश्यक हो तो किसी विशेषज्ञ से परामर्श कर सकते हैं। मोटर विफल होने की स्थिति में, आपातकालीन चिकित्सक को बुलाया जाना चाहिए। यही बात आक्षेप, मिर्गी के दौरे और श्वसन पक्षाघात पर भी लागू होती है। किसी हमले के कारण गिरने की स्थिति में, प्राथमिक चिकित्सा भी प्रदान की जानी चाहिए। फिर संबंधित व्यक्ति की देखभाल अस्पताल में की जाती है। वास्तविक उपचार एक न्यूरोलॉजिस्ट या आंतरिक रोगों के एक अन्य विशेषज्ञ द्वारा किया जाता है। उपचार में व्यापक फिजियोथेरेपी भी शामिल है, जो अंगों की गतिशीलता को बनाए रखने की कोशिश करता है।
थेरेपी और उपचार
एमियोट्रोफिक लेटरल स्क्लेरोसिस के विपरीत, मल्टीफोकल मोटर न्यूरोपैथी का अच्छी तरह से इलाज किया जा सकता है। इसलिए दो रोगों के बीच अंतर करने के लिए एक विभेदक निदान बहुत महत्वपूर्ण है। उदाहरण के लिए, एएलएस के पिछले निदान के साथ कुछ रोगियों को एमएमएन के साथ करीब से जांच की जाती है। MMN को इम्यूनोग्लोबुलिन के साथ अच्छी तरह से व्यवहार किया जा सकता है।
यह पाया गया कि MMN के निदान वाले सभी रोगियों में से 40 से 60 प्रतिशत अपनी बीमारी को इस उपचार के माध्यम से आगे बढ़ने से रोकने में सक्षम थे। पहले चिकित्सा शुरू की गई है, और अधिक अनुकूल रोग का निदान। थेरेपी आमतौर पर छह साल तक की जाती है। इस समय के दौरान इम्युनोग्लोबुलिन की खुराक एक प्रारंभिक बारह से सत्रह ग्राम प्रति सप्ताह तक बढ़ जाती है।
इस उपचार के साइड इफेक्ट्स ज्ञात नहीं हैं। हालांकि, चूंकि तंत्रिका कोशिकाओं की अपरिवर्तनीय क्षति बीमारी के दौरान होती है, इसलिए चिकित्सा की सफलता उस समय पर निर्भर करती है जिस पर चिकित्सा शुरू की जाती है।
आप अपनी दवा यहाँ पा सकते हैं
Strengthen प्रतिरक्षा और प्रतिरक्षा प्रणाली को मजबूत करने के लिए दवाएंआउटलुक और पूर्वानुमान
मल्टीफोकल मोटर न्यूरोपैथी की संभावनाएं आमतौर पर खराब होती हैं। कई वैज्ञानिक इस बात पर जोर देते हैं कि इम्युनोग्लोबुलिन का प्रशासन रोग को बढ़ने से रोकता है। हालांकि, सांख्यिकीय अध्ययनों के अनुसार, इससे प्रभावित लोगों की अधिकतम साठ प्रतिशत मदद मिलती है। दूसरों को स्थायी मांसपेशियों की कमजोरी से पीड़ित हैं और उनके जीवन में प्रतिबंधों को स्वीकार करना पड़ता है। एक और नुकसान यह है कि इम्युनोग्लोबुलिन का दीर्घकालिक प्रशासन आमतौर पर अप्रभावी है। तब स्थायी घाटे का विकास होता है। मल्टीफोकल मोटर न्यूरोपैथी के विकास का जोखिम 30 और 50 की उम्र के बीच सबसे बड़ा है। एक सांख्यिकीय दृष्टिकोण से, विशेष रूप से पुरुषों को संवेदनशील माना जाता है।
सबसे अच्छी स्थिति में, लक्षण वापस आ जाते हैं। डॉक्टरों को विशेष रूप से उम्मीद है कि यदि लक्षण बहुत आगे नहीं बढ़े हैं तो उपचार सफल होगा। प्रारंभिक स्तर पर चिकित्सा शुरू करना इसलिए आदर्श माना जा सकता है। मल्टीफ़ोकल मोटर न्यूरोपैथी मुख्य रूप से चरम सीमाओं को प्रभावित करती है। रोग शायद ही कभी कपाल और डायाफ्रामिक नसों में फैलता है, जो आगे की जटिलताओं की ओर जाता है। विकलांगता और कमजोरियां विशेष रूप से और प्रदर्शनकारी रूप से उत्पन्न होती हैं जब मल्टीफोकल मोटर न्यूरोपैथी लंबे समय तक अनुपचारित रहती है।
निवारण
मल्टीपोकल मोटर न्यूरोपैथी को रोकने के लिए क्या विकल्प हैं, यह ज्ञात नहीं है, क्योंकि इस बीमारी का कारण स्पष्ट नहीं है। यह एक ऑटोइम्यून बीमारी है। हालांकि, जब पहले लक्षण दिखाई देते हैं, तो उपचार जल्दी से शुरू होना चाहिए, क्योंकि चिकित्सा की सफलता काफी हद तक उस समय पर निर्भर करती है जिस पर चिकित्सा शुरू की जाती है।
चिंता
मल्टीपोकल मोटर न्यूरोपैथी के लिए अनुवर्ती देखभाल रोग के पाठ्यक्रम पर निर्भर करता है। यदि इम्युनोग्लोबुलिन के साथ उपचार जल्दी शुरू किया जाता है, तो कुछ मामलों में पूर्ण इलाज का एक अच्छा मौका भी है। हालांकि, यदि थेरेपी बाद में शुरू की जाती है, तो रोग के पूर्ण समाधान की संभावना बिगड़ जाती है।
तब अक्सर केवल लक्षणों के बिगड़ने का प्रतिकार करने का प्रयास किया जा सकता है। किसी भी मामले में, यह एक लंबी चिकित्सा है, जो गहन aftercare उपायों के साथ होना चाहिए। इम्युनोग्लोबुलिन के साथ उपचार आमतौर पर हर चार से आठ महीने में दोहराया जाता है। बाद में, चिकित्सा की प्रगति का दस्तावेजीकरण करने के लिए विस्तृत परीक्षाएं हमेशा की जानी चाहिए।
इम्युनोग्लोबुलिन का प्रशासन कम से कम 40 से 60 प्रतिशत मामलों में बीमारी की प्रगति को रोक देता है। हालांकि, यदि अनुवर्ती परीक्षाएं चिकित्सा के प्रति प्रतिरोध दिखाती हैं, तो इम्युनोग्लोबुलिन के साथ संयोजन में अन्य सक्रिय अवयवों जैसे साइक्लोफॉस्फेमाइड की सहायता से लक्षणों को बेहतर बनाने का प्रयास किया जा सकता है।
विशेष रूप से स्थानांतरित करने में अक्षमता के साथ एक प्रतिकूल रोग के मामले में, मनोवैज्ञानिक चिकित्सा को अक्सर अनुवर्ती उपायों में एकीकृत किया जाना चाहिए, क्योंकि सामान्य जीवन प्रत्याशा के बावजूद, जीवन की गुणवत्ता काफी सीमित है। इसी समय, aftercare में उपयुक्त एड्स की खरीद भी शामिल है, जो कि आवश्यक है यदि निचले छोरों की गतिशीलता में काफी कमी है।
आप खुद ऐसा कर सकते हैं
यदि आप निदान के तुरंत बाद शारीरिक गतिविधि शुरू करते हैं, तो आप बीमारी के पाठ्यक्रम को प्रभावित नहीं कर सकते हैं, लेकिन यह मांसपेशियों की ताकत और गति को बनाए रखने में मदद करता है। यदि आवश्यक हो, तो कुछ मांसपेशियों के समूहों को ओवरलोडिंग को रोकने के लिए संयुक्त समर्थन या पट्टियों का उपयोग करना महत्वपूर्ण है।
यदि बीमारी के कारण काम में समस्याएं आती हैं, तो एकीकरण विभाग व्यापक मदद करता है। कर्मचारी सलाह देते हैं और नियोक्ता के साथ संवाद करने और कार्यबल को बनाए रखने के लिए सहायता के लिए आवेदन करने में सहायक होते हैं।
यदि बीमारी बहुत उन्नत है, तो बाहर की मदद के बिना स्वतंत्र रूप से जीना मुश्किल है। इस मामले में, प्रारंभिक स्तर पर देखभाल के स्तर के लिए आवेदन करना महत्वपूर्ण है, एक तरफ देखभाल करने वाले रिश्तेदारों का समर्थन करने के लिए या दूसरी तरफ बाहरी अंशकालिक देखभाल प्राप्त करने के लिए। प्रत्येक मरीज और उनके परिवार को यह तय करना होगा कि कौन सा रास्ता सही है। बाहर से मदद लेने के लिए मनोवैज्ञानिक रूप से तनावपूर्ण होना अक्सर कम होता है। एक चिकित्सक के कदम को या तो टाला नहीं जाना चाहिए, क्योंकि भावनात्मक असंतुलन से शारीरिक शिकायत भी हो सकती है।
यदि सभी स्थितियों में मदद की पूरी आवश्यकता है, तो घड़ी के चारों ओर बाहरी समर्थन भी अनुरोध किया जा सकता है। इस समर्थन के साथ, प्रभावित लोग कभी-कभी अपनी नौकरी पर लौटने और सामाजिक जीवन में भाग लेने में भी सक्षम होते हैं।




.jpg)






.jpg)


.jpg)

.jpg)
.jpg)

